
一、高尿酸血症概述
高尿酸血症(hyperuricemia):系指血清尿酸,男性(和绝经期女性)>420μmol/L(7.0mg/dl),女性(绝经前)>357 μmol/L(6.0mg/dl);可以通过公式μmol/L×0.0168=mg/dl来换算。
我国高尿酸血症发病率显著增加。国内随着生活水平迅速提高和饮食结构改变,蛋白质、富有嘌呤食物和富含果糖,饮酒特别啤酒的饮食增加。高尿酸血症正在成为我国居民健康的“新危险因素”。 1999
年我国男性高尿酸血症的患病率为17.7%、女性为10.8%,分别是1980年的12倍和8倍,并仍在继续上升;2004年我国山东沿海地区流行病调查,高尿酸血症发病率为23.1%;1998年上海黄浦区调查显示,高尿酸血症患病率在男女人群中分别为14.2%和7.1%。
高尿酸血症可直接或间接地导致多种细胞、组织和器官的损伤。高尿酸血症造
成肾损害,称之尿酸肾病。包括急性尿酸肾病、慢性尿酸盐肾病、尿酸结石等;还可
与胰岛素抵抗、IGT、肥胖、高脂血症等因素发挥协同作用,促进、加重动脉粥样硬
化、促进高血压与心脑血管疾病的发生。
尿酸是嘌呤代谢的终末产物,人体尿酸来源有两条途径:第一是内源性,由体
内核蛋白分解代谢产生,约占总量80%。第二是外源性,由摄入的富含嘌呤食物分解代谢产生。尿酸1/3
经肠道、2/3经肾脏排泄。
尿酸清除减少或者内源性产生过多都可以产生高尿酸血症,尿酸及其盐类沉积于肾脏导致尿酸肾病。
高尿酸血症的发生主要与嘌呤代谢异常有关,其具体的发病机
理如何?
二、高尿酸血症的病因及发病机理
嘌呤是核酸的主要组成成分,主要为内源性体内核酸分解代谢而产生,小部分由外源性富有核酸的食物分解而来。因人类缺乏尿酸酶,故尿酸是人类嘌呤代谢的最终产物。无论是尿酸肾清除减少,或(和)尿酸内源性产生过多或摄入过多所致均可引起高尿酸血症,尿酸及其盐类沉积于肾脏导致尿酸肾病。
尿酸分子量为168,PK(解离常数)为5.4,在血液中以尿酸单盐形式存在。37℃,血pH为7.4时,尿酸饱和度420μmol/L(7.0mg/dl)。尿酸盐易析出沉积于肾间质,髓质深部更易发生,可能与钠浓度高相关。
尿酸的溶解度与溶液的pH、离子强度(主要指钠离子浓度相关)。因尿液中钠离子浓度明显低于血液,故尿液中尿酸溶解度较血液中明显增高。尿pH变化较大,当碱性尿或碱性环境下(pH≧7.0)时尿酸呈解离形式(即为尿酸盐),最高溶解度为11896μmol/L(200mg/dl);而酸性尿或酸性环境下(pH=5.0),溶解度约为碱性尿时1/10以下。故酸性尿时,尿酸易沉积肾小管,特别是远端集合管和尿道。
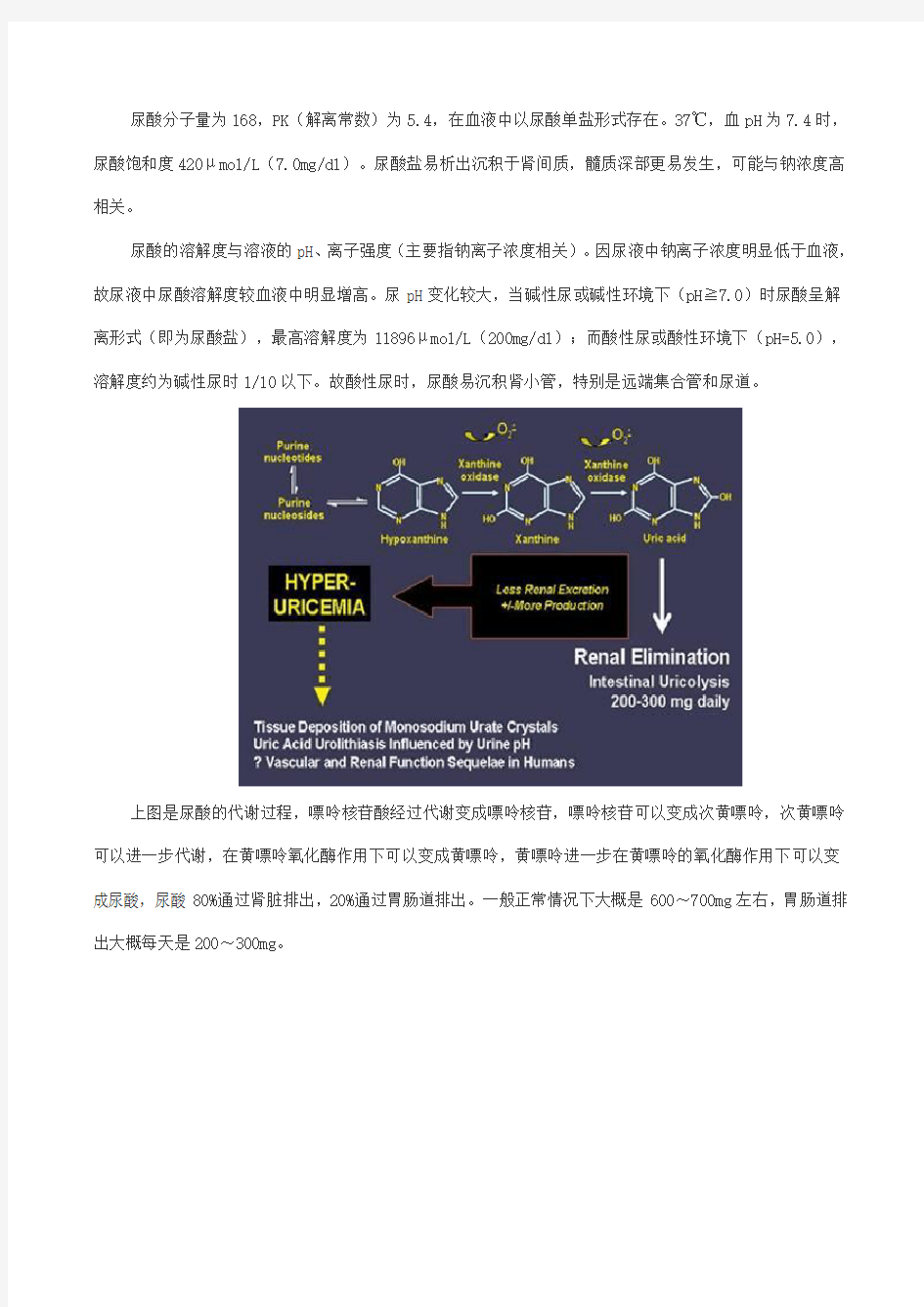
上图是尿酸的代谢过程,嘌呤核苷酸经过代谢变成嘌呤核苷,嘌呤核苷可以变成次黄嘌呤,次黄嘌呤可以进一步代谢,在黄嘌呤氧化酶作用下可以变成黄嘌呤,黄嘌呤进一步在黄嘌呤的氧化酶作用下可以变成尿酸,尿酸80%通过肾脏排出,20%通过胃肠道排出。一般正常情况下大概是600~700mg左右,胃肠道排出大概每天是200~300mg。
上图是嘌呤核苷酸的分解状态,核苷酸包括腺嘌呤和鸟嘌呤,最后代谢变成黄嘌呤,黄嘌呤在氧化酶作用下最后变成尿酸。
70kg的男性在无嘌呤饮食情况下每日产生600~700mg尿酸盐,其中2/3由肾脏通过尿液排出,其余1/3经胃肠由肠道分解。故肾脏是尿酸排泄的主要器官,传统认为主要为以下四步途径:①几乎全部由肾小球滤过;②近端肾小管起始部(S1)重吸收;③近端肾小管中部(S2)分泌;④近端肾小管终末部(S3)的第二次部分重吸收(即分泌后重吸收)。亨利氏袢的升支和集合管也有对尿酸少量重吸收。故凡引起肾小球滤过率(GFR)下降,近端肾小管分泌减少和/或重吸收增加,均可发生高尿酸血症。
高尿酸血症可分为原发性和继发性两大类,前者多由先天性嘌呤代谢所致,后者则由某些系统性疾病(如急、慢性肾功能衰竭)或药物引起。
(一)原发性高尿酸血症的病因原发性高尿酸血症的发生可能与遗传相关。主要有两个方面的原因:
(1)尿酸清除过低:90%原发性高尿酸血症的病因与尿酸清除减少有关。其机制可能有:①肾小球滤过减少;②肾小管重吸收增加;③肾小管分泌减少。上述异常多与遗传相关。
(2)尿酸生成过多: 10%原发性高尿酸血症的病因与尿酸生成过多有关。其机制可能是内源性尿酸生成过多,与促进尿酸生成过程的某些酶的数量和活性↑[如磷酸核糖焦磷酸合成酶(PRPPS)]和/或抑制尿酸生成的一些酶的数量和活性降低有关[如次黄嘌冷-鸟嘌呤磷酸核糖转移酶(HPRT),葡萄糖-6-磷酸酶缺乏(糖
原累积病Ⅰ型)]。酶的功能缺陷和异常与基因变异有关,可为多基因或单基因,遗传方式可常染色体隐性、显性遗传和性连锁遗传。
(二)继发性高尿酸血症的病因
继发性高尿酸血症病因也可以分成两个方面,第一个是尿酸排泄减少,如急慢性肾衰、肾小球病导致滤过率下降,尿酸分泌减少。第二个是尿酸产生过多,首先核酸分解代谢的数量和速度增加,多见于骨髓
和淋巴增殖性疾病。在白血病、淋巴瘤和MM的化疗、放疗过程中,由于大量异常增殖细胞的破坏、核酸分解代谢异常增强所致。再者过度ATP的分解如MI、癫痫持续状态、剧烈运动、短时间内大量吸烟,可使ATP 大量分解导致血尿酸增多。
三、尿酸肾病的病理改变
(一)急性尿酸肾病
大量呈双折光的尿酸结晶在肾小管管腔中(以集合管多见),肾盂和尿道沉积,可形成梗阻并导致急性肾功能不全。
(二)慢性尿酸盐肾病
特征性病理改变是无定形或针样尿酸盐结晶在髓质肾间质及集合管内尿酸微结石。尿酸盐结晶周围急性期可呈灶性炎症细胞浸润及其后纤维组织增生和包绕。慢性病变呈间质纤维化,肾小管变性萎缩。因尿酸盐结晶常在髓质深部,故不能以尿酸盐结晶作为慢性尿酸盐肾病的病理诊断标准必备条件。
(三)尿酸结石
尿酸及其盐类存在于10%~30%的肾结石。纯尿酸结石通常较小、光滑或粗糙、易碎,颜色多为棕黄色或红色。X线平片透光、不显影(吸收X线程度近似软组织),称阴性结石。混合性或质地不纯的结石则呈不透明阴影。
慢性尿酸盐肾病的病理改变
阴性结石
尿酸肾病有哪些临床表现?
四、尿酸肾病的临床表现
(一)慢性尿酸盐肾病(痛风肾)
多见于中老年男性,女性少见(约占5%)、多见于绝经期后。少数病人有遗传家族史。痛风肾多伴有痛风关节炎和痛风石。几乎所有病人早期均表现为尿浓缩功能减退,其后可逐步出现肾小球滤过率(GFR)下降,血肌酐升高,导致慢性肾功能不全。但一般发展较慢,约为10~20年。可因肾内或尿道尿酸盐结晶,
尿流阻塞,并引起继发感染。病人可有轻微蛋白尿,定量一般不超过1.5g/24h 。尿镜检可有镜下血尿或少量白细胞,合并泌尿系感染可明显加重。尿液常呈酸性(pH<6.0)。
本病常可有显著性关节炎表现,单关节的红肿热痛,病人可有发热。常累及第一跖趾关节、拇趾、足弓、踝及膝等。
病人常合并轻中度高血压、高脂血症、代谢综合征,易产生肾动脉硬化和心血管疾病,这一现象已引起高度的关注。
(二)急性尿酸肾病
常见于淋巴和骨髓增殖性疾病或恶性肿瘤,多数见化疗后。由于大量细胞溶解、核酸分解,血尿酸短期急剧增高,可高达1190μmol /L(20mg/dl),病人可发生痛风性关节炎发作;此外,过高的尿酸负荷超过肾脏的清除能力,尿酸结晶沉积于集合管、肾盂和尿道,产生肾内、甚至肾外梗阻,导致少尿性ARF。如有细胞外容量减少、尿流率降低、酸性尿等因素参与可诱发和/或加重这一病变。
尿沉渣检查可见尿酸结晶、血尿和脓尿(合并继发感染)。
(三)尿酸结石
疼痛、血尿、并发症等临床表现与其它性质肾结石相似。
五、诊断与鉴别诊断
(一)诊断
1. 中年以上男性(近年来有年轻化的现象),有高尿酸血症,特别有关节炎、痛风石患者,出现尿浓缩功能减退,缓慢肾功能受损,轻度尿蛋白伴轻度尿沉渣改变,应考虑到慢性尿酸盐肾病的可能。如有尿酸结石、尿尿酸>4.17mmol/d(700mg/d),可作出诊断。
2. 肾活检
肾活检显示慢性肾小管-间质病变,支持慢性尿酸盐肾病的诊断;若证实肾小管或肾间质内有尿酸盐结晶可确诊。
(二)鉴别诊断
应注意慢性尿酸盐肾病高尿酸血症与慢性肾功能不全引起的继发性高尿酸血症的鉴别;血尿酸/血肌
酐>2.5(mg/dl为单位)则更有利前者的诊断。
本节课首先讲解了体内尿酸的来源,接着介绍高尿酸血症的病因及发病机理及尿酸肾病的病理改变,最后重点介绍了尿酸肾病的临床表现及诊断。通过这些详
细讲解,帮助学员准确掌握高尿酸血症及其肾损害的诊疗方法,希望能提前预防。
一、一般处理
1.控制饮食总热量,限制或禁酒(特别是啤酒)和减少摄入富含嘌呤的食物(如动物内脏、海鲜、肉汤),控制蛋白热量应于1.0g?kg?.d。多吃蔬菜(少食豆类、菌类),避免长期高果糖饮食,多饮水使尿量保持在2000ml/d。
2.应用碳酸氢钠或枸橼酸钠合剂碱化尿液,使尿pH维持在6.2~6.8;但不宜过分碱化使尿pH>7.0,以免钙盐沉积。
3.避免诱发因素和积极治疗引起高尿酸血症相关疾病,如高血压、高脂血症和糖尿病等。
4.慎用抑制尿酸排泄的药物如噻嗪类利尿剂。
知识链接
含高嘌呤的食物各种动物内脏(如脑、肝、肾、心) 、肉汤和啤酒等嘌呤含量极高,每100克中含150~1000毫克嘌呤。
食物中嘌呤含量的分类
? 第一类:动物内脏、肉汤(长时间炖熬)、啤酒、鱼卵;此类嘌呤含量最高。
? 第二类:大部分鱼类、貝类、禽类和肉食;蔬菜中以豆类、干果、芦笋、菜花、四季豆、花生、蘑菇等含量较高。
? 第三类:牛奶、鸡蛋、米及面制品、大部分蔬菜和水果
(注:蔬菜水果多属碱性食物);嘌呤含量较少。
目前临床上常用的治疗高尿酸血症的药物有哪些?
二、高尿酸血症的药物治疗
1. 尿酸合成抑制剂
临床上最常用黄嘌呤氧化酶抑制剂-别嘌呤醇来抑制尿酸合成、降低血尿酸。适宜于促进尿酸排出量无效或不能耐受者,已有尿酸结和/或痛风石形成者。别嘌呤醇初始剂量200~400mg/d,分二次服用;维持剂量为100~200 mg/d。
别嘌呤醇在体内半衰期短,仅2~3小时,迅速氧化为有生物活性别黄嘌呤(axipurinol),其半衰期长达18~30小时。别嘌呤醇的10%及氧化产物-别黄嘌岭的70%由肾排出,故肾功能不全应调整剂量。与利尿剂(噻嗪类、呋塞米)合用导致药物体内蓄积,也需减少剂量。
硫唑嘌呤是嘌呤合成的抑制剂,其代谢受别嘌呤醇的抑制,它与别嘌呤醇合用务必减量至常用量25%。主要副作用有皮疹、胃肠道反应、肝功损伤、骨髓抑制(少见<1%),少数过敏性间质性肾炎,甚至致死的超敏综合征(hypersensitity syndrome,1/4病人因感染而死亡)。
2.促进尿酸排泄药物
(1)机理
阻止或减少肾小管的重吸收,从而增加尿酸的排泄。适用于尿尿酸排出在正常范围之内,肾功基本正常和无肾结石者的高尿酸血症患者。
(2)应用注意事项
①保持足够尿量和尿液碱化;
②肿瘤放、化疗时或组织大量溶解时急性高尿酸血症,不宜用足量促尿酸排泄药物;
③不宜应用于痛风发作期;
④Ccr<30ml/min和已有肾结石者不宜使用。
(3)常用药物
①苯溴马隆:最为常用,可以完全抑制尿酸转运蛋白(URAT-1)对尿酸
的转运,作用强效。有效剂量为50~100mg/d,每日一次,毒副作用相对较
低和轻微。
②丙磺舒:抑制尿酸盐在近端肾小管重吸收。少数多至1/3病人有胃肠
道反应、皮疹、对磺胺药过敏和肾功不全禁用。
3.降低高尿酸血症的新药
①近年来国外推荐新的有效的,非嘌呤类、选择性黄嘌呤氧化酶抑制剂—Febuxostat,可应用于别嘌呤醇超敏反应或不耐受的病人。对轻、中度肾功能不全、肾功不全或老年患者无需调整药物剂量。临床疗效优于常规别嘌呤醇。
②应用基因重组技术制备的尿酸酶rasburicase,分解尿酸为尿囊素(Allantoin),为高尿酸血症治疗提供了一条新的方法。应用rasburicase治疗慢性肾衰的高尿酸血症的双盲隨机临床研究取得十分有效的降血尿酸的疗效。己有预防和治疗儿童白血病和淋巴瘤引起高尿酸血症的报道;晚近报道应用治疗肾衰和已接受别嘌呤醇治疗过的高尿酸血症患者,无副作用、安全的,有效率>50%。
4.其它可一定程度降低高尿酸血症的其它类药物
(1)某些降血脂的贝特类药物(如非诺贝特)
(2)抗高血压药物(如氯沙坦)也具有一定程度降低血尿酸作用。
①氯沙坦促尿酸排泄的作用机理
氯沙坦的促尿酸排泄作用与拮抗AT1受体无关。氯沙坦须经肝脏代谢转化为Exp3174后才具有AT1受体拮抗剂作用。但Burniner等发现,尿酸的排泄率与血浆母体氯沙坦水平呈显著正相关,而与Exp3174水平无关。此外发现氯沙坦对尿酸的合成及降解等过程没有影响。氯沙坦降低血尿酸的作用位点为肾小管上
皮细胞的尿酸/阴离子交换系统。
(3)促进肠道排泄尿酸的药物,如活性炭类吸附剂,可作为辅助治疗。
三、急性尿酸肾病的防治
白血病、淋巴瘤和多发性骨髓瘤等患者接受化疗前,应开始服用别嘌呤醇。化疗期间应保持体内水化,使每日尿量达2000~3000ml,并碱化尿液,必要时可使用利尿剂如呋塞米增加尿量。但应避免使用足量促尿酸排泄药物,以免造成尿酸结晶的梗阻或结石而导致ARF。
四、慢性肾功能衰竭所致高尿酸血症
CRF所致高尿酸血症常见,但痛风性关节炎和痛风石(包括尿酸结石)的发生率低,仅约为0.5%~1.0%。血肌酐升高与血尿酸升高不成比例。CRF患者若无细胞外容积的减少,通过增加残留有功能的肾单位和肠道尿酸排出等原因,血尿酸多<594.8μmol/L(10mg/dl)。另外,此时肾皮质、髓质溶质梯度己不复存在或显著减弱,尿酸盐沉积的可能性很小。故传统的观点不主张应用别嘌呤醇来预防尿酸肾病和痛风性关节的发生,CRF时促进尿酸排泄的药物已属无效和禁忌范围。
近年的大量研究结果显示高尿酸血症过度激活肾内RAS,抑制NO的产生,产生肾小动脉血管内皮细胞损伤,损伤肾小球血管的自身调节、引起肾皮质收缩,导致肾小球高血压,高尿酸血症已成为肾脏疾病的独立危险因素。此外,高尿酸血症与高血压的发生密切相关,也是心血管疾病的独立危险因素。高尿酸血症肾损害并非仅为尿酸或尿酸盐沉积于肾间质、肾小管或尿道所致,故不少肾脏病学者对上述传统CRF患者高尿酸血症处理思路提出异议。
Siu等(2006年)应用前瞻性、双盲和有对照的临床治疗研究中,应用别嘌呤醇对54例轻至中度CKD(Scr120~400μmol/L)的高尿酸血症病人12个月治疗结果显示,治疗组除显著性降低血尿酸外,别嘌呤醇治疗组较对照组在保护肾功能、延缓肾功能恶化有显著效果(进入终点的病人治疗组分别为为16.0%及对照组46.1%),治疗是安全的。这一临床研究结果似也支持对于CRF患者的高尿酸血症应予以更积极地干预。
至今由于尚缺乏大样本、长时间疗效观察的循证医学研究结果,目前多数学者仍不推荐对CRF患者常规应用别嘌呤醇降低血尿酸,而是推荐更安全的减少摄入蛋白,限制富有高嘌呤的饮食的方法。降血脂的非诺貝特、抗高血压氯沙坦等也可考虑应用。对于CRF过高的高尿酸血症患者则应予以治疗,但要根据肾功能调整别嘌呤醇的剂量。
近年来随着营养条件改善,人类的平均寿命延长,高尿酸血症
的发病率日趋升高,引起了国内外医师的重视,那么在其研究领域
有哪些新进展?
五、进展与思考
尽管血液中尿酸是一种抗氧化剂,近年来大量研究己证实高尿酸血症其本身
对肾脏和心血管系统有着直接的损伤作用,是肾脏疾病和心血管疾病恶化的独立
危险因素。高尿酸血症预示高血压、肥胖、肾脏疾病和糖尿病的发展。应用动物
模型和细胞培养已经从多方面深入阐述了尿酸诱发肾脏和心血管疾病的机制,部
分临床研究显示降低血尿酸对肾脏和心血管疾病的有益疗效。
近年来不少肾脏病学者对传统高尿酸血症肾损害(尿酸肾病、痛风肾)的观
点:即高浓度尿酸盐或尿酸在适宜条件下,析出结晶或形成结石沉积于肾间质、肾小管和/或输尿管的单一致病机理,认为是不全面的、甚至是有瑕疵的。许多学者认为,尿酸盐经结晶沉积常为局部、甚至未能发现,难以介释弥漫性间质-小管病变和肾小动脉硬化。研究还显示尿酸肾病的急性肾衰动物实验模型并无肾内尿酸结晶,而是由高尿酸血症诱发的细胞因子表达及其炎症细胞浸润所致。新的看法对制定全面、适当
的防治高尿酸血症肾损害无疑是十分重要的。
近年来,不少学者对以吡嗪酰胺对尿酸排泌的抑制作用为基础的尿酸肾脏四步途经[肾小球滤过(100%)、肾小管再吸收(98~100%)、肾小管再排泌(50%)、排泌后再次重吸收(40%),最后约有8~12%由肾小球滤过的尿酸排出体外]也提出了疑问,近年来有的学者则认吡嗪酰胺实际上刺激了肾小管对尿酸的重吸收。相信隨着近年来相关尿酸转运基因的克隆和深入研究,上述四步途径也将得到完善或修改。
近年来研究结果对传统的高尿酸血症肾损害的发病机理增添许多内容、甚至为完全崭新的观点,从而为高尿酸血症肾损伤的防治赋于了新的思路和策略。
痛风辨证中医药治疗 痛风辨证中医药治疗 痛风的病因是由于过食肥甘,酗酒、过劳、紧张或感受风寒湿热等邪致气血凝滞,痰瘀痹阻,骨节经气不通而发病。多发于中年以上人群。辩证分型为风湿热邪,风寒湿痹,痰浊瘀血痼,脾肾阳虚。1.风湿热痹症状:足趾关节红肿热痛,或游走痛,或有发热、汗出、烦热、咽痛;舌红苔薄,脉弦数。治则:祛风清热,化湿通痹。可用方药:四妙散加味,苍术9 克,黄柏12克,牛膝12 克,薏苡仁30克,海桐皮12克,桑枝30克,威灵仙12克,金银花藤15 克,茜草20克,秦艽10 克,随症加减。痛风见关节红肿热痛甚者,加生地15克,赤芍15克,地龙12克,以清热凉血通络;伴发热、汗出、烦渴者,加石膏30克(先煎),知母10克,桂枝6 克,赤芍15克,以清气凉营。验方:苍术10克,黄柏10克,薏苡仁30 克,牛膝10克,水煎服,每日1剂。适用于痛风属关节红肿热痛者。金黄膏外敷关节肿痛处,2~3天换药1次,10天1个疗程。适用于痛风属风湿热痹者。2.风寒湿痹症状:足趾关节冷痛而肿,遇寒益剧,得温则减,局部皮肤微红或不红;舌淡红,苔薄,脉弦紧。治则:温经散寒,祛风化湿。可用方药:乌头汤加味,
制川乌9克,麻黄9克,白芍12克,黄芪15克,附片9克,桂枝9克,白术12克,防风9克,防己12克,甘草6克,随症加减。伴拇指关节紫黯、或有痛风结节者,加桃仁9克,红花9克,乳香6克,没药6克,以活血通络散结。验方:黄芪30克,白术15克,防己15克,威灵仙15克,细辛3 克,水煎服,每日1剂,适用于痛风属风寒湿痹轻症者。3.痰瘀痼结症状:关节刺痛,夜晚加剧,发作频繁,伴结节、关节畸形肿胀,活动受限;舌黯红,或有瘀斑,脉细弦或涩。治则:化痰祛瘀,通经散结。可用方药:桃红四物汤加减,桃仁9 克,红花9克,当归9 克,川芎9克,威灵仙12克,穿山甲12克,白芥子9克,胆南星9克,全蝎3克,蜈蚣1条,随症加减。关节痛剧者,加制川乌、草乌各6克,细辛3克,以温经止痛;血尿酸高者,加黄柏9克,苍术9克,薏苡仁30 克,防己15克,以清利祛邪。4.脾肾阳虚症状:面色苍白,手足不温,腰隐痛,腿酸软,遇劳更甚,卧则减轻,夜尿频多,有气无力;舌淡,苔薄白,脉沉细。治则:温补脾肾。可用方药:右归丸加减,熟地15克,山药15克,山茱萸10克,菟丝子15克,枸杞子12 克,杜仲12克,附片10 克,肉桂粉2克(兑服),黄芪20克,党参12克,白术12克,炙甘草3 克,随症加减。尿路结石者,加金钱草20克,海金沙10克(包煎),冬葵子10克,琥珀粉3克(兑服),鸡内金9克,以清利排石;纳
中医药治疗高尿酸血症性关节炎(痛风) 研究进展 淄博市中医医院·刘允辉 摘要:通过对痛风性关节炎有关文献进行复习,了解古代、现代中医医家对痛风的认识、辨证论治、内外合治、特色外治,对其经验进行总结,为临床提供参考。 关键词:高尿酸血症(痛风);病因病机;辨证论治;研究进展高尿酸肾病(Hyperuricemia)是嘌呤代谢异常,血尿酸升高所引起肾脏损害,可以表现为急性尿酸肾病、慢性尿酸盐肾病、尿酸结石三种情况。其中,急性尿酸肾病,常因过高的尿酸负荷超过肾脏的清除能力,尿酸结晶沉积于集合管、肾盂和尿道,产生肾内、甚至肾外梗阻,导致少尿性急性肾衰。慢性尿酸盐肾病多见于中老年男性,常伴有痛风关节炎和痛风石。早期可表现为尿浓缩功能减退,其后逐步出现肾小球滤过率下降,血肌酐升高,导致慢性肾功能不全。近年来,随着高尿酸血症发病率的日益提高,高尿酸肾病发病率显著逐年增高。因此,寻求包括中医药方法在内的高尿酸肾病的有效防治措施,具有重要意义。 痛风(gout)是嘌呤代谢紊乱和(或)尿酸排泄减少所引起的一组代谢性疾病。而痛风性关节炎(gouty arthritis)是由于体内尿酸增高致使尿酸盐沉积在关节囊、滑膜、软骨、骨质或/和伴有肾脏、皮
下、其他组织的尿酸盐沉积而引起组织病损及炎性反应的一种疾病,血尿酸升高是痛风性关节炎的重要特征。 近年来,随着人民生活水平的提高,饮食结构中高脂肪、高蛋白成分增加,我国痛风的患病率逐年增高。近期流行病学调查患病率已超过0.3%,50岁以上干部、知识分子中痛风患者已达1%左右。痛风已成为临床常见多发病,给患者带来很大痛苦,影响了正常的工作和学习。 根据痛风发作时的临床表现,类似于祖国医学“痹证”范畴,但古人又认识到痛风发病有别于一般风寒湿邪侵袭所致的痹证,故又分出白虎历节、历节病、痛痹等名称,并有不少诊治专论而且疗效肯定,可见痛风在中医早有认识。但由于历史条件的限制,过去中医对痛风的认识与实践仅限于临床,对其病因及发病机制带有臆测性、是零碎的、不系统的。 1 病因与病机的认识 1.1古代中医医家的认识 中医古代医家对痛风的认识可以追溯到《内经》,其间多归于“热痹”的范畴,其名首见于《素问·四时刺逆论》,其中还提出了热痹形成的机理为“其热者,阳气多,阴气少,病气盛,阳遭阴,故为痹热。”所谓痹热,是热痹出现的以关节肿胀、灼热、疼痛、屈伸不利,伴有发热为临床表现的痹病。故痛风急性期的临床表现属于“热痹”的范畴。【1】汉代以后,有关“历节病”、“白虎病”、“白虎历节”等描述与本病的临床表现基本合拍。如《金匮要略·中风历节病脉证并治》对其临床
高尿酸血症与心血管疾病研究进展 摘要 近20年来,随着人民生活水平的提高及饮食结构的改变,高尿酸血症(hyperuricemia,HUA)的患病率逐年上升。多个大规模前瞻性临床研究证实,无症状高尿酸血症(HUA)是心血管疾病的危险因素,血尿酸水平与全因和心血管死亡密切相关。本文就近年来HUA与心血管疾病关系的研究进展做一介绍。 关键词:高尿酸血症;心血管疾病 血尿酸是嘌呤代谢的终产物,正常情况下机体尿酸代谢处于平衡状态,由于外环境和机体代谢异常导致高尿酸血症。近年多项临床研究结果证实,高尿酸血症与高血压、心肌梗死、心力衰竭、冠心病等密切相关。本文就近年来HUA与心血管疾病关系的研究进展做一介绍。 1.高尿酸血症与高血压 多项流行病学分析还显示高尿酸血症与高血压发病密切相关,与心血管疾病的发生有一定联系。有些研究还认为高尿酸血症是高血压、心血管疾病发生的独立预测因素。在伴高尿酸血症的高血压患者,其心血管疾病死亡危险性明显增加。 1879年,穆罕默德(Mohamed)首次提出血尿酸参与高血压的发生发展。 1889年,黑格(Haig)提出低嘌呤饮食可做为预防高血压的手段。 1990年以后,多个心血管流行病学研究证实,血尿酸是高血压发病的独立危险因素,血尿酸水平每增加59.5μmol/L,高血压发病相对危险增加25%。有关杂志上的一篇荟萃分析亦证实,在校正传统高血压危险因素后,血尿酸水平每增加60μmol/L,高血压病相对危险增加13%。临床小样本研究发现,高尿酸血症患者通过降低尿酸,可降低高血压发病率。 2.高尿酸血症与心肌梗死 4项大规模前瞻性临床研究(MRFIT、PIUMA、Rotterdam和美国worksite研究)均显示,血尿酸水平是急性心肌梗死的独立危险因素。但MONICA研究显示,血尿酸并不能预测急性心肌梗死和心绞痛发病。今年一项荟萃分析显示,在去除潜在混淆因素后,冠心病发病和死亡相对风险分别增加9%和16%,提示HUA与冠心病发病和死亡弱相关。 3.高尿酸血症与心力衰竭 最近,日本心力衰竭注册研究结果显示,心力衰竭患者HUA患病率为56%,在校正多种已知影响心力衰竭预后的危险因素后,高尿酸是全因和心血管死亡的独立预测因素,其风险比(RR)分别为1.413和1.399,提示血尿酸升高与心力衰竭不良预后独立相关。小样本临床研究也发现,降低心力衰竭患者的血尿酸水平,可改善心力衰竭患者的预后。 4.高尿酸血症与冠心病 高尿酸血症通过以下机制参与对冠心病动脉粥样硬化的形成: ( 1) 大血管及微血管的血管内皮损伤[1]: 尿酸盐易沉积于血管壁,刺激血管平滑肌细胞增殖,高尿酸可激活肾素-血管紧张素系统,抑制一氧化氮生成,诱发内皮细胞功能异常,当高尿酸血症并发其他危险因素时可进一步加剧血管内皮损害。( 2) 升高的尿酸水平促进低密度脂蛋白胆固醇的氧化和脂质过氧化,伴随氧自由基生成的增加并参与炎性反应。( 3) 高尿酸血症参与众多的炎性递质的生成,直接损伤血管内膜,激活血小板凝血系统,在脂蛋白氧化和斑块不稳
高尿酸血症的健康教育指导 【摘要】随着人们生活水平的提高和饮食结构的改变,疗养员高尿酸血症的发生率不断上升,该文作者通过对疗养员进行有效的健康教育指导,明显降低了高尿酸血症和痛风症状的发生率,极大地提高了疗养员的生活质量。 【关键词】高尿酸血症;疗养员;健康教育指导 高尿酸血症是一组由于嘌呤代谢酶的活性降低或缺乏引起的血液尿酸生成增加或尿酸排泄减少所致的疾病。主要临床特点为血尿酸升高,由于高尿酸血症可引发痛风和尿酸性肾病,与高脂血症、糖尿病、冠心病等心血管疾病相关联[1]。据调查显示,中国一些地区尤其是沿海地区高尿酸血症的发生率在上升。我院疗养员在常规体检中也发现了不少高尿酸血症患者。我们认为,科学合理的饮食和良好的生活习惯能够有效预防高尿酸血症的发生。 1生活指导 1.1合理的饮食习惯可明显降低高尿酸血症的发生我们在查房时为疗养员做好饮食方面的健康教育指导:①高蛋白膳食可能通过增加血尿酸的肾脏排泄降低血尿酸水平。通过观察,老年疗养员很少有饮用牛奶的习惯。一些健康研究项目中显示:摄取一定的牛乳蛋白有降低血清尿素的作用。乳制品摄入水平与尿素水平之间存在着负相关[2]。护理人员在查房过程中为疗养员科学地讲述利害关系,告知疗养员每天饮用2杯或者2杯以上的牛奶可以降低痛风发生的危险率。②为疗养员讲解需严格限制的高嘌呤饮食,如:鲜肉、海鲜、禽类及动物内脏;另外豌豆、坚果等食物亦含有一定量的嘌呤,尽量少吃;多食用嘌呤含量很少或不含嘌呤的食物,如:谷类、乳类、蛋类及部分水果。同时日常饮食注意多采用蒸、煮、卤、凉拌的烹调方式,以减少油脂用量。通过健康教育,使疗养员认识到饮食调节的重要性并养成良好的饮食习惯。绝大部分疗养员改变了不良的饮食习惯,在复查时尿酸指标明显降低,提高了生活质量。 1.2科学减重利于防止高尿酸血症的发生肥胖者易发生高尿酸血症。疗养员查体后,检查结果表明,在尿酸偏高的疗养员中有大约30%的疗养员出现体重指数超标:肥胖或超重。在查房时加强对这部分疗养员的运动指导,指导疗养员适当运动,宜选择太极拳、散步、慢跑等有氧运动。同时告知疗养员科学减重不应操之过急,应循序渐进缓慢减重,快速减重会引发组织分解,造成大量尿酸的产生,引起急性痛风发作。 1.3足够的水分可使尿酸顺利排泄对于尿酸指标偏高的疗养员,护理人员在日常查房过程中发现其饮水相对不足时,为疗养员讲解饮水的重要性,告知疗养员要注意饮水时间,不要在饭前半小时内和饱食后立即饮大量的水,这样会冲淡消化液和胃酸,影响食欲和妨碍消化功能。特别是已因尿酸偏高引起痛风的疗养员,通过有效的健康教育使其养成定时饮水的习惯,保证每天的饮水量在2 500~3 000 mL。
痛风病的中医药治疗(一) 【摘要】痛风是由于嘌呤代谢紊乱,血尿酸增高,导致尿酸结晶沉积在关节及皮下组织而致的一种疾病。临床上以高尿酸血症、特征性急性关节炎反复发作、痛风结石形成为特点,严重者可致关节畸形及功能障碍、急性梗阻性肾病或痛风性肾病。中医药治疗本病取得了可喜进展,具有一定优势。 【关键词】痛风病;中医药治疗;综述 痛风,中医亦称痛风,又名历节、白虎历节风,属“痹病”范畴。近年来运用中医药治疗痛风取得较好疗效,现综述如下。 1分期治疗 齐连仲〔1〕将本病分为急性发作期和慢性缓解期,急性发作期以热毒炽盛,湿瘀络阻为主,方用自拟宣痹汤加减;慢性缓解期以正气不足为主,兼有湿热瘀阻脉络,方用自拟宣痹汤加减。周乃玉〔2〕将痛风分为急性发作期,慢性痛风关节炎期和缓解稳定期,急性发作期乃湿热浊毒,瘀滞血脉,闭阻关节,方用五味消毒饮合大黄虫丸加减;慢性痛风关节炎期为痰湿浊毒,滞于经脉,附于骨节,方用仙方活命饮合二妙丸加减;缓解稳定期治宜健脾利湿,解毒消肿,活血化瘀,方用薏苡仁汤合桃红四物汤加减。刘志勤〔3〕将本病分为急性期,缓解期和恢复期3期。急性期由湿热交结,闭阻经络关节,气滞血瘀所致,方药:生石膏、知母、白花蛇舌草、虎杖、大黄、青风藤、忍冬藤、土茯苓、土贝母、山慈菇、苦参、延胡索;缓解期热毒之邪虽解,湿热之邪缠绵,闭阻经络关节,血瘀气滞,方药:苍术、薏苡仁、防己、牛膝、黄柏、秦艽、忍冬藤、泽兰、川芎、穿山甲、莪术、土茯苓、土贝母、苦参;恢复期为脾肾两虚,气血不足,痰瘀痹阻,脉络不通,方药:独活、桑寄生、牛膝、当归、生地、穿山甲、制胆星、莪术、川芎、秦艽、防风、苍白术、鸡血藤。范琴书〔4〕将本病分为急性期,间歇期,慢性关节炎期和痛风性肾病4期。急性期系寒湿久蕴不化,郁久化热,湿浊瘀血闭阻经脉,流注关节,方用四妙散合五味消毒饮加减;间歇期以脾虚湿困为主,可用三仁汤合升阳益胃汤加减;慢性关节炎期多为脾肾亏虚,瘀血、湿浊闭阻经络,治以参苓白术散合肾气丸加活血散寒之品加减。痛风性肾病期为痛风迁延日久,久病入肾,病属晚期,辨证宜分阴阳,阴虚者宜归芍地黄汤合参苓白术散,气虚者用保元汤加减,气阴两虚者用黄芪地黄汤加减。 2辨证治疗 戴天木〔5〕将痛风分为偏风湿热型和偏寒湿型。偏风湿热型方用桂枝芍药知母汤加减;偏寒湿型方用乌头汤加味。苏其贵〔6〕辨证治疗痛风38例。风湿热痛痹型方选清浊通痹汤;湿浊瘀痛痹型方选祛瘀通络汤加减;脾虚瘀浊型方用防己黄芪汤加味。结果显效29例,好转7例,无效2例,总有效率94.74%。袁全兴〔7〕辨证治疗痛风30例。其中湿热型18例,方用四妙勇安汤合三妙丸加味;寒湿型9例,方用羌活胜湿汤加减;结果痊愈22例,显效8例。刘明武〔8〕将痛风分为4型。湿热蕴结型药用:金银花、连翘、薏苡仁、白术、泽泻、牡丹皮、黄柏、生地、防风、威灵仙、延胡索、忍冬藤、木通、萆、土茯苓、车前子;瘀热阻滞型药用:当归、川芎、红花、桃仁、牡丹皮、金银花、败酱草、栀子、木通、车前子、土茯苓、鸡血藤、穿山甲、透骨草、乌梢蛇、乳香、没药;痰浊阻滞型药用:人参、白术、陈皮、黄芪、青皮、半夏、白芥子、萆、土茯苓、车前子、木通;肝肾阴虚型药用:熟地、山萸肉、山药、牡丹皮、白芍、泽泻、枸杞子、金樱子、杜仲、续断、海风藤、威灵仙、秦艽、萆、虎杖、土茯苓、车前子、防己。张春华〔9〕将本病分为2型,湿热瘀结型方用四妙散合白虎加桂枝汤加味;痰湿瘀阻型方用六味地黄汤加味。 3专方治疗 段富津教授〔10〕依据本病湿热痰瘀之病理,治以清热除湿,化瘀解毒为主,自拟痛风方:苍术、黄柏、薏苡仁、粉防己、羌活、姜黄、赤芍、川牛膝、甘草。任达然〔11〕自拟化浊
痛风有哪些危害?现在生活习惯的改变,很多年轻人患上了痛风,并且认为痛风是很轻微的疾病,吃点火锅、海鲜,喝点啤酒不要紧,但是他们不知道就是这些食物,导致身体无法代谢掉过高的嘌呤,长此以往造成身体代谢损伤,痛风很可能会造成严重的危害,甚至是死亡。 痛风的危害有哪些 1、剧烈疼痛,影响生活 剧痛会造成关节剧烈的疼痛,严重的影响病人的生活质量,而且疼痛的症状常常出现在晚上,影响病人的睡眠状况,乃至一天的精神状态。 2、痛风石的出现,引起肢体的畸形 痛风长时间得不到很好的治疗,病人就会出现痛风石,除了造成病人的疼痛之外,还会毁形,严重的影响病人的外观。 3、肾病 痛风不止会长在脚上,还有可能长在肾脏上,从而导致病人肾功能不全,并发急性肾衰竭,甚至是死亡。
所以痛风病人绝对不能掉以轻心,要对痛风这种疾病积极的进行治疗,在饮食上也要严格控制高嘌呤食物的摄入,以免加重病情。 如何防范痛风 痛风是一种代谢性疾病,日常生活中需要格外的注意,痛风病人在饮食上的要求非常的严格,要做好病从口入第一道关。 在日常生活中,可以多吃新鲜的蔬菜水果、低脂牛奶喝酸奶、多吃富含蛋白质的食物,如瘦肉,鱼类,牛奶,鸡蛋等食物。 另外,人体长期摄入奶制品,在一定程度上可以降低尿酸水平,减轻痛风的发作。 除此之外,在饮食上,大家还要限制高糖、高盐、高脂肪食物的摄入量,以及高嘌呤食物的摄入量,特别是海鲜、火锅、啤酒、动物内脏、蛋糕等等这些食物。
兰葛牌清风茶,国家食药总局批准增强免疫力的植物代用茶,内含黄芪、三七、绞股蓝、葛根、茯苓、蛹虫草等药食同源成分,面市多年,很多人当日常茶饮,免疫力明显提升,深受嘌呤代谢有问题的人群好评! 本产品不能代替药物!
湖 南 中 医 药 大 学 学 报 Journal of TCM Univ. of Hunan 21 2012 年 12 月第 32 卷第 12 期Dec. 2012 V ol. 32 No. 12 〔收稿日期〕2012-05-24 〔作者简介〕钱玉中(1968-),男,医学硕士,主要从事中医药防治痛风及高尿酸血症方面的研究。 论高尿酸血症的中医治疗思路 钱玉中,苏于纳,李 娜,邢燕军,刘雪冰(石家庄市第一医院中医科,河北 石家庄 050011) 〔关键词〕高尿酸血症,中医治疗 〔中图分类号〕R589.7 〔文献标识码〕B 〔文章编号〕doi:10.3969/j.issn.1674-070X.2012.12.010.021.02 The discussion of therapy ideas of hyperuricemia by Traditional Chinese Medicine QIAN Yu-zhong,SUN Yu-na,LI Na,XING Yan-jun,LIU Xue-bing (Traditional Chinese Medicine Department,the first Hospital of Shijiazhuang,Shijiazhuang Hebei 050011,China) 〔Key words 〕Hyperuricemia;Traditional Chinese medicine 近年来,随着我国痛风和高尿酸血症的发病率逐年增高[1],对高尿酸血症的关注和研究不断升温。国内外的研究也证实,高尿酸血症与痛风、代谢综合征、高血压、冠心病、糖尿病及其并发症关系密切,高尿酸血症使上述疾病患者的病情进展迅速,病死率明显增加,日益威胁着人类的健康。而目前,高尿酸血症的发病原因、发病机制尚不清楚,临床上也无特效疗法,我们本着中医治未病的原则,结合无症状的高尿酸血症具体情况,对其中医辨证治疗,取得较好疗效,达到了降低血尿酸水平、预防痛风发生的目的,显示出中医的独特优势。现把治疗经验与思路报道如下。 1 泻浊为主,健脾补肾为辅 传统医学中没有与高尿酸血症完全对应的中医病名,笔者认为简单的把高尿酸血症归属于“痛风”、“痹症”、“白虎历节”、“脾瘅”等并不妥当,从临床上患者的辨证情况来看,大多数高尿酸血症患者没有明显的症状,往往是体检时才查出血尿酸水平高于正常值。朱良春先生根据痛风的病因病机在1989年的《中医杂志》上提出了“浊瘀痹”新病名。笔者认为高尿酸血症的中医病名命名为“浊瘀病”比较合适。 从病因上看,高尿酸血症为本虚标实之证,其发生主要在于先天禀赋不足,或劳倦、寒热失调、饮食失节(酗酒、食伤)等导致肝、脾、肾和三焦气化功能失调,水液代谢紊乱,聚而生痰湿,痰湿阻滞于血脉之中,难以泄 化,与血相结而为痰浊,痰浊瘀阻而致病,痰浊瘀阻日久,或滞留于经脉,则骨节肿痛、结石畸形,甚则溃破,渗溢脂膏;或郁闭化热,聚而成毒,损及脾肾。因此,肝肾亏虚、脾失健运为病之本,痰浊淤阻为病之标。纵观本病之病因病机不外湿、痰、热、瘀、虚五端,而受累脏腑重在肝、脾、肾。从治疗高尿酸血症文献中可以初步看到其中医证型以痰浊瘀阻,日久痰瘀阻络、阳气不足、肝肾亏虚较为多见[2]。 我们针对高尿酸血症的病因—饮食失节、痰浊瘀阻,提出治疗高尿酸血症的主要治疗原则:泻浊为主,健脾补肾为辅。泻浊我们常用萆薢、薏苡仁、泽泻、茯苓、土茯苓、黄柏、车前子等,而健脾补肾常用巴戟天、补骨脂、淫羊藿、仙茅等药物。 2 寒者温阳,热者清热 根据我们临床所见,高尿酸血症患者中寒湿阳虚者多见,而湿热火毒型仅常见于痛风的急性发作期。因此,我们治疗高尿酸血症以温阳化浊为主,而针对个别湿热火毒型患者,亦采用清热利湿的治疗方法。 3 活血化瘀药物助排毒 现代医学实践已证实,高尿酸血症患者除血(尿)中尿酸水平增高外,血液流变学检测还提示绝大多数患者存在高黏血症、高聚血症等血瘀状态。而中医亦素有“久病入络”之说及病处固定属瘀等经验。故在治疗高尿酸血症
高尿酸血症对心血管疾病的影响 摘要】尿酸属于一种嘌呤代谢的终末产物,血尿酸(SUA)的升高会对动脉粥样 硬化斑块的稳定性产生直接的影响,进而提高心力衰竭和心肌梗死的发病率与死 亡率,特别是女性冠心病患者,其发病率相对更高。相比正常的青少年血压水平,SUA每升高1mg/L,则其高血压和高血压前期的发生率就会提升50%,且男性发 病率明显高于女性。高尿酸血症(HUA)患者的糖尿病肾病、糖尿病和糖耐量异 常等疾病发生危险都相对较高,因而容易出现脂质代谢紊乱、肥胖、胰岛素抵抗 等问题。 【关键词】高尿酸血症;心血管疾病;代谢疾病 【中图分类号】R54 【文献标识码】A 【文章编号】1007-8231(2016)31-0003-02 随着近年来我国人民生活水平的逐步提高,以及日常生活和饮食习惯的改变,高尿酸血症(HUA)在我国的发生率也明显上升,且患者年轻化趋势较为明显[1]。尿酸是嘌呤的代谢最终产物,尿酸具有抗氧化作用,被认为是体内抗老化及抗氧 化应激的物质。高尿酸血症是血液中尿酸浓度高出正常范围的一种机体状态。医 学研究结果证实,HUA的发生会对胰岛素抵抗、高血脂、高血压、肥胖等产生直 接的影响,且两者之间存在互为因果的关系,若疾病得不到有效的控制,则容易 形成恶性循环,进而对患者心血管疾病的发生和发展造成严重危害。HUA现已成 为除高血糖、高血脂、高血压以外另一项重要的心血管疾病危险因素[2-4]。 1.高尿酸血症药物的治疗研究 目前,临床常用的抗血清尿酸药物主要分为两种类型,其主要作用机制在于:一方面是加强尿酸的排泄,另一方面是对黄嘌呤氧化酶产生抑制作用,进而减少 尿酸的生成[5-7]。别嘌呤醇作为一种黄嘌呤氧化酶抑制剂,对于次黄嘌呤和黄嘌 呤代谢的尿酸能够产生抑制作用,进而控制尿酸的生成量,降低血和尿中尿酸浓度。这类药物在抑制尿酸生成的同时,还能够对尿酸排泄的增加以及肾脏对于尿 酸的主动收产生抑制作用,常用药物类型为丙磺舒和苯溴马隆等[8-10]。 2.高尿酸血症与心力衰竭 高尿酸血症能够提高低密度脂蛋白的氧化速度,进而产生具有较强毒性的氧 化型低密度脂蛋白,提高血管平滑肌的凋亡速度,降低血管内皮细胞功能,并诱 发心脏泵功能衰竭症状[11-13]。另一方面,患者发生高尿酸血症时,其氧自由基 会对溶酶体和线粒体的功能造成损害,进而加速血管平滑肌细胞和单核细胞炎性 细胞因子的释放,造成心脏能量代谢障碍,而这些细胞因子又会改变患者的肌浆 网功能,进而对其收缩期肌浆钙离子水平产生直接影响[14-15]。 3.尿酸与高血压病 高血压患者通常接受利尿剂治疗,这就会增加患者的血尿酸生成量,且两者 之间相互影响、互为因果。高血压患者通常存在合并性微血管病变,进而增加乳 酸的生成量,加重局部组织缺血症状,而尿酸与会与乳酸相互金正,进而对肾小 管排泄尿酸产生抑制作用。高血压患者容易发生肾血流量减少问题,进而增加肾 近曲小管对尿酸的再吸收[16-18]。从以往的医学报道可知,外周血管疾病(PAD)患者一个常见的独立危险因素就是血清尿酸水平,而痛风性关节炎病史也是PAD 患者临床常见的独立性预测因素,且对于患者的影响较为显著。 4.高尿酸血症与冠心病 高尿酸会加强氧化应激反应,进而强化低密度脂蛋白胆固醇氧化修饰。尿酸
痛风治疗的中医药方:痛风目前也是临床上常见 的慢性疾病,而且呈现逐年上升的趋势。痛风的症状一般是半夜或清晨急性发作,有发热、头痛、口干口苦关节红肿热痛等症状,早期多累计足跟、指、趾等中小关节,晚期或见关节肿大、畸形、僵硬、耳轮、指间、指掌处呈现黄白色痛风或破溃形成瘘管。 中医治疗很有疗效!辨证治疗。中医在结合前人经验及现代医学理论的基础上,将痛风分为3个病期13个类型治疗。 一、急性期 1.寒湿痹阻型:肢体关节疼痛剧烈,红肿不甚,得热则减,关节曲伸不利,局部有冷感,舌淡红苔白,脉弦紧。治以温经散寒、祛风化湿,乌头汤加减。川乌头、麻黄各6克,黄芪20克,炒白芍、鸡血藤、当归、生苡米、萆各15克,甘草9克,桂枝5克,细辛3克,土茯苓30克,生姜3片。 2.湿热痹阻型:关节红肿热痛,肿胀疼痛剧烈,筋脉拘急,手不可近,更难下床活动,日轻夜重,舌红苔黄、脉滑数。治以清热除湿,活血通络,宣痹汤加减。防己、杏仁、连翘、蚕沙、赤小豆、姜黄、秦艽各10克,滑石、海桐皮、灵仙、萆、泽泻各15克,山栀、半夏各6克,薏苡仁、土茯苓各30克,虎杖20克。 3.痰(湿)阻血瘀型:痛风历时较长,反复发作,骨节僵硬变形,关节附近呈暗红色,疼痛剧烈,痛有定处,舌暗有瘀斑,脉细涩,治以活血化瘀、化痰通络,身痛逐瘀汤加减。桃仁、红花、当归、羌活、秦艽各12克,地龙、牛膝各20克,五灵脂、川芎、没药、香附各9克,生甘草、全虫、蜂房各6克,乌梢蛇、白芥子、僵蚕各10克。 4.血热毒侵型:关节红肿痛,病势较急,身热汗出,口渴心烦,舌红苔黄,脉数,治以清热解毒,凉血利尿,痛风止痛汤(经验方)加减。生地、红藤、川牛膝、金钱草、土茯苓、金银花各30克,丹皮、黄柏各10克,虎杖、赤芍、车前子(包煎)、路路通、水牛角各15克,地龙12克,生甘草9克。 5.肝郁乘脾型:头眩、胸闷憋气、烦躁易怒、脘腹胀满、肢节酸楚、肿胀、结节,下肢沉重、精神紧张加重,舌红苔薄,脉弦数,治以舒肝泄热、健脾祛湿,疏肝解郁消骨汤(经验方)加减。柴胡12克,红花、枳实、木香、香附、郁金、丹皮、木瓜、夏枯草、元参各10克,龙胆草、黄芩、黄柏、木通、丹参、萆各15克,元胡、黄芪各20克。 6.脾虚湿阻型:关节酸楚沉重、疼痛部位不移,关节畸形、僵硬,有痛风石,自觉气短,纳呆不饥,舌淡红苔白腻,脉濡而小数,治以健脾祛湿,泄浊通络,运脾渗湿汤(经验方)加减。萆、白术、川牛膝、石韦各20克,猪苓、滑石、桃仁各15克,瞿麦、蓄、车前子(包煎)、熟大黄、红花、穿山甲、当归各10克,桂枝5克,生薏米30克,土茯苓50克。 7.肝肾亏虚型:痛风日久,关节肿胀畸形,不可屈伸,重着疼痛,腰膝酸软,肢体活动不便,遇劳遇冷加重,时有低热,畏寒喜暖,舌淡苔薄白,脉沉细数或沉细无力,治以补益肝肾,除湿通络,独活寄生汤加减。独活、防风、川芎各10克,秦艽、当归、生地、白芍、杜仲、川牛膝、茯苓、鸡血藤各15克,细辛3克,肉桂、人参各5克,甘草6克,寄生20克。
一、什么是高尿酸血症? 高尿酸血症是指37℃时血清中的尿酸含量男性超过417mol/L(7mg/dl),女性超过357mol/L(6mg/dl)。这个浓度为尿酸在血液中的饱和浓度,超过此浓度,尿酸盐即可沉积在组织中造成多种损害,常并发肾结石、心脑血管疾病而危及生命。 二、什么是尿酸? 尿酸是人体内嘌呤核苷酸的分解代谢产物,嘌呤核苷酸80%是由人体细胞代谢产生,20%从食物中获得。正常情况下人体肾脏能排出尿酸而维持尿酸在血液中一个正常浓度水平。 三、高尿酸血症的类型 1、原发性高尿酸血症:由于先天性尿酸代谢障碍所致的血尿酸水平增高或尿酸盐沉积。 2、继发性高尿酸血症:由于某些疾病或因素导致的血尿酸增高或血尿酸盐沉积。 四、高尿酸血症的危害 血尿酸增高(高尿酸血症)本身不会引起明显的症状,许多人虽然在体检中发现血尿酸增高,但由于没有不适感觉,因此不加以注意。但从医学角度来讲,高尿酸血症会对人体造成很多危害。所以如果血尿酸水平过高,尿酸盐结晶就会沉积在组织中:1.沉积在关节腔→痛风性关节炎→关节畸形 2.沉积在肾脏→痛风性肾病、泌尿系结石→肾功能衰竭→尿毒症 3.沉积在胰腺→损伤胰腺β细胞→诱发或加重糖尿病 4.尿酸盐升高→刺激血管壁→加重动脉粥样硬化→加重高血压、冠心病。 因此,高尿酸血症虽然不会产生临床症状,却在悄悄地损害着人体的重要器官。所以,人们要高度重视高尿酸血症的危害,并及早采取适当的方式进行有效的预防。 五、哪些人群必须警惕高尿酸血症? 随着人们生活水平的提高,高尿酸血症的发病率呈直线上升的趋势。1999年的调查显示,我国男性高尿酸血症的患病率为17.7%,女性为10.8%,分别是1980年的12倍和8倍,可见高尿酸血症正成为健康生活新的危险因素。 尤其是以下人群更应该注意: 1.肥胖者; 2.有以下疾病者:高血压、高血脂、心脑血管疾病、糖尿病、肾脏疾病; 3.长期使用以下药物:维生素B12、胰岛素、青霉素、利尿药、糖皮质激素、抗结核药、环孢素A等; 4.大量饮酒及酗酒者; 5.常吃高嘌呤(海鲜、河鲜及动物内脏等)饮食者; 6.有家族史及遗传倾向者; 7、生活水平较好的中年男性和绝经后女性。 六、什么是痛风? 痛风是由于人体血液中尿酸浓度异常增高,使尿酸盐结晶沉积在关节内导致关节剧烈疼痛,并伴有关节红肿变形的一种疾病。 七、痛风有哪些症状? 痛风的急性发作(也称急性痛风性关节炎)前没有预兆,或只有轻度头痛和发热,而关节的剧痛常突然在夜间发生,也有一些在凌晨醒来下床时突然发生,往往是发生在足部跖趾关节和拇趾关节,也有发生在足跟、足背、踝关节或其他关节,受累关节发生刺痛,在几个小时内皮肤发热及充血,关节肿胀,24小时内达到高峰,疼痛剧烈。如不治疗,轻度发作可在几小时或1~2天自行消退,严重者可持续多日或几周,当症状消退时关节部位的皮肤会有脱屑,肤色变暗等。绝大多数的痛风可复发,最初偶尔发作,症状持续时间较短,但随着发作次数增多,症状会持续更久,并且发作间隔的时间会不断缩短,发作频繁。受累关节
痛风病(痛风性关节炎)中医诊疗方案 一、诊断 (一)疾病诊断 1、中医诊断标准:参照中华人民共和国中医药行业标准《中医病证诊断疗效标 准》(ZY/T001.1-94 ) (1 )多以多个趾指关节,卒然红肿疼痛,逐渐疼痛剧如虎咬,昼轻夜甚,反复发作。可伴发热,头痛等症。 (2)多见于中年老年男子,可有痛风家族史。常因劳累,暴饮暴食,吃高嘌呤食品,饮酒及外感风寒等诱发。 (3)初起可单关节发病,以第一跖趾关节多见。继则足踝、跟、手指和其他小关节,出现红肿热痛,甚则关节腔可有渗液。反复发作后,可伴有关节四周及耳廓、耳轮及趾、指骨间出现“块瘰” (痛风石)。 (4)血尿酸、尿尿酸增高。发作期白细胞总数可增高。 (5)必要时作肾B超探测,尿常规,肾功能等检查,以了解痛风后肾病变情况。 X线摄片检查:可示软骨缘邻近关节的骨质有不整洁的穿凿样圆形缺损。 2、西医诊断标准:参照1977年美国风湿病学会(ACR的分类标准 (1)关节液中有特异的尿酸盐结晶体。 (2)有痛风石,用化学方法(murexide 试验)或偏振光显微镜观察证实含有尿酸盐结晶。 (3)具备下列临床、实验室和X线征象等12条中6条者: A、1次以上的急性关节炎发作 B、炎症表现在1日内达到高峰 C、单关节炎发作 D观察到关节发红 E、第一跖趾关节疼痛或肿胀 F、单侧发作累及第一跖趾关节 G单侧发作累及跗骨关节 H、可疑的痛风石 I 、高尿酸血症 J、关节内非对称性肿胀(X线片)。 K不伴骨质腐蚀的骨皮质下囊肿(X线片)。 L、关节炎症发作期间关节液微生物培养阴性。 上述(1)(2)(3)项中,具备任何一项即可诊断。 (二)证候诊断 1 、湿热蕴结证:局部关节红肿热痛,发病急骤,病及一个或多个关节,多兼有发热、恶风、口渴、烦闷不安或头痛汗出,小便短黄,舌红苔黄,或黄腻,脉弦滑数。 2、脾虚湿阻证:无症状期,或仅有稍微的关节症状,或高尿酸血症,或见身困乏怠,头昏头晕,腰膝酸痛,纳食减少,脘腹胀闷,舌质淡胖或舌尖红,苔白或黄厚腻,脉细或弦滑等。 3、寒湿痹阻证:关节疼痛,肿胀不甚,局部不热,痛有定处,屈伸不利,或见 皮下结节或痛风石,肌肤麻痹不仁,舌苔薄白或白腻,脉弦或濡缓。
高尿酸与心血管疾病的关系 近些年来高尿酸血症的发病率逐渐增加,研究表明高尿酸血症可通过损伤血管内皮功能,促进氧化应激反应、细胞增殖、炎症反应等机制,增加心血管疾病发病危险。近十年来大量流行病学研究提示高尿酸血症是心血管疾病的发生与发展有着密切关系。现就近些年来高尿酸血症与心血管疾病的研究进展综述如下: 一、高尿酸血症的流行病学 流行病学研究显示在欧洲和北美地区高尿酸血症的患病率为2%~24%,男性多于女性,并有家族遗传倾向,即家族中有高尿酸血症者,其后代易患高尿酸血症。尽管我国高尿酸血症的患病率无确切统计资料,但我国在高尿酸血症的患病率方面作了一些区域性的研究,例如90年代末上海曾作过人群高尿酸血症的调查,男性患病率为14.2%,女性为7.1%。山东地区高尿酸血症患病率男性为5.7%,女性为7.44%,从这些统计学资料看我国高尿酸血症患病率与国外相似。流行病学研究还表明高尿酸血症与生活方式的改变及遗传因素有着密切关系。研究表明高尿酸血症与高血压、血脂异常、胰岛素抵抗、肥胖、糖尿病、饮酒等危险因素有密切关系,并表明高尿酸血症可明显增加高血压、冠心病、心力衰竭、糖尿病和脑卒中发病危险性。高尿酸血症还严重影响心血管疾病的预后,有人评估了各种危险因素后排除了肾脏及糖尿病对心血管危险的影响后发现发现高尿酸血症时心血管病死亡危险增加4.77倍。研究还发现每降低血尿酸1mg,心血管事件危险性降低24%,高尿酸血症与心血管事件的关系呈“J”形曲线。 二、尿酸代谢 尿酸使体内外源性(食物)和内源性嘌呤代谢的最终产物,其代谢途径如图11-1所示:人类及某些哺乳动物(大猩猩)的尿酸代谢因缺乏尿酸盐氧化酶而止于尿酸这一步。多数哺乳动物因含有尿酸盐氧化酶使尿酸氧化分解形成尿囊素排除体外或进一步分解成尿素或氨排除体外。人体尿酸来源主要来源为内源性,主要由体内细胞核蛋白分解代谢所产生,约占体内总尿酸来源的80%;其次为外源性的,由摄入的动物性食物或其他富含嘌呤的食物分解代谢所产生。尿酸的生成常伴有大量氧自由基,过氧化氢等活性氧,而活性氧对机体组织结构和细胞信号转录有明显损伤作用。人体内尿酸池内尿酸盐贮存量约为 1.2g,每日约为50%~60%(600~700mg)尿酸需更新,其中2/3经肾脏原形排除,1/3经肠道细菌降解处理后排除。尿酸可自由滤过肾小球,约98%~100%尿酸在肾近曲小管重吸收,再主动分泌经终尿排除的尿酸为肾小球过滤量的6%~12%。研究还发现新生儿出生后1~3天内血中尿酸盐浓度升高,3天后达稳定状态至青春期,青春期后血中尿酸浓度随年龄的增加而增加。雌激素有排泄尿酸作用,由于女性受雌激素的影响,尿酸值升高度低于男性,在更年期以后,女性尿酸浓度快速上升与男性尿酸值接近。低钠饮食增加肾小管对尿酸的重吸收,反之高钠饮食可降低肾小管对尿酸的重吸收,一些内分泌激素也影响尿酸代谢,血管紧张素Ⅱ可增加肾小管对尿酸的重吸收并抑制尿酸分泌,交感神经系统激活可通过改变肾血流动力学降低尿酸过滤和肾小球的分泌,抑制尿酸排泄。目前认为持续高尿酸血症与肾脏排泄尿酸水平下降有密
痛风并发症危害有哪些? 痛风易复发,危害大:有调查显示,首次痛风发作后,有62%的人一年后复发,78%的人两年后复发,84%的人三年后复发。如果不治疗,有的人在第一年会发作1-2次,之后发作的机会就变得越来越频繁。一旦痛风转为慢性,患者不得不面对痛风石、关节畸形、肾脏病变以及心血管疾病等问题。 1、痛风石又称痛风结节,是人体内因血尿酸过度升高,超过其饱和度而在身体某部位析出的白色晶体。几乎所有组织中均可形成痛风石。痛风石大小不一,小的如芝麻,大的如鸡蛋。有些痛风石用肉眼不能看到,但在偏振光显微镜下可以见到呈白色的针状晶体,这些微小的晶体可以诱发痛风性关节炎的发作,还可造成关节软骨和骨质破坏,周围组织纤维化,导致慢性关节肿痛、僵直和畸形,甚至骨折。有些痛风石沉积在体表,如耳轮和关节周围,我们的肉眼就可以看到。还有些痛风石沉积在肾脏,引起肾结石,诱发肾绞痛。 2、痛风性肾病起病隐匿,早期仅有间歇性蛋白尿,随着病情的发展而呈持续性,伴有肾浓缩功能受损时夜。尿增多,晚期可发生肾功能不全,表现水肿、高血压、血尿素氮和肌酐升高,少数表现为急性肾功能衰竭,出现少尿或无尿,最初24小时尿酸排出增加。 3、尿酸性肾石病大约有10%~25%的痛风患者肾有尿酸结石,呈泥沙样,常无症状,结石较大者可发生肾绞痛、血尿。当肾结石引起梗阻时导致肾积水、肾盂肾炎、肾积脓或肾周围炎,感染科加速结石的增长和肾实质损害。 4.、高血脂症痛风的人较常暴饮暴食,且多有肥胖现象,因此合并高血脂症的很多,这与发生动脉硬化有很密切的关系。 5、高血压痛风病人大约一半合并高血压,除了上述因肾机能障碍引起的肾性高血压之外,痛风病人合并肥胖也是原因之一。由于高血压治疗药常使用降压利尿剂,会抑制尿酸排泄,而使尿酸值升高,此点必须注意。 博粹堂毛顺麟认为,痛风病日久,可出现脏腑功能失调,其中以脾肾二脏清浊代谢紊乱尤为突出。毛顺麟在结合前人经验及现代医学理论的基础上,将痛风分为2个病期5个类型治疗。 根据痛风的临床表现,分为稳定期与发作期。 稳定期:表现为正虚邪恋,以肝肾阴虚、气阴两虚及脾肾气虚为主; 发作期:关节疼痛等症状明显加剧,或兼恶寒发热等表征,表现为邪气实,以风湿热痹及风寒湿痹为主。 1、肝肾阴虚型。证见两目干涩、手足心热、口干喜饮、低热盗汗、大便干结、小便短赤,或有尿血、舌红、少苔、脉细数。治以滋补肝肾,活血清利,方用归芍地黄汤加减。 2、脾肾气虚型。证见全身乏力、四肢不温、腰膝酸软、足跟疼痛、纳少腹胀、大便稀溏、小便不黄、舌润体大或淡胖而边有齿痕。治以健脾益肾,方用保元汤加味。 3、气阴两虚型。临床表现既有倦怠乏力、少气懒言、恶风易感冒等气虚之症,又有手足心热、盗汗、口干舌燥等阴虚表现,或有恶风、畏寒而手足心热、口干而不欲饮水、大便先干后稀等气虚、阴虚交错的症状。治宜益气养阴为法,方用叁芪地黄汤加减。 4、风湿热痹型。证见恶风发热、又汗不解、关节红肿热痛、热重者痛如刀割虎啮、手不可近、口渴烦躁、小便黄赤或肌肤甲错,甚或解尿灼痛、尿少、尿
高尿酸血症与其他疾病的关系 XXX XXX XXX XXX XXX (XX学院XX专业XXXX级X班 X省X市邮编) [摘要] 尿酸是核酸中嘌呤分解代谢的最终产物,主要经过肾脏排泄。尿酸生成增多或排泄减少,均可引起高尿酸血症。血清中尿酸浓度过高,则可在体内形成针状结晶;此结晶在体内可刺激各部位引起反应性肉芽,形成痛风结节,进一步出现关节炎、骨组织破坏,并可演变为痛风。近年来高尿酸血症的发病率逐渐上升,长期的高尿酸血症不仅易诱发痛风,还易累及肾脏和心血管等系统。临床上发现高尿酸血症与许多疾病相关,如肥胖症、高脂血症、高血压、冠心病、糖尿病、肺心病等。 [关键词] 高尿酸血症; 动脉粥样硬化;2型糖尿病;高血压;高脂血症;肥胖 前言 本文通过对高尿酸血症的产生机制及其与肥胖,高血脂症,2型糖尿病,高血压及动脉粥样硬化等疾病的关系进行研究,可以发现各种代谢途径之间是互相关联、互相影响的,也为我们治疗以上疾病提供了新的研究思路。 1.尿酸血症与冠状动脉粥样硬化的关系: 高水平的血尿酸主要通过以下几个可能的机制致动脉粥样硬化,并造成斑块的不稳定:血尿酸是一种水溶性物质,在血液中物理溶解度很低,高尿酸血症时,尿酸结晶易析出,沉积于血管壁,直接损伤血管内膜;血尿酸能促进血小板黏附、聚集,促使血小板血栓形成;在尿酸的代谢过程中还伴随着氧自由基的生成,高尿酸血症时,氧自由基生成增加,损害线粒体、溶酶体功能,从而促进粒细胞在血管内皮的聚集;血尿酸的增加还可促进LDL-C氧化、脂质过氧化,氧化后的LDL对内皮细胞有毒性作用,促进血管平滑肌细胞的凋亡,进一步造成血管局部炎症反应,增加斑块的不稳定性,参与炎症和血栓作用。此外,高尿酸可通过高血压、高胰岛素血症、高胆固醇血症等因素的混合作用加重血管内皮损伤,促进冠状动脉狭窄的发生。有研究显示,颈动脉的粥样斑块形成及血管狭窄程度与
如对您有帮助,可购买打赏,谢谢 中医防治高尿酸血症的经验秘方 导语:高尿酸血症是现代社会的高发疾病,什么是高尿酸血症?高尿酸血症如何治疗?现代社会,生活的高节奏、高效率,饮食的高营养、高蛋白、高嘌... 高尿酸血症是现代社会的高发疾病,什么是高尿酸血症?高尿酸血症如何治疗?现代社会,生活的高节奏、高效率,饮食的高营养、高蛋白、高嘌呤,导致很多人出现关节疼痛等痛风症。人体内每天都会有尿酸产生,同时也有等量尿酸排出体外,以保持平衡状态。一旦体内酸碱失衡,尿酸浓度就会增加形成高尿酸血症,增加痛风发作的危险。来看看中医防治高尿酸血症的经验秘方。 尿酸是嘌呤代谢的最终产物,它有两个来源:一是从富含嘌呤或核蛋白的食物中来的属外源性;二是由体内物质分解代谢而来的为内源性,占总量的80%。内源性来源较外源性来源更为重要,少部分的尿酸通过肠道排出或降解,大部分经尿液排泄。痛风患者中80%~90%为尿酸排泄下降。 血清尿酸浓度随年龄增长而升高,又有性别差异,在儿童期男女无差别,性成熟期后男性高于女性,至女性绝经期后两者又趋于接近,因此男性在发育成熟后即可发生高尿酸血症,而女性往往发生于绝经期后。有些人一听说女性的血尿酸超过360毫摩尔/升,男性的血尿酸超过420毫摩尔/升,就认为会发生痛风。其实,并非每个血尿酸高的病人都会有痛风发作。不少高尿酸血症患者可以终身没有症状,称为无症状高尿酸血症。高尿酸血症患者如没有尿酸结晶在身体各处的沉积,就不会引起痛风。一般认为,对无症状高尿酸血症无须治疗,但应该寻找到导致尿酸高的原因,如使用利尿药、降压药、化疗药等药物因素及判断是否合并肾病、血液病、糖尿病等。 常识分享,对您有帮助可购买打赏
中医调理高尿酸血症 Document number:PBGCG-0857-BTDO-0089-PTT1998
中医调理高尿酸血症 发布时间:2010-11-18 来源:老中医养生网 现代生活节奏快、压力大,平时工作往往没有主意身体健康状况,往往体检的时候就会发现各种问题,尿酸高就是比较多见的。小编我的很多同事就是在体检的时候才发现异常。而当被检查出尿酸高后,很多人常常会出现恐惧心理,担心会不会是严重疾病的表现。那么是否“尿酸高”就很严重呢高尿酸血症是怎么回事 高尿酸血症由尿酸钠或尿酸结晶从超饱和的细胞外液沉积于组织所致的一种或多种病变的临床综合征。说白了,要么尿酸产生过多,要么尿酸排泄过少,导致了高尿酸血症,是痛风的主要发病原因。 高尿酸血症临床上是通过检测血尿酸含量来确定的,一般来讲,当男性血尿酸>420umol/L,女女性血尿酸>360umol/L,这时血尿酸处于饱和状态,超过这个值,尿酸盐晶体就要从血中析出,沉积于结缔组织中, 在某些因素刺激下,就会引起痛风发作。 纠正尿酸高中医饮食帮你忙 1.中医药治疗痛风,在临床上,痛风发作时多表现为关节的红肿热痛,应辨证为湿热瘀夹杂,治宜清热利湿,活血通络,消肿止痛,以控制临床症状。药用制川乌、制草乌、汉防己、秦艽、赤芍等10余味中药,用于痛风性关节炎治疗。日煎一剂,分二次服用。1~2周为一疗程。一般1~3天起效。痛风间歇期的治疗,目的是预防痛风性关节炎发作、保护肾脏和降低血尿酸水平。间歇期多辨证为脾虚湿困,浊毒瘀滞,治宜健脾利湿、祛瘀通络和降低血尿酸水平。药用苍术、秦皮、土茯苓、薏苡仁、秦艽、赤芍等10余味中药用于痛风间歇期的治疗,日煎一剂,分二次服用。1~2月为一疗程。 提请注意,无论是痛风发作期或痛风间歇期,服药期间应低嘌呤、低脂饮食。 2.芥末泥湿敷(民间偏方)芥末粉调和温水成泥后,沾于湿布、纱布、纸上敷于痛风患处(也用于风湿、神经痛、肩酸痛),每日更换一次,自可减轻痛苦,然而芥末泥具有强烈的刺激作用,敷于皮肤上会有灼热感,故可用水和稀一点,有减轻痛风之疼痛效用。同时,取桧木的节,约十五公克以水煎煮饮用。 3.大柴胡汤(《伤寒论》方):适用体格肥胖结实及肉食过多者的痛风,服用时应控制食肉量,有利通便,也适用于胸窝至双肋腹有压痛、膨胀感者。 4.预防痛风的生活习惯:不贪食,要防止肥胖(含减肥),不过量饮酒,不过分的有氧运动(如散步、慢速游泳、吸氧健身运动等),不持续紧张。 饮食主意什么 大家都知道,得了痛风,或者血尿酸高的,要低嘌呤饮食,这里有个误区,其实食物对血尿酸的总体贡献<60 umol/L,并不大,高嘌呤食物主要是动物内脏,海产品,红肉,豆类,蘑菇等,传统的低嘌呤饮食将之一概封杀,以致患者饮食不均衡,新鲜蔬菜包括豆类,蘑菇等偏少,热量偏高,以致患者肥胖、“三高”等风险加大,痛风发作也没减少,目前最新观点认为,新鲜蔬菜可以适当多吃,豆类制作成豆腐嘌呤含量大大降低,可以适量食用,奶类不限量,禁啤酒,可以少量饮红酒,不要喝肉汤、火锅汤。除了饮食,痛风发作的