
抗血小板药物治疗反应多样性临床检测和处理的中国专家建议
(文末附:抗血小板相关指南推荐链接)中华医学会心血管病学分会中华心血管病杂志编辑委员会
血小板的黏附、活化和聚集在急性冠状动脉综合征(acute coronary syndromes,ACS)及经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)的病理生理过程中起重要作用。阿司匹林和P2Y12受体抑制剂(如氯吡格雷)作为两类最常用的抗血小板药物,是目前ACS和(或)PCI 术后预防血栓事件的基石。研究发现,个体对抗血小板治疗的反应性差异与血栓、出血等不良事件显著相关。通过血小板功能检测可了解个体对抗血小板治疗的反应性并据此调整治疗方案,可能是提高抗栓治疗疗效和安全性的有效手段。但由于血小板功能检测方法繁多且标准不统一,个体化调整抗血小板治疗的方案众多,迄今为止国内外对抗血小板治疗反应多样性的临床检测和处理仍无一致意见。鉴于血栓预防的重要性及其临床实践中存在的诸多问题,美国心脏病学学会及欧洲心脏病学学会陆续发表了相应的专家共识,以规范临床诊断和治疗。国内随着PCI例数的大幅增长,优化抗血小板治疗、改善患者预后的重要性日益凸显。结合国内实际情况,制定此专家建议,供临床医师参考。
一、抗血小板治疗反应多样性
实验研究表明,不同个体对阿司匹林和氯吡格雷治疗的反应性差异很大,低反应或无反应者经治疗后测得的相关实验室血小板功能与未经治疗者相近,故最早将其称为阿司匹林或氯吡格雷“抵抗”。由于血小板功能受全身多方面因素影响而非仅限于特定药物对血小板的直接作用,“抵抗”一词事实上是指药物不能作用于特定的靶点,所以用“抵抗”描述此现象并不确切。近年多以个体对抗血小板治疗反应降低或抗血小板治疗后血小板高反应性(HPR)取代“抵抗”一词,但在许多文献中“抵抗”仍作为习语沿用。
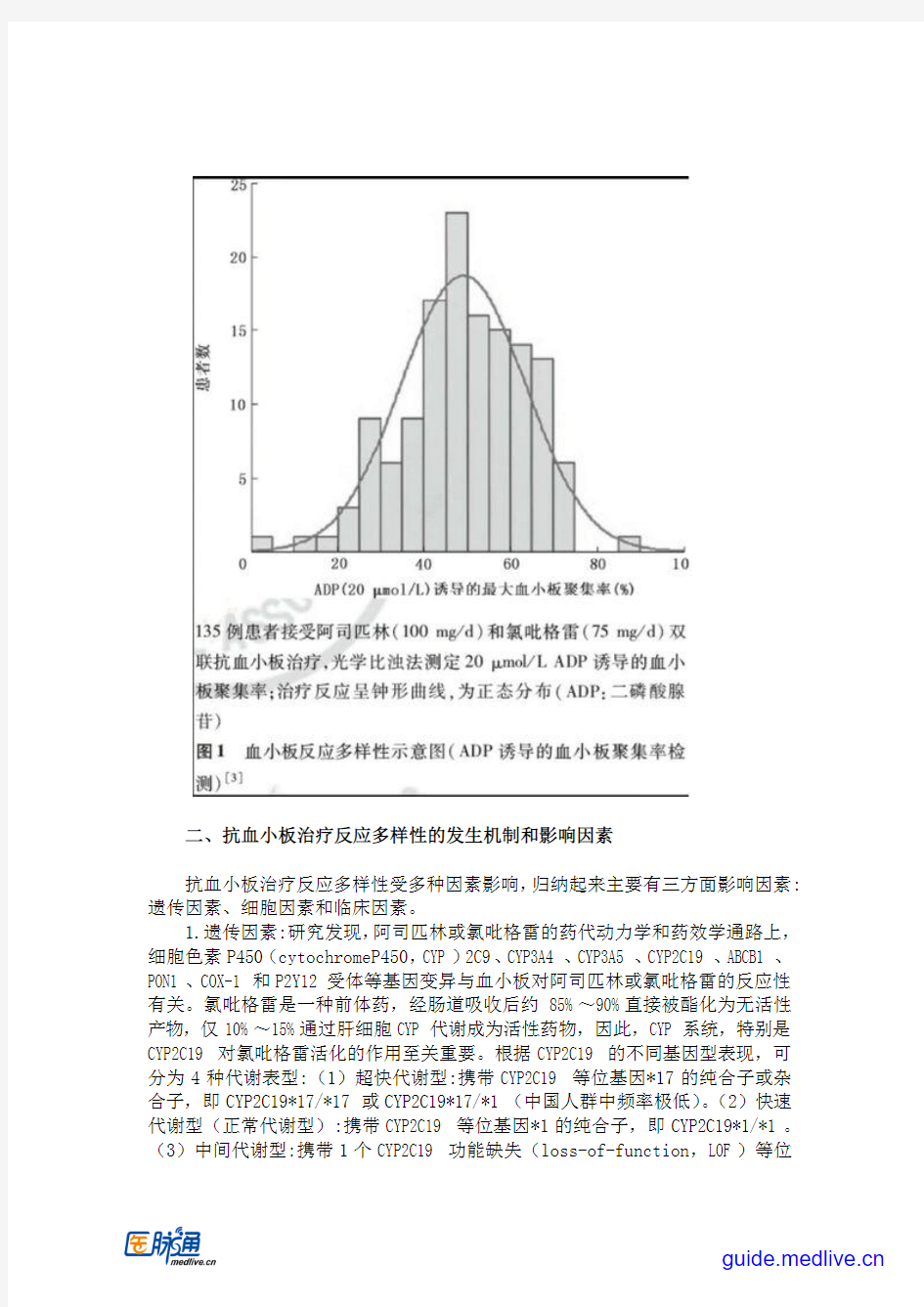
现阶段由于检测方法多样,对上述抗血小板药物抵抗或疗效多样性缺乏统一评价标准,通常是指同一种抗血小板药物在不同患者所产生的不同抗血小板效应,其中经治疗后血小板反应性仍较高者(即血小板功能检测提示血小板活性抑制不足),血栓事件发生风险可能较高;反之(血小板活性抑制过多)则可能引发高出血风险。随着血小板功能检测方法学的改进,逐渐认识到患者接受抗血小板药物治疗时对药物的反应性有很大不同,呈连续、正态(或接近正态)分布(图1),由此提出抗血小板药物治疗反应多样性的概念。
二、抗血小板治疗反应多样性的发生机制和影响因素
抗血小板治疗反应多样性受多种因素影响,归纳起来主要有三方面影响因素:遗传因素、细胞因素和临床因素。
1.遗传因素:研究发现,阿司匹林或氯吡格雷的药代动力学和药效学通路上,细胞色素P450(cytochromeP450,CYP)2C9、CYP3A4、CYP3A5、CYP2C19、ABCB1、PON1、COX-1和P2Y12受体等基因变异与血小板对阿司匹林或氯吡格雷的反应性有关。氯吡格雷是一种前体药,经肠道吸收后约85%~90%直接被酯化为无活性产物,仅10%~15%通过肝细胞CYP代谢成为活性药物,因此,CYP系统,特别是CYP2C19对氯吡格雷活化的作用至关重要。根据CYP2C19的不同基因型表现,可分为4种代谢表型:(1)超快代谢型:携带CYP2C19等位基因*17的纯合子或杂合子,即CYP2C19*17/*17或CYP2C19*17/*1(中国人群中频率极低)。(2)快速代谢型(正常代谢型):携带CYP2C19等位基因*1的纯合子,即CYP2C19*1/*1。(3)中间代谢型:携带1个CYP2C19功能缺失(loss-of-function,LOF)等位
基因和1个野生型基因的杂合子,可表现为CYP2C19*1/*2,或*1/*3。(4)慢代谢型:携带2个LOF等位基因,可表现为突变纯合子如CYP2C19*2/*2或*3/*3(后者较少见),也可能表现为突变杂合子如CYP2C19*2/*3。
大型临床研究结果表明,携带CYP2C19LOF等位基因(主要是CYP2C19*2)的患者临床预后较差,主要原因是此类患者体内氯吡格雷活化代谢率下降,不能充分抑制血小板聚集,导致缺血事件率上升。Simon等对高加索人群的研究证明,携带任意2个LOF等位基因的患者(CYP2C19*2,*3,*4,或*5)在PCI术后1年随访期中,比不携带者有更高的缺血事件率,提示CYP2C19的遗传变异性对PCI 术后的长期临床预后影响较大。药物代谢酶的基因多态性是影响因素之一,但并非是影响抗血小板药物药代和药效的唯一因素。CYP2C19基因多态性在氯吡格雷抗血小板反应的变异中,大约占12%的归因效度,仅能部分解释氯吡格雷抗血小板治疗反应多样性。
2.细胞因素:细胞因素也可能影响阿司匹林或氯吡格雷的抗血小板疗效,例如血小板更新的加速可能降低抗血小板药物的治疗反应。经肝脏代谢生成抗血小板活性代谢产物这一过程,通常也受CYP同工酶系基线水平和其他细胞内因素影响。另外,P2Y12和P2Y1受体的上调,以及不依赖于P2Y12受体的血小板信号转导通路,可能对氯吡格雷治疗反应多样性有一定程度影响,这一作用在一些特殊疾病情况下较明显。如糖尿病患者体内往往有一种或多种细胞膜受体或受体后的调节功能异常,对膜表面抗血小板药物作用受体有潜在的影响。以上机制或可解释一些临床试验中观察到糖尿病患者体内血小板多具有高活性,需加倍氯吡格雷剂量才能达到有效抑制血小板聚集。
3.临床因素:影响抗血小板治疗反应的临床因素很多,包括用药剂量、服药的依从性等。一些临床相关因素可能影响患者基线状态下血小板活性从而影响抗血小板治疗的反应,如ACS、糖尿病、肥胖、肾功能不全等。药物间相互作用也是影响抗血小板治疗反应性的重要因素,常见的如部分质子泵抑制剂和钙通道阻滞剂可干扰氯吡格雷在体内的活化,布洛芬可与阿司匹林竞争结合COX-1等,可能降低抗血小板疗效。但对于药物间相互作用是否能导致临床缺血事件增多,目前尚无充分临床证据。
三、阿司匹林治疗反应多样性的临床检测建议
阿司匹林反应多样性的检测方法包括血栓素(TX)A2代谢产物尿11-脱氢TXB2的测定、各种诱导剂(如花生四烯酸等)诱导的血小板聚集率测定、VerifyNow阿司匹林检测等。由于炎症等病理条件下,体内花生四烯酸除COX-1途径外,还可经COX-2途径代谢,目前多数方法测得的结果会受炎症、全身高反应性等因素影响,并不能反映阿司匹林的真实效果,可能导致阿司匹林治疗低反应或无反应的发生率被高估。
早期文献报道,阿司匹林治疗低反应患者择期PCI后围术期心肌坏死的风险较高反应患者增高2.9倍,长期临床缺血事件风险亦为高反应患者的2.8~3.5倍。但这些研究中,入选患者多数仅接受单一阿司匹林治疗,且阿司匹林治疗低反应的诊断标准多为非特异性。近年ADAPT-DES、ASCET等研究表明,在PCI术后接受双联抗血小板治疗的患者,阿司匹林治疗低反应与缺血事件并无关联。
建议:根据目前临床研究证据,已接受双联抗血小板治疗的患者,阿司匹林治疗反应对临床预后的判断价值尚不明确,不推荐常规筛查。
四、血小板P2Y12受体抑制剂治疗反应多样性的临床检测建议
(一)血小板P2Y12受体抑制剂治疗反应多样性的检测方法
目前国内常用的评价P2Y12抑制剂疗效的方法包括:光学比浊法(LTA)、VerifyNowP2Y12检测、血管扩张刺激磷酸蛋白(VASP)、血栓弹力图(TEG)和Plateletworks类似产品。
1.LTA检测:是最经典的血小板功能检测方法,常作为诊断性研究的金标准。其检测指标为血小板最大聚集百分比,过高提示抗血小板药物作用不佳,存在HPR,缺血风险增大,过低提示血小板过度抑制,出血风险增大。LTA的优点是价格低廉,易于推广普及,与临床事件相关性很好。缺点是血样处理及检测过程较繁琐,缺乏标准化流程,在国外已渐为方便快捷的床旁检测方法取代。
2.VerifyNowP2Y12检测:属床旁检测设备,其检测指标为血小板反应性单位(PRU),临床意义与血小板聚集率相同。VerifyNow的优势是采用全血作为标本,可重复性好,整个检测过程仅需3min,在目前所有血小板功能检测方法中耗时最短、最方便易行。已有大量文献证实,VerifyNow的检测结果与LTA法及临床事件均有很好相关性。目前VerifyNow在国内检测费用较高,普及程度较低。
3.VASP检测:其检测结果称为血小板反应性指数(PRI),目前多以PRI>50%作为氯吡格雷治疗低反应的诊断标准。VASP检测的优势在于P2Y12信号通路的特异性,且较LTA法测定更为稳定。临床研究表明,根据VASP检测定义的氯吡格雷治疗后HPR与临床事件的相关性很好。其不足主要是技术操作较复杂、需流式细胞仪等设备、价格相对昂贵,在基层医院推广有困难。
4.TEG检测:主要检测指标为反应时间(R)及曲线最大振幅(MA),R反应凝血速度,MA反映血栓形成的强度,MA越大,血栓风险越高。TEG采用全血检测,除检测血小板功能外,还可了解纤溶系统功能,对血栓和出血风险均可进行评价。但其检测血小板功能的敏感性和特异性不如其他方法,且检测所需时间较长、价格较昂贵,以往多用于外科手术围术期。近年有文献报道TEG血小板图不仅可检测血小板在凝血过程中的独立作用,还可缩短检测时间,其检测结果与LTA法有很好相关性。
5.Plateletworks:原理类似于血小板计数仪,检测指标亦为血小板最大聚集百分比。其优点是采用全血标本,操作简便、快速、价格低廉。大样本POPULAR 研究表明,Plateletworks检测结果与临床事件相关性较好,但其临床证据仍显不足。Plateletworks目前国内已有类似替代产品,但临床证据较少,其结果解读需慎重。
上述检测方法中,VerifyNowP2Y12和VASP检测因具有标准化操作方法而被欧美共识所采纳,但在国内普及率不高。LTA虽存在缺点,但根据我国国情,鉴于其价格低廉,对设备要求低,故仍有较大应用空间。
建议:有条件的中心推荐应用VerifyNow或VASP检测评价P2Y12抑制剂治疗反应,无条件的中心仍可采用LTA法,但需注意操作标准化。
(二)P2Y12抑制剂治疗反应性检测的预测价值和适用人群
目前已有大量临床研究结果表明,P2Y12抑制剂(特别是氯吡格雷)治疗后的HPR是PCI术后血栓事件的独立危险因素。ADAPT-DES研究表明,HPR者的早
期和晚期支架内血栓风险分别为非HPR者的3.0和2.49倍,约60%的早期支架血栓事件可用HPR解释,其预测价值在ACS患者中更明确。
但由于支架血栓是小概率事件(通常<3%),而HPR的发生率约20%~40%,HPR对支架血栓仅具有中等程度的预测价值,敏感性和特异度均有限。目前较为统一的观点是,HPR不应视为血栓事件的诊断标志,而应看作血栓事件的危险因素。血栓事件的判断应结合血小板功能检测结果、临床和介入手术特点综合考虑。
对于稳定性心绞痛及ACS未接受PCI的患者,无证据表明HPR是临床事件的独立危险因素。ADRIE研究表明,稳定性冠心病患者的血小板功能与临床缺血事件无关联。
TRILOGY-ACS研究入选了未接受PCI的病情稳定ACS患者,其血小板功能亚组分析表明,HPR不是主要临床缺血事件的独立危险因素,但由于研究本身存在较多缺陷(如血小板功能并非在血栓风险最高时测量等),ACS未行PCI的患者,其HPR对临床事件的预测价值还需进一步证实。
建议(1):下列ACS且接受PCI治疗的患者,建议行血小板功能检测以指导P2Y12抑制剂治疗方案:常规剂量氯吡格雷治疗时发生了支架血栓或血栓事件如心肌梗死;临床和介入手术结果预测血栓风险明显增高(如肥胖、糖尿病、肾功能不全、术中出现夹层、无复流等);左主干、单支开放血管(左主干等同病变)、多支血管病变、桥血管病变及弥漫病变需多枚支架重叠置入等高危病变PCI术后。(2)未行PCI,且经药物治疗病情稳定的ACS或稳定性心绞痛接受非复杂PCI 者,不推荐常规HPR筛查。
(三)血小板功能检测结果预测缺血和出血事件的临界值
临床研究结果表明,治疗后存在HPR者缺血风险增高,反之,血小板低反应性(LPR)者,出血风险增高,提示抗血小板治疗可能存在治疗窗。近期欧美相继发表专家共识,列举重要临床研究发现的一些对预测缺血和出血事件有意义的临界值(表1),旨在通过血小板功能检测结果指导抗血小板药物治疗,使其抗血小板作用保持在治疗窗内。该策略是否安全有效,还需更多临床证据支持。缺血和出血风险需从患者整体进行评估,除血小板功能外,还须结合临床危险因素(如老年、贫血、糖尿病、体质指数、慢性肾功能不全、既往缺血/出血病史、合用抗凝药物、是否应用作用更强的P2Y12受体抑制剂如替格瑞洛等)综合评价。此外,考虑到族种、体质量、饮食结构等因素,预测中国人群缺血和出血事件的临界值可能与欧美国家不同,也需更深入研究,以建立适合中国人群的抗血小板治疗剂量和治疗窗。
(四)CYP基因型检测
氯吡格雷和普拉格雷均为前体药物,需经由肝脏CYP代谢酶的活性转化后方能发挥药效;而替格瑞洛本身就是活性药物,其代谢产物(经CYP3A4/5代谢)亦具有生物活性。大量研究表明,携带CYP2C19LOF等位基因会显著影响氯吡格雷的抗血小板反应性,但对普拉格雷和替格瑞洛无影响或影响较小。因此,CYP2C19基因型检测仅对评价氯吡格雷的治疗反应有较大价值。
基于众多临床研究结果,美国FDA2010年3月发布“警告”,提醒应用氯吡格雷后出现心血管不良事件与CYP2C19LOF等位基因表达有关。我国人群CYP2C19LOF等位基因携带者的比率约为欧美国家的2倍(56%比27%),但与来自欧美国家的数据比较,中国人群中CYP2C19*2LOF等位基因杂合子比例很高(约为45%),此部分患者对氯吡格雷治疗的反应与非携带者相比并无明显减退;CYP2C19*2LOF等位基因纯合子比例约为11%,其HPR及临床缺血事件风险均显著增高。
近年一些小样本探索性临床研究表明,根据CYP2C19基因型调整P2Y12抑制剂治疗方案(增加氯吡格雷剂量或改用作用更强的替格瑞洛)可改善HPR,但能否提高临床获益还需进一步观察。
与HPR相同,CYP2C19LOF基因型虽然是缺血事件的独立危险因素,但单独根据基因型预测缺血事件的价值较有限。有文献报道,基因型在氯吡格雷抗血小板治疗反应个体差异中所起的作用约为2%~12%。ARCTIC-Gene研究对1420例行支架置入治疗的患者做了CYP2C19基因型检测,将血小板功能检测与CYP2C19基因分析做了比较,发现这两种检测方法所呈现的趋势并不一致。基因型检测呈“慢代谢型”的患者中,仍有较高比例(40.27%)对抗血小板治疗反应良好;而在基因型呈“快代谢型”的患者中,亦有一定比例(30.9%)的治疗反应不佳。单纯根据血小板功能检测或基因型分析结果,对缺血事件进行预测的效度均较低(ROC 曲线下面积0.497~0.523),再次提示两者必须综合临床因素才可能获得较客观的评价。来自中国的药物洗脱支架术后ACS患者的数据显示,对于无或仅1个CYP2C19LOF等位基因多态位点携带者,伴或不伴HPR时其缺血事件发生率分别为16.7%和2.1%,而携带2个LOF等位基因多态位点的患者,伴或不伴HPR时其缺血事件发生率分别达29.5%和9.7%,提示在中国人群,将血小板功能检测与基因型测定相结合可能提高缺血事件预测效能,但尚需大样本、多中心研究进一步验证。
建议(1)基因多态性所致血小板反应性差异对个体临床结果的影响尚不能肯定,不推荐常规进行CYP2C19基因型检测。(2)PCI术后血栓高危,且计划改变P2Y12抑制剂治疗方案的患者,推荐行血小板功能检测,建议同时行CYP2C19基因型检测,并根据检测结果调整抗血小板治疗方案。
五、血小板功能和(或)基因型检测指导的个体化抗血小板治疗
根据血小板功能和(或)基因型检测结果指导个体化的抗血小板治疗,以期减少血栓和出血风险,理论上是一种理想的治疗策略。但迄今为止,并无充分临床证据证实这种策略的有效性。目前常用的个体化治疗策略包括以下几种。
1.调整阿司匹林剂量:CURRENT-OASIS,HORIZONSAMI,PLATO等研究的数据分析表明,应用P2Y12抑制剂的情况下,增加阿司匹林剂量并不能改善临床事件,反而增加出血风险。
建议:在与P2Y12抑制剂合用时,即使血小板功能检测结果提示阿司匹林治疗反应不佳,也不推荐增加阿司匹林剂量(超过100mg/d)。
2.调整氯吡格雷维持量:虽然早期的小样本临床研究表明,针对HPR患者增加氯吡格雷的维持量可有效改善HPR和(或)减少临床缺血事件,但近年来自GRAVITAS、ARCTIC等随机临床研究的结果表明,HPR患者接受高剂量(150mg/d)氯吡格雷治疗并不能减少临床缺血事件发生率。ELEVATE-TIMI56研究表明,稳定性冠心病患者,如为CYP2C19LOF等位基因杂合子,给予3倍维持剂量氯吡格雷(225mg/d)可获得与无CYP2C19LOF等位基因患者接受75mg/d相同的血小板抑制效果,而CYP2C19LOF等位基因纯合子患者,即使将氯吡格雷维持量提高至300mg/d仍无法获得有效的血小板抑制效果。ELEVATE-TIMI56后续分析还发现,CYP2C19LOF等位基因携带者中(含杂合子和纯合子),非糖尿病患者给予150mg/d 氯吡格雷治疗可起效;但对糖尿病患者,氯吡格雷维持量需增加至300mg/d方能起效。
建议:(1)对于常规剂量氯吡格雷治疗无反应或低反应者(即HPR),尤其是合并糖尿病的患者,不推荐首选增加氯吡格雷剂量,应优先采用新型P2Y12抑制剂替代治疗。(2)如存在出血高危因素,或因其他原因不能接受新型P2Y12抑制剂治疗,可根据血小板功能、CYP2C19基因型和临床特点(如有无糖尿病等)增加氯吡格雷剂量。
3.其他P2Y12抑制剂治疗:PLATO等大样本随机对照研究证实,ACS患者PCI 术后应用替格瑞洛的长期疗效明显优于氯吡格雷。一些小样本临床研究表明,对氯吡格雷治疗不敏感或CYP2C19基因型为中间代谢型和(或)慢代谢型的患者,在换用替格瑞洛治疗后,其血小板聚集亦可得到显著抑制。2013年发表的欧洲心脏病学学会稳定冠心病治疗指南推荐稳定冠心病患者择期PCI后应首选氯吡格雷(Ⅰ,A),对于在氯吡格雷应用期间发生支架血栓(Ⅱa,C)或左主干、支架血栓高危、糖尿病等特殊患者(Ⅱb,C),可选用普拉格雷或替格瑞洛。
建议:(1)对于ACS接受PCI的患者,氯吡格雷和新型P2Y12抑制剂(如替格瑞洛等)均为一线用药,在实际选择时应充分权衡血栓和出血风险。临床和病变特点以及血小板功能、基因多态性检测结果提示缺血风险较高者,建议首选新型P2Y12抑制剂;而出血风险较高者(如高龄、卒中史、既往出血史、严重贫血或血小板数量和功能降低),建议首选氯吡格雷。(2)对于稳定性心绞痛接受非复杂PCI的患者,因血栓风险较低,推荐首选氯吡格雷。
4.双联治疗基础上加用西洛他唑:西洛他唑作为PCI术后抗血小板药物之一,在东亚国家的应用远多于欧美。许多研究表明,HPR患者在阿司匹林、氯吡格雷基础上加用西洛他唑后,可显著降低血小板反应性,但其临床获益还需进一步验证。
六、研究方向
迄今为止,几乎所有的研究均表明,根据抗血小板治疗反应调整治疗方案可显著改善HPR状态,但这种实验室的获益能否转化为明确的临床益处尚存争议。其原因可能与多数研究设计本身的缺陷有关:(1)采用HPR作为入选标准,并未
考虑基因检测及其他临床血栓高危因素,导致实际缺血事件发生率远低于预期,样本量相应不足而得出阴性结果。(2)治疗方案调整可能不尽合理,如双倍剂量的氯吡格雷对于CYP2C19*2纯合子或杂合子的患者(尤其合并糖尿病者)作用并不明显,以及干预治疗的时间不够长等。今后的研究应着重注意以下方向:(1)基于大数据分析,探索适合中国人群的抗血小板药物、方案及治疗窗,构建更综合全面的缺血风险评价量表,为临床抗血小板治疗决策提供依据;(2)开展高质量的多中心、大样本随机临床研究,改变以往单一采用HPR作为风险评价标准的做法,通过综合缺血风险评价入选更高危的患者,以探索优化抗血小板策略的有效性和安全性;(3)针对临床抗栓治疗决策困难的特殊人群(如高龄、糖尿病、肾功能不全等),开展更细致深入的药效学、药代动力学和临床预后研究。
七、小结
1.已接受双联抗血小板治疗的患者,不推荐阿司匹林治疗反应检测。在与P2Y12抑制剂合用时,即使血小板功能检测结果提示阿司匹林治疗反应不佳,也不推荐增加阿司匹林剂量(超过100mg/d)。
2.P2Y12抑制剂治疗反应监测推荐应用VerifyNow或VASP检测,无条件时可采用LTA方法,但需注意操作标准化。
3.P2Y12抑制剂治疗反应监测对接受PCI的ACS患者意义较大,但不推荐常规使用,其适用人群为血栓高危患者:如接受氯吡格雷治疗时发生了支架血栓;临床和手术结果提示血栓风险明显增高(如肥胖、糖尿病、肾功能不全、术中出现夹层、无复流等);左主干病变、单支开放血管、多支血管病变、桥血管病变及弥漫病变需多枚支架重叠等高危病变PCI术后。
4.未行PCI且经药物治疗病情已稳定的ACS患者或稳定性心绞痛行非复杂PCI者,不推荐常规HPR筛查。
5.不推荐常规CYP2C19基因型检测。PCI术后血栓高危、且计划调整P2Y12抑制剂治疗方案的患者,推荐行血小板功能检测,建议同时行CYP2C19基因型检测,并根据检测结果调整抗血小板治疗方案。
6.对于ACS接受PCI的患者,氯吡格雷和新型P2Y12抑制剂(如替格瑞洛等)均为一线用药,在实际选择时应充分权衡血栓和出血风险。血栓风险较高且常规剂量氯吡格雷治疗呈低反应者,建议首选新型P2Y12抑制剂;如因其他原因不能接受新型P2Y12抑制剂治疗者,可根据血小板功能、CYP2C19基因型和临床特点增加氯吡格雷剂量;出血风险较高者,建议首选氯吡格雷。
7.稳定性心绞痛接受非复杂PCI的患者,推荐首选氯吡格雷。(参考文献略)
(执笔:韩雅玲)
专家组成员(按姓氏拼音排序):白锋(兰州大学第二医院),陈纪言(广东省人民医院),陈绍良(南京市第一医院),陈韵岱(解放军总医院),丛洪良(天津市胸科医院),杜志民(广州中山大学附属第一医院),方唯一(上海市胸科医院),傅国胜(浙江大学附属邵逸夫医院),傅向华(河北医科大学第二医院),高传玉(河南省人民医院),高润霖(中国医学科学院阜外心血管病医院),高炜(北京大学第三医院),葛均波(复旦大学附属中山医院),葛雷(复旦大学附属中山医院),郭丽君(首都医科大学附属北京安贞医院),韩雅玲(沈阳军区总医
院),何奔(上海交通大学医学院附属仁济医院),侯静波(哈尔滨医科大学附属第二医院),胡大一(北京大学人民医院),霍勇(北京大学第一医院),季福绥(北京医院),贾大林(中国医科大学附属第一医院),贾国良(东莞康华医院),贾绍斌(宁夏医科大学总医院),蒋学俊(武汉大学人民医院),荆全民(沈阳军区总医院),李保(山西省心血管病医院),李春坚(江苏省人民医院),李国庆(新疆维吾尔自治区人民医院),李虹伟(首都医科大学附属北京友谊医院),李建平(北京大学第一医院),李浪(广西医科大学第一附属医院),李小鹰(解放军总医院),李晓东(中国医科大学附属盛京医院),李毅(沈阳军区总医院),李拥军(河北医科大学附属第二医院),梁春(第二军医大学长征医院),刘斌(吉林大学白求恩第二医院),刘俊明(新疆生产建设兵团医院),刘启明(中南大学湘雅二医院),刘震宇(北京协和医院),吕树铮(首都医科大学附属北京安贞医院),马根山(东南大学附属中大医院),马礼坤(安徽省立医院),马依彤(新疆医科大学第一附属医院),聂绍平(首都医科大学附属北京安贞医院),彭建军(北京世纪坛医院心内),乔树宾(中国医学科学院阜外心血管病医院),邱春光(郑州大学第一附属医院),沈卫峰(上海交通大学医学院附属瑞金医院),沈珠军(北京协和医院),史旭波(首都医科大学附属北京同仁医院),孙福成(北京医院),孙艺红(北京大学人民医院),唐熠达(中国医学科学院阜外心血管病医院),田野(哈尔滨医科大学附属第一医院),王春雪(首都医科大学附属北京天坛医院),王海昌(第四军医大学西京医院),王建安(浙江大学医学院附属第二医院),王乐丰(首都医科大学附属北京朝阳医院),王伟民(北京大学人民医院),王长谦(上海交通大学医学院附属第九人民医院),魏盟(上海市第六人民医院),温尚煜(大庆油田总医院),吴永健(中国医学科学院阜外心血管病医院),徐亚伟(同济大学医学院附属第十人民医院),颜红兵(中国医学科学院阜外心血管病医院),杨丽霞(成都军区昆明总医院),杨天和(贵州省人民医院),杨跃进(中国医学科学院阜外心血管病医院),于波(哈尔滨医科大学附属第二医院),袁晋青(中国医学科学院阜外心血管病医院),袁祖贻(西安交通大学医学院第一附属医院),张奇(上海交通大学医学院附属瑞金医院),张瑞岩(上海交通大学医学院附属瑞金医院),张抒扬(北京协和医院),张运(山东大学齐鲁医院),张钲(兰州大学第一医院),赵学忠(吉林大学第一医院),赵永强(北京协和医院),周旭晨(大连医科大学第一附属医院),周玉杰(首都医科大学附属北京安贞医院),朱建华(浙江大学医学院附属第一医院),朱俊(中国医学科学院阜外心血管病医院)
抗血小板相关指南推荐:
●短暂性脑缺血发作与轻型卒中抗血小板治疗中国专家共识(2014年)
2014-07-15 短暂性脑缺血发作中国专家共识组
●2013 抗血小板治疗中国专家共识
2013-03-15 中华医学会心血管病学分会(Chinese Society of Cardiology)
●2012 抗血小板药物消化道损伤的预防和治疗中国专家共识
2013-03-01 抗血小板药物消化道损伤的预防和治疗中国专家共识组
冠心病相关指南推荐:
◆心力衰竭
●2014 慢性稳定性心力衰竭运动康复中国专家共识
2014-09-20 中国康复医学会心血管病专业委员会
●2014 慢性心力衰竭中医诊疗专家共识
2014-07-31 冠心病中医临床研究联盟
●中国心力衰竭诊断和治疗指南2014
2014-02-28 中华医学会心血管病学分会(Chinese Society of Cardiology)
●2014 NICE临床指南:成人急性心力衰竭的诊断和管理(CG187)
2014-10-05 英国国家卫生与临床优化研究所 (NICE,National Institute for Health and Clinical Excellence) ●2014 CCS加拿大心衰诊疗指南更新:聚焦在贫血,生物标志物以及最近
治疗试验的影响
2014-12-18 加拿大心血管学会(CCS,Canadian Cardiovascular Society)
●心脏再同步治疗慢性心力衰竭的建议(2013年修订版)
2013-08-01 中华医学会心电生理和起搏分会
◆心梗
●2014 急性心肌梗死中西医结合诊疗专家共识
2014-04-10 中国医师协会中西医结合医师分会(DSIM/CMDA,Doctor Society of integrative Medicine,
Chinese Medical Doctor Association)
●2013 NICE CG167 急性ST段抬高心肌梗死的管理
2013-07-10 英国国家卫生与临床优化研究所 (NICE,National Institute for Health and Clinical Excellence)
●2013 ACCF/AHA ST段抬高心肌梗死指南
2012-12-20 美国心脏协会(AHA,American Heart Association)
◆急性冠脉综合征
●2014 ACC/AHA非ST段抬高型急性冠脉综合征(NSTE-ACS)患者管理
指南
2014-09-23 美国心脏病学会(ACC,American College of Cardiology)
●2014 EHRA/ACCA/EAPCI意见书:急性冠脉综合征患者的心律失常
2014-08-29 欧洲心律学会(EHRA,European Heart Rhythm Association)
●2014 ESC/EHRA/EAPCI/ACCA联合共识:非瓣膜病房颤合并急性冠脉综
合征和/或拟接受经皮冠脉或瓣膜介入术患者的抗凝治疗管理
2014-08-25 欧洲心脏病学会(ESC,European Society of Cardiology)
●2014 AHA科学声明:抑郁是急性冠脉综合征预后不良的危险因素
2014-02-24 美国心脏协会(AHA,American Heart Association)
《缺血性脑血管病的抗血小板药物治疗》答案 缺血性脑血管病的抗血小板药物治疗 试题正确答案如下: 缺血性脑血管病的抗血小板药物治疗 选择题(共10题,每题10 分) 1。(单选题)缺血性脑卒中及短暂性脑缺血发作二级预防风险评估量表常用的有哪些( ) A 。ABCD评分系统 B .Essen量表 C 。SPI-II量表 D .以上都是 2 . (单选题)随着Essen量表评分增高,卒中复发风险增加,Essen量表评分大于几分的患者,年卒中复发风险>4%( )...文档交流仅供参考...
A。≥3分 B .≥4分 C 。≥5分 D .≥6分 3 .(单选题)建议急性缺血性脑血管病患者在发病后多长时间内服用阿司匹林() A 。24~48h B .48~72 h C .72~96 h D .96~120 h 4 。(单选题)轻型卒中(NIHSS评分≤3分)患者起病24h内,应尽早给予何种抗血小板药物治疗21d()...文档交流仅供参考... A 。阿司匹林 B。氯吡格雷 C .氯吡格雷联合阿司匹林
D .以上都不是 5 . (单选题)2014中国缺血性脑卒中和短暂性脑缺血发作二级预防指南指出哪种抗血小板药物可作为长期二级预防一线用药()...文档交流仅供参考... A .阿司匹林 B .氯吡格雷 C .阿司匹林或氯吡格雷 D 。以上都不是 6 .(单选题)对于未接受静脉溶栓治疗的轻型卒中及高危TIA患者,在发病多长时间内启动双重抗血小板治疗()...文档交流仅供参考... A 。12h B .24h C。36h D 。48h 7 . (单选题)消化道出血患者对症处理选择哪些药物()
抗血小板治疗中国专家共识(一、二、三) 一、前言 中华医学会心血管病学分会和中华心血管病杂志编辑委员会根据近年来抗血小 板治疗药物相关临床试验结果,综合美国心脏病学学会基金会(ACCF)/美同心脏协会(AHA)、欧洲心脏病学学会(ESC)、心血管造影和介入治疗学会(SCAI)、欧洲卒中组织等权威机构发布的最新指南,中华医学会心血管病学分会、中华医学会神经科 分会等国内学术机构发布的指南和我国心脑血管疾病防治的现状,组织相关专家撰 写了本共识,以推进我国抗血小板治疗的规范化。共识制定过程:(1)全面复习各类心脑血管疾病涉及抗血小板治疗的临床研究证据;(2)综合评估心脑血管疾病患者抗血小板治疗临床研究证据,并考虑中国患者的临床特征;(3)讨论现有各类心脑血管疾病治疗指南中涉及抗血小板治疗内容;(4)综合评估证据。 二、抗血小板药物种类及药理作用 动脉粥样硬化血栓形成是影响心、脑血管和外周动脉的全身系统性疾病。血小 板在动脉粥样硬化血栓形成和发展中起着重要作用,常用抗血小板药物有以下几种。 1.血栓素A2(TXA2)抑制剂:阿司匹林或乙酰水杨酸是临床上广泛应用的皿栓 素抑制剂,40年前发现其抑制血小板的作用,是目前抗血小板治疗的基本药物。阿 司匹林通过对环氧酶(COX)-1的作用直接抑制TXA2合成,抑制血小板黏附聚集活性。阿司旺林其他作用包括介导血小板抑制的嗜中性一氧化氮/环磷酸鸟苷以及参 与各种凝血级联反应和纤溶过程[1-2]。阿司匹林口服后吸收迅速、完全,服用后1 h 达峰值血药浓度。在胃内开始吸收,在小肠上段吸收大部分。阿司匹林以结合代谢 物和游离水杨酸从肾脏排泄。嚼服阿司匹林,起效快. 2.二磷酸腺苷(ADP)P2Y12受体拮抗剂:ADP存在于血小板内的高密度颗粒中,与止血及血栓形成有关、血小板ADP受体调控ADP浓度,人类血小板有3种不同ADP
抗凝或抗血小板药物治疗患者 接受区域麻醉与镇痛管理的专家共识(2017) 王秀丽王庚(共同执笔人)冯泽国江伟李军张兰陈绍辉金善良袁红斌徐懋(共同执笔人)郭向阳(共同负责人)止血机制正常的患者,区域麻醉导致封闭腔隙内(颅内、眼内或椎管内等)血肿和神经压迫损伤等严重并发症的概率很低。但对于使用抗凝、抗血小板等抗血栓药和其他导致止血异常的患者(创伤、大量失血、肝功能异常和DIC等),区域麻醉导致血肿的风险增加。一旦发生椎管内血肿或其它深部血肿,可能造成严重的不良后果,如截瘫、神经损伤、明显失血、气道梗阻等。 近年来,随着心脑血管疾病发病率的升高,服用抗血栓药物预防血栓的患者也日益增多。房颤、静脉血栓、机械瓣膜置换术后、冠脉支架置入术后等患者,通常会应用抗血栓药。此类患者接受区域麻醉时,其止血功能的异常增加了区域麻醉的风险。 对于围术期使用抗血栓药的患者,区域麻醉时机的选择很重要。麻醉科医师应该掌握常用抗血栓药的基本特点,选择合适的时机,将该类患者应用区域麻醉的风险降到最低。不同的患者,药物的代谢亦不同,应注意凝血功能的检查。熟悉抗血栓药物的药理特点并结合凝血功能检查,有助于麻醉科医师做出更加合理的选择。 本专家共识参考国内外相关指南,结合心脑血管及深静脉血栓用药和区域麻醉的应用,为抗凝或抗血小板药物治疗患者的区域阻滞管理提供意见,规范围术期的相应管理,供麻醉科医师和相关医务人员
参考。 一、常用抗血栓药的基本药理 临床常用抗血栓药可分为抗凝血酶药、抗血小板药及纤维蛋白溶解药等。中草药和抗抑郁药也有改变凝血功能的作用。各类药物的基本药理作用简述如下。 (一)抗凝血酶药 1.间接凝血酶抑制剂 ①肝素(UFH):是一种分子量在15 000~18 000 D的粘多糖。UFH主要通过与抗凝血酶Ⅲ(AT-Ⅲ)结合,增强后者对活化的凝血因子Ⅱ、Ⅸ、Ⅹ、Ⅺ和Ⅻ的抑制作用。其后果涉及阻止血小板凝集和破坏,妨碍凝血激活酶的形成;阻止凝血酶原变为凝血酶;抑制凝血酶,妨碍纤维蛋白原变成纤维蛋白。UFH为血管外科及心脏外科手术中常用药物。UFH可被鱼精蛋白中和而失去抗凝活性(1mg鱼精蛋白可拮抗100U肝素)。UFH在低剂量(≤5000U)使用时即可抑制Ⅸa。监测活化部分凝血活酶时间(aPTT)可以了解其抗凝程度。通常,皮下或静脉给予肝素可维持aPTT在其1.5~2.5倍正常值。此外,UFH可能会引起血小板减少,长时间使用时需复查血小板计数。 ②低分子肝素(LMWH):LMWH的分子量为2000~10000 D,皮下注射2h~4h达峰,半衰期3h~4h。LMWH具有很高的抗凝血因子Ⅹa活性和较低的抗凝血因子Ⅱa活性。针对不同适应证的推荐剂量,LMWH不延长出血时间。预防剂量LMWH不显著改变aPTT,既不影响血小板聚集也不影响纤维蛋白原与血小板的结合。临床应用
(最全版)抗血小板药物治疗反应多样性临床检测和处理的中国专家建议 血小板的黏附、活化和聚集在急性冠状动脉综合征(acute coronary syndmmes, ACS)及经皮冠状动脉介入治疗(pereutaneous coronary intervention,PCI)的病理生理过程中起重要作用。阿司匹林和P2 Y12受体抑制剂(如氯吡格霄)作为两类最常用的抗血小板药物,是目前ACS和(或)PCI 术后预防血栓事件的基石。 研究发现,个体对抗血小板治疗的反应性差异与血栓、出血等不良事件显著相关。通过血小板功能检测可了解个体对抗血小板治疗的反应性并据此调整治疗方案,可能是提高抗栓治疗疗效和安全性的有效手段。但由于血小板功能检测方法繁多且标准不统一,个体化调整抗血小板治疗的方案众多,迄今为止国内外对抗血小板治疗反应多样性的临床检测和处理仍无一致意见。 鉴于血栓预防的重要性及其临床实践中存在的诸多问题,美国心脏病学学会及欧洲心脏病学学会陆续发表了相应的专家共识,以规范临床诊断和治疗。国内随着PCI例数的大幅增长,优化抗血小板治疗、改善患者预后的重要性口益凸显,结合国内实际情况,制定此专家建议,供临床医师参考。 一、抗血小板治疗反应多样性
实验研究表明,不同个体对阿司匹林和氯吡格雷治疗的反应性差异很大,低反应或无反应者经治疗后测得的相关实验室血小板功能与未经治疗者相近,故最早将其称为阿司匹林或氯吡格雷“抵抗”。由于血小板功能受全身多方面因素影响而非仅限于特定药物对血小板的直接作用,“抵抗”一词事实上是指药物不能作用于特定的靶点,所以用“抵抗”描述此现象并不确切。 近年多以个体对抗血小板治疗反应降低或抗血小板治疗后咀小板高反应性(high on-tredtment platelet reaCtivity,HPR)取代“抵抗”一词,但在许多文献叶f“抵抗”仍作为习语沿用。 现阶段由于检测方法多样,对上述抗血小板药物抵抗或疗效多样性缺乏统一评价标准,通常是指同一种抗血小板药物在不同患者所产生的不同抗血小板效应,其中经治疗后血小板反应性仍较高者(即血小板功能检测提示mL小板活性抑制不足),血栓事件发生风险可能较高; 反之(血小板活性抑制过多)则可能引发高出血风险随着血小板功能检测方法学的改进,逐渐认识到患者接受抗血小板药物治疗时对药物的反应性有很大不同,呈连续、正态(或接近正态)分布(图1),由此提出抗血小板药物治疗反应多样性的概念。
缺血性脑血管病的抗血小板药物治疗 选择题(共10 题,每题10 分) 1 . (单选题)缺血性脑卒中及短暂性脑缺血发作二级预防风险评估量表常用的有哪些() A .ABCD评分系统 B .Essen量表 C .SPI-II量表 D .以上都是 2 . (单选题)随着Essen量表评分增高,卒中复发风险增加,Essen量表评分大于几分的患者,年卒中复发风险>4%() A .≥3分 B .≥4分 C .≥5分 D .≥6分 3 . (单选题)建议急性缺血性脑血管病患者在发病后多长时间内服用阿司匹林() A .24~48 h B .48~72 h C .72~96 h D .96~120 h 4 . (单选题)轻型卒中(NIHSS评分≤3分)患者起病24h内,应尽早给予何种抗血小板药物治疗21d() A .阿司匹林 B .氯吡格雷 C .氯吡格雷联合阿司匹林 D .以上都不是 5 . (单选题)2014中国缺血性脑卒中和短暂性脑缺血发作二级预防指南指出哪种抗血小板药物可作为长期二级预防一线用药() A .阿司匹林 B .氯吡格雷 C .阿司匹林或氯吡格雷 D .以上都不是 6 . (单选题)对于未接受静脉溶栓治疗的轻型卒中及高危TIA患者,在发病多长时间内启动双重抗血小板治疗() A .12h B .24h C .36h D .48h 7 . (单选题)消化道出血患者对症处理选择哪些药物() A .PPI B .H2受体拮抗剂 C .黏膜保护剂 D .以上都是 8 . (单选题)在使用抗血小板药物前先评估消化道出血的风险,以下哪项是常见的危险因素()
A .消化道溃疡及并发症病史 B .消化道出血史 C .双联抗血小板治疗或联合抗凝治疗 D .以上都是 9 . (单选题)《2019 阿司匹林在心血管疾病一级预防中的应用中国专家共识》指出哪个年龄段可以考虑服用小剂量阿司匹林(75~100 mg/d) 进行一级预防() A .40-50岁 B .40-60岁 C .40-70岁 D .40-80 10 . (单选题)不建议下列哪些人群服用阿司匹林进行ASCVD 的一级预防() A .年龄>70 岁或<40 岁的人群 B .高出血风险人群 C .经评估出血风险大于血栓风险的患者 D .以上都是
稳定性冠心病口服抗血小板药物治疗中国专家共识(最全版) 冠心病的抗血小板治疗理念和药物不断发展,合理应用抗血小板药物是改善冠心病患者预后的重要措施。稳定性冠心病(stable coronary artery disease, SCAD)长期治疗目的是改善冠状动脉供血缓解缺血症状,以及在抗动脉粥样硬化治疗基础上予抗血小板治疗以减少血栓形成事件并降低死亡率[1]。SCAD抗血小板治疗策略的变化源于对动脉粥样硬化病变过程的深入理解。动脉粥样硬化是全身性、不断进展的过程,临床表现稳定的冠心病患者其动脉粥样硬化的发展过程存在很大差异,往往多个部位存在不同性质的动脉粥样硬化斑块(稳定和不稳定斑块),而血栓事件的发生具有不可预测性[2],SCAD患者长期抗血小板治疗至关重要。同时,抗血小板治疗必然伴随出血风险。因此,应基于不同个体的血栓和出血危险采用不同抗栓治疗强度。本共识借鉴欧美指南[1,3,4]并回顾该领域研究证据,帮助临床医生进一步认识和全面评估抗血小板治疗的获益与风险,根据SCAD患者不同特点合理选择抗血小板治疗策略,更好地降低血栓事件和出血事件风险,改善患者生存率。 SCAD的定义和风险评估 SCAD涵盖了除急性冠状动脉综合征(ACS)以外的冠心病病程中的各个阶段。SCAD患者应根据危险因素、伴随疾病并借助辅助检查进行综合危险评估,在此基础上采用不同治疗策略。预后不良的危险因素包括:糖尿病、高血压、高龄、吸烟、总胆固醇升高等。合并慢性肾脏疾病、周围血管疾病、有症状和体征的心力衰竭、心肌梗死病史、冠状动脉复杂病变、
近期发生心绞痛或加重以及心绞痛严重程度等均是评估SCAD患者危险程度的重要因素。此外,还可结合患者特点有选择性地采用左心室功能评价、负荷超声心动图和冠状动脉造影等检查进一步评估缺血风险。SCAD 患者如伴左心室功能减低[左心室射血分数(LVEF)<50%],负荷超声心动图显示多个节段室壁运动异常(左心室17节段中≥3个节段),冠状动脉造影发现左主干病变以及3支血管近端病变等,均提示预后不良。 抗血小板药物作用机制及临床应用 目前,临床中用于冠心病抗血小板治疗的药物主要包括阿司匹林、P2Y12受体拮抗剂以及糖蛋白(glycoprotein,GP)Ⅱb/Ⅲa受体抑制剂。P2Y12受体拮抗剂主要包括噻吩吡啶(氯吡格雷、普拉格雷)和非噻吩吡啶类(替格瑞洛),普拉格雷尚未在中国上市。而磷酸二酯酶抑制剂(如双嘧达莫和西洛他唑)尚无在SCAD治疗的证据。GPⅡb/Ⅲa受体抑制剂主要短期用于某些接受经皮冠状动脉介入治疗(PCI)的患者。此外,还有一些抗血小板药物正在研发中,如凝血酶受体拮抗剂。 一、阿司匹林 1.作用机制: 阿司匹林不可逆性抑制血小板环氧化酶-1,从而阻止血栓烷A2的形成,达到抑制血小板活化和聚集的作用。但阿司匹林对其他激动剂(如胶原、二磷酸腺苷)所致血小板聚集无影响。阿司匹林口服后吸收迅速、完全,服用后1 h达峰值血药浓度,在胃内开始吸收,大部分在小肠上段吸收,并以结合代谢物和游离水杨酸从肾脏排泄。嚼服阿司匹林起效快。 2.剂量:
抗血小板药物治疗反应多样性临床检测和处理的中国专家建议 来源:中华心血管病杂志作者:韩雅玲高润霖霍勇 血小板的黏附、活化和聚集在急性冠状动脉综合征(acute coronary syndmmes,ACS)及经皮冠状动脉介入治疗(pereutaneous coronary intervention,PCI)的病理生理过程中起重要作用。阿司匹林和P2 Y12受体抑制剂(如氯吡格霄)作为两类最常用的抗血小板药物,是目前ACS和(或)PCI术后预防血栓事件的基石。 研究发现,个体对抗血小板治疗的反应性差异与血栓、出血等不良事件显著相关。通过血小板功能检测可了解个体对抗血小板治疗的反应性并据此调整治疗方案,可能是提高抗栓治疗疗效和安全性的有效手段。但由于血小板功能检测方法繁多且标准不统一,个体化调整抗血小板治疗的方案众多,迄今为止国内外对抗血小板治疗反应多样性的临床检测和处理仍无一致意见。 鉴于血栓预防的重要性及其临床实践中存在的诸多问题,美国心脏病学学会及欧洲心脏病学学会陆续发表了相应的专家共识,以规范临床诊断和治疗。国内随着PCI例数的大幅增长,优化抗血小板治疗、改善患者预后的重要性口益凸显,结合国内实际情况,制定此专家建议,供临床医师参考。 一、抗血小板治疗反应多样性 实验研究表明,不同个体对阿司匹林和氯吡格雷治疗的反应性差异很大,低反应或无反应者经治疗后测得的相关实验室血小板功能与未经治疗者相近,故最早将其称为阿司匹林或氯吡格雷“抵抗”。由于血小板功能受全身多方面因素影响而非仅限于特定药物对血小板的直接作用,“抵抗”一词事实上是指药物不能作用于特定的靶点,所以用“抵抗”描述此现象并不确切。 近年多以个体对抗血小板治疗反应降低或抗血小板治疗后咀小板高反应性(high on-tredtment platelet reaCtivity,HPR)取代“抵抗”一词,但在许多文献叶f“抵抗”仍作为习语沿用。 现阶段由于检测方法多样,对上述抗血小板药物抵抗或疗效多样性缺乏统一评价标准,通常是指同一种抗血小板药物在不同患者所产生的不同抗血小板效应,其中经治疗后血小板反应性仍较高者(即血小板功能检测提示mL小板活性抑制不足),血栓事件发生风险可能较高; 反之(血小板活性抑制过多)则可能引发高出血风险随着血小板功能检测方法学的改进,逐渐认识到患者接受抗血小板药物治疗时对药物的反应性有很大不同,呈连续、正态(或接近正态)分布(图1),由此提出抗血小板药物治疗反应多样性的概念。
下面属于血小板糖蛋白2b3a受体阻断剂的药物是() 普拉格雷 替格瑞洛 阿昔单抗[正确] 氯吡格雷 阿司匹林 2016中国NSTEMI指南推荐指出,()是抗血小板治疗的基石 阿昔单抗 阿司匹林[正确] 噻氯匹定 普拉格雷 坎格雷洛 2017ESC冠心病双抗治疗指南中指出,对于ACS患者,除非患者存在禁忌症,否则推荐()加阿司匹林,不论患者之前的质量策略如何 普拉格雷 替格瑞洛[正确] 阿昔单抗 氯吡格雷 阿司匹林 不属于ADP受体阻断剂的药物是() 坎格雷洛 替格瑞洛 噻氯匹定 替罗非班[正确] 噻氯匹定 下面()属于环氧化物酶抑制剂代表药物 阿昔单抗 阿司匹林[正确] 噻氯匹定 普拉格雷 坎格雷洛 2016GPⅡb/Ⅱa中国专家共识中,高血栓风险的NSTE-ACS患者可考虑介入治疗前应用()上游治疗 坎格雷洛 替格瑞洛 噻氯匹定 替罗非班[正确] 噻氯匹定
2017ESC冠心病双抗治疗指南中指出,对于冠脉结构不清楚的NSTE-ACS患者,不推荐应用() 普拉格雷[正确] 替格瑞洛 阿昔单抗 氯吡格雷 阿司匹林 根据2017ESC冠心病双抗治疗指南,对于稳定性冠心病的患者,如果PCI治疗的可能性很大,考虑应用()进行预治疗 普拉格雷 替格瑞洛 阿昔单抗[正确] 氯吡格雷 阿司匹林 关于GPIIb/IIIa受体拮抗剂,下面说法错误的是() 血小板GPⅡb /Ⅱa是一种膜结合蛋白 因半衰期较长,这类药物需要持续静脉注射[正确] GPI通过占据GPⅡb /Ⅱa受体的结合位点,阻碍了纤维蛋白原与其结合,进而抑制血小板的聚集 血小板GPⅡb /Ⅱa由α和β两个亚单位组成,也是纤维蛋白原受体 其常用代表药物有阿昔单抗、依替巴肽、替罗非班
---------------------------------------------------------------最新资料推荐------------------------------------------------------ ACS抗血小板与抗凝治疗新进展 急性冠脉综合征抗血小板与抗凝治疗新进展急性冠脉综合征(ACS) 是以冠状动脉粥样硬化斑块破裂或糜烂,继发斑块表面血栓形成和/或远端血栓栓塞,造成完全或不完全心肌缺血为特征的一组疾病。 根据心电图表现, ACS 分为 STE-ACS和 NSTE-ACS。 STE-ACS 反映了冠状动脉急性完全闭塞,血栓成分以纤维蛋白和红细胞为主,即红血栓。 NSTE-ACS 反映了冠状动脉非完全闭塞,血栓成分以血小板为主,即白血栓。 无论 STE-ACS 还是 NSTE-ACS,血栓形成和/或血栓栓塞都是最主要的病理生理机制,因此,抗栓在 ACS 的治疗中占据极为重要的地位。 血小板活化与凝血系统激活是血栓形成和/或血栓栓塞过程中具有决定性作用的两个关键环节,两者在体内紧密联系,凝血系统激活后产生的凝血酶,是一个强有力的血小板活化因子,血小板活化后又将促进凝血过程。 抗栓治疗应针对凝血系统和血小板两个环节,分别称为抗凝治疗和抗血小板治疗。 全球每年有 1700 万人死于心血管疾病, ACS 患者住院期间及远期死亡率分别为 6%和 12%。 1/ 8
大量的研究证明,抗凝和抗血小板药物的联合使用一方面可以降低 ACS 患者血栓事件的发生率,改善预后;但另一方面,各种出血并发症的发生率增加同样威胁患者的生命。 因此,平衡血栓与出血风险是 ACS 患者抗血小板与抗凝治疗的重点及难点,尤其在高危患者和某些特殊人群如高龄、肾功能不全等。 一、抗血小板治疗首先,无论 STE-ACS 还是 NSTE-ACS,急性期双联(甚至多联)抗血小板治疗是必须的。 抗血小板药物主要有阿司匹林、氯吡格雷、血小板膜糖蛋白Ⅱ b/Ⅲa(GPⅡ b/Ⅲa)受体拮抗剂和西洛他唑等。 阿司匹林是目前应用最广泛的抗血小板药物,是冠心病抗血小板治疗的基石。 大量临床试验和荟萃分析已经证实了它可降低冠心病患者的缺血事件。 目前,多数指南推荐 ACS 患者起始负荷剂量为 160~325 mg (非肠溶制剂),急性期剂量应在 150~300 mg/d 之间,3 天后可改为小剂量即 75~100 mg/d 维持治疗。 所有患者在口服阿司匹林的基础上还推荐联合应用氯吡格雷,急性期立即给予氯吡格雷 300~600 mg 的负荷剂量,然后每天 75 mg 维持。 在考虑行 PCI的患者,可使用 600 mg 氯吡格雷作为负荷剂量以更迅速地抑制血小板的功能。
抗血小板药物治疗的药学监护血栓的概述 血栓(Thrombus)即血液在血管流动中发生凝聚所形成的血块,类似栓子而阻塞血管,包括心、脑、肺、外周、深静脉等部位,导致心肌梗死、脑栓塞、肺栓塞和深静脉栓塞等疾病。组成血栓的成分有血小板、纤维蛋白、红细胞和白细胞等,通过血小板的聚集和黏附作用把大量的纤维蛋白、红细胞网络在一起而形成聚合体。其中血小板起关键凝集作用,而起填充物支撑骨架作用的则是红细胞和纤维蛋白。 在动脉粥样硬化斑块破裂基础上血小板黏附、聚集,是动脉粥样硬化血栓形成而致心肌梗死、脑栓塞等缺血事件的始动因素。其治疗原则包括:对抗血小板凝集,以降低血栓形成骨架结构;降低血纤维蛋白原浓度,降低血栓形成基质;降低红、白细胞数量和血液黏度,减少填充物支撑骨架;抗凝、溶栓,抑制血栓形成,使已形成血栓溶解;降低颅内压等,保护脑组织,减少组织损伤。 抗血小板药简介 抗血小板药(Antiplatelet drugs)可抑制血小板聚集,抑制动脉中血栓形成,是防治动脉血栓性疾病的重要治疗药。围绕激活血小板聚集的主要因素,抗血小板药按作用机制可分为6个亚类: 环氧酶抑制剂:阿司匹林是一种长效血小板环氧酶及血栓烷A(TXA2)生物合成抑制剂,与环氧酶产生不可逆的乙酰化反应,阻止血小板合成前列腺素(PGI)及血栓素(TXA2)的释放,具有强烈的抗血小板聚集作用;同时由于血小板缺乏核心,血小板环氧酶不能通过蛋白质生物合成得到修复。 二磷酸腺苷受体拮抗剂:二磷酸腺苷(ADP)存在于血小板细胞内高密度颗粒内,当血小板发生凝聚反应时被释放,ADP通过血小板膜上的ADP受体对血小板的形状及生物学行为产生影响,进一步加速血小板的凝聚。拮抗ADP可抑制血小板积聚,属于ADPR-A的药品有噻氯匹定、氯吡格雷、普拉格雷。 血小板膜糖蛋白GPIIb/IIIa受体抑制剂:可抑制纤维蛋白原与血小板膜表面GPIIb/IIIa 受体的结合,而发挥抗血小板作用。目前临床应用的有阿昔单抗、替罗非班、依替巴肽、拉米非班。 磷酸二酯酶抑制剂:双嘧达莫、西洛他唑通过激活血小板腺苷环化酶(cAMP),或抑制磷酸二酯酶对cAMP的降解作用,使血小板内cAMP浓度增高而产生抗血小板作用。 血小板腺苷环化酶刺激剂:主要激活cAMP水平,抑制血小板的聚集,药物有肌苷、前列环素、依洛前列素和西卡前列素。 血栓烷合成酶抑制剂:奥扎格雷钠可选择性抑制血栓烷合成酶,抑制血栓烷(TXA2)的产生和促进前列腺素产生,改善两者间的平衡,抑制血小板聚集和减轻血管痉挛,改善大脑局部缺血时的微循环和能量代谢障碍。 监护抗血小板药导致的出血 抗血小板药可致胃肠溃疡和出血,主要缘于: 阿司匹林抑制环氧酶,抑制前列腺素合成,虽减少致炎因子和血栓的形成,但同时失去和
抗凝或抗血小板药物治疗患者接受区域麻醉与镇痛管理的专家共识( 2017) 止血机制正常的患者,区域麻醉导致封闭腔隙内(颅内、眼内或椎管内等)血肿和神经压迫损伤等严重并发症的概率很低。但对于使用抗凝、抗血小板等抗血栓药和其他导致止血异常的患者(创伤、大量失血、肝功能异常和DIC等),区域麻醉导致血肿的风险增加。一旦发生椎管内血肿或其它深部血肿,可能造成严重的不良后果,如截瘫、神经损伤、明显失血、气道梗阻等。 近年来,随着心脑血管疾病发病率的升高,服用抗血栓药物预防血栓的患者也日益增多。房颤、静脉血栓、机械瓣膜置换术后、冠脉支架置入术后等患者,通常会应用抗血栓药。此类患者接受区域麻醉时,其止血功能的异常增加了区域麻醉的风险。 对于围术期使用抗血栓药的患者,区域麻醉时机的选择很重要。麻醉科医师应该掌握常用抗血栓药的基本特点,选择合适的时机,将该类患者应用区域麻醉的风险降到最低。不同的患者,药物的代谢亦不同,应注意凝血功能的检查。熟悉抗血栓药物的药理特点并结合凝血功能检查,有助于麻醉科医师做出更加合理的选择。 本专家共识参考国内外相关指南,结合心脑血管及深静脉血栓用药和区域麻醉的应用,为抗凝或抗血小板药物治疗患者的区域阻滞管理提供意见,规范围术期的相应管理,供麻醉科医师和相关医务人员参考。 一、常用抗血栓药的基本药理 临床常用抗血栓药可分为抗凝血酶药、抗血小板药及纤维蛋白溶解药等。中草药和抗抑郁药也有改变凝血功能的作用。各类药物的基本药理作用简述如下。 (一)抗凝血酶药
1.间接凝血酶抑制剂 ①肝素(UFH):是一种分子量在15 000~18 000 D的粘多糖。UFH主要通过与抗凝血酶Ⅲ(AT-Ⅲ)结合,增强后者对活化的凝血因子Ⅱ、Ⅸ、Ⅹ、Ⅺ和Ⅻ的抑制作用。其后果涉及阻止血小板凝集和破坏,妨碍凝血激活酶的形成;阻止凝血酶原变为凝血酶;抑制凝血酶,妨碍纤维蛋白原变成纤维蛋白。UFH为血管外科及心脏外科手术中常用药物。UFH可被鱼精蛋白中和而失去抗凝活性(1mg鱼精蛋白可拮抗100U肝素)。UFH在低剂量(≤5000U)使用时即可抑制Ⅸa。监测活化部分凝血活酶时间(aPTT)可以了解其抗凝程度。通常,皮下或静脉给予肝素可维持aPTT在其 1.5~ 2.5倍正常值。此外,UFH可能会引起血小板减少,长时间使用时需复查血小板计数。 ②低分子肝素(LMWH):LMWH的分子量为 2000~10000 D,皮下注射2h~4h达峰,半衰期3h~4h。LMWH具有很高的抗凝血因子Ⅹa活性和较低的抗凝血因子Ⅱa活性。针对不同适应证的推荐剂量,LMWH不延长出血时间。预防剂量LMWH不显著改变aPTT,既不影响血小板聚集也不影响纤维蛋白原与血小板的结合。临床应用时无需常规监测aPTT;如需监测,使用抗因子Ⅹa活性单位。LMWH较少诱发血小板减少症(HIT)。LMWH临床应用广泛,如急性冠状动脉综合征治疗、心血管介入治疗、血液透析的抗凝、缺血性脑卒中的治疗、下肢深静脉血栓的预防以及肺栓塞的治疗。常用的LMWH制剂有依诺肝素钠(克赛,低分子肝素钠)、那屈肝素钙(速碧林,低分子肝素钙)、达肝素钠(法安明,低分子肝素钠)等。
中国人民解放军后勤学院门诊部(100858)李敏 抗血小板聚集药物作用机制的研究进展 摘要:目的 目的 阐述现有的抗血小板聚集药物的作用机制。方法 方法 根据近几年发表的文献,按血小板发生聚集作用的机制来分类,阐明具体的作用机制。结果与结 结果与结论对于这些抗血小板聚集药物机制的研究,可为开发新药提供良好的依据。 关键词:抗血小板聚集;作用机制;GP IIb/IIIa;ADP受体拮抗剂;Atrase A 中图分类号:R552文献标识码:A 文章编号:1005-8257(2013)09-0015-04血小板的聚集(platelet aggregation)是指血小板与血小板之间的相互粘着,这一过程需要纤维蛋白原、Ca2+及血小板膜上的GPIIb/IIIa的参与。在未受刺激的静息血小板膜上的GPIIb/IIIa并不能与纤维蛋白原结合。在致聚剂的激活下,GPIIb/IIIa分子上的纤维蛋白原受体暴露,在Ca2+的作用下纤维蛋白原可与之结合,从而连接相 邻的血小板,充当聚集的桥梁,使血小板 聚集成团。 血小板聚集反应的形式可因致聚剂 的种类及浓度的不同而有差异。如低浓度 ADP引起的血小板聚集只出现在第一聚集 时相,并很快解聚;中等浓度ADP引起的 聚集,在第一时相结束和解聚后不久,又 出现不可逆的第二聚集时相,第二聚集时 相的出现是由于血小板释放内源性ADP所 致;高浓度ADP引起的聚集,由于第一聚 集时相和第二聚集时相相继发生,只出现 单一的不可逆性聚集。凝血酶所引起的血 小板聚集反应与ADP相似,也呈剂量依赖 方式,引起单相或双向血小板聚集。胶原 只引起血小板单相的不可逆聚集,聚集反 应与释放反应同时发生,故胶原所诱发 的血小板单相聚集与内源性ADP的释放和 TXA2的形成有关[1]。 目前,从血小板发生聚集作用的机 制来看,抗血小板聚集药物主要有:①抑 制血栓烷A2(thromboxane A2,TXA2)诱 导的血小板聚集,以阿司匹林(aspirin) 为代表;②抑制二磷酸腺苷(adenosine diphosphate,ADP)诱导的血小板聚集, 以噻氯匹啶(tic1opidine)、氯吡格雷 (clopidogrel)为代表;③血小板糖蛋 白Ⅱb/Ⅲa受体拮抗药,抑制血小板聚集 的最终共同途径,代表药物为阿昔单抗 (abciximab)、替罗非班(tirofiban)、依 替巴肽(eptifibatide)。此外,血小板激活 因子(PAF)受体拮抗剂、凝血酶和凝血 因子Xa(FXa)抑制剂、钙离子(Ca2+)通 道拮抗剂、5-HT2受体拮抗剂等均有抑制 志,2006,(3):214~215 4 蒋光亮,周桥,张志国,等.右下肺滑膜肉瘤一例[J].中国胸心血管外科临床杂志,2005,(2):101 5 刘坤,李为民.原发性肺肉瘤19例临床分析[J].中国肺癌杂志,2012,(6): 375~380 6 林滔,李力,戈烽,等.原发肺滑膜肉瘤一例[J].中华肿瘤杂志,2003,(5):436 7 范钦和.软组织病理学[M].南昌:江西科学技术出版社,2003 8 Nambu A,Kurihara Y,Ichikawa T,et al.Lung involvement in angiotropic l y m p h o m a:C T f i n d i n g s[J].A J R,1998,170(4):940~942 9D u r a n-M e n d i c u t i A,C a s t e l l o P,Vargas SO.Primary synovial sarcoma of the chest: radiographic and clinicopathologic correlation[J].J Thorac Imaging,2003,18(2):87~93 10 Tateishi U,Gladish GW,KusumotoM, et al.Chest wall tumors:radiologic findings and pathologic correlation. p a r t2M a l i g n a n t t u m o r s[J]. Radiographcs,2003,23(6):1491~1508 11 FrazierAA,Franks TJ,Pugatch RD,et al.From the archives of the AFIP:Pleuropulmonary synovial sarcoma1[J].Radiographics,2006,26: 923 12 Hartel PH,Fanburg Smith JC,Frazier AA,et al.Primary pulmonary and mediastinal synovial sarconla:a clinicopathologic study of 60 cases and comparis on with five prior series[J].Mod Pathol,2007,20:760 13 Zompi S,Coudere LJ,Cadranel J,et al.Clonality analysis of alveolar B lymphocytes contributes to the diagnostic strategy in clinical suspicion of pulmonary lymphoma[J]. Blood,2004,103(8):3208~3215 14 SAITO T,NAGAI M,LADANYI M.SYT- SSX1 and SYT-SSX2 interfere with repression of E-cadherinby snail and slug:a potential mechanism for aberrant mesenchymal to epithelial t r a n s i t i o n i n h u m a n s y n o v i a l sarcoma[J].Cancer Res,2006,66(14): 6919~1927 15 Okamoto S,Hisaoka M,Daa T,et al.Primary pulmonary synovial s a r c o m a:a c l i n i c o p a t h o l o g i c, immunohistochemical,and molecular s t u d y o f11c a s e s[J].H u m Pathol,2004,35(7):850~856 (20130626收稿)
急性冠状动脉综合征非血运重建患者抗血小板治疗 中国专家共识要点解析 时隔十年,急性冠状动脉综合征非血运重建患者抗血小板治疗中国专家共识再次更新,下面请和小编一起快速get新版共识的核心要点。 非血运重建ACS患者定义 ?欧美指南称之为药物管理ACS患者 ?是指本次发病以来未行PCI或冠状动脉旁路移植术,仅接受药物治疗(即保守治疗)的ACS患者。 非血运重建ACS适应人群 ?缺血低危患者 ?既往已行血运重建患者 ?伴并发症或血运重建禁忌证(如复杂冠状动脉病变、合并糖尿病、慢性肾脏疾病或高龄和身体虚弱)的高危患者等。
缺血和出血风险评估 ACS缺血和出血风险分层 建议: (1)在进行抗血小板治疗前均应充分权衡缺血和出血风险。(2)可使用OPT-CAD或GRACE评分进行缺血危险分层,如使用GRACE评分建议入院和出院时分别评估1次。
(3)在进行缺血风险评估的同时应进行出血风险评估,可使用CRUSADE评分进行危险分层。 抗血小板药物及治疗意见 1环氧酶(COX)-1抑制剂 2P2Y12受体抑制剂 P2Y12受体抑制剂的选择
P2Y12受体抑制剂治疗时程 口服P2Y12受体抑制剂之间的转换 3糖蛋白(GP)Ⅱb/Ⅲa受体拮抗剂(替罗非班)
4磷酸二酯酶抑制剂(西洛他唑) 特殊类型非血运重建ACS患者抗血小板治疗 1≥75岁患者: 建议: ≥75岁非血运重建ACS患者,建议在阿司匹林基础上首选联合氯吡格雷治疗,疗程为12个月,可根据患者缺血与出血风险个体化延长或缩短。出血风险低的患者,阿司匹林联用替格瑞洛可作为治疗选择,但应警惕出血的风险。 2合并缺血性卒中/短暂性脑缺血发作(TIA)患者: 建议: