
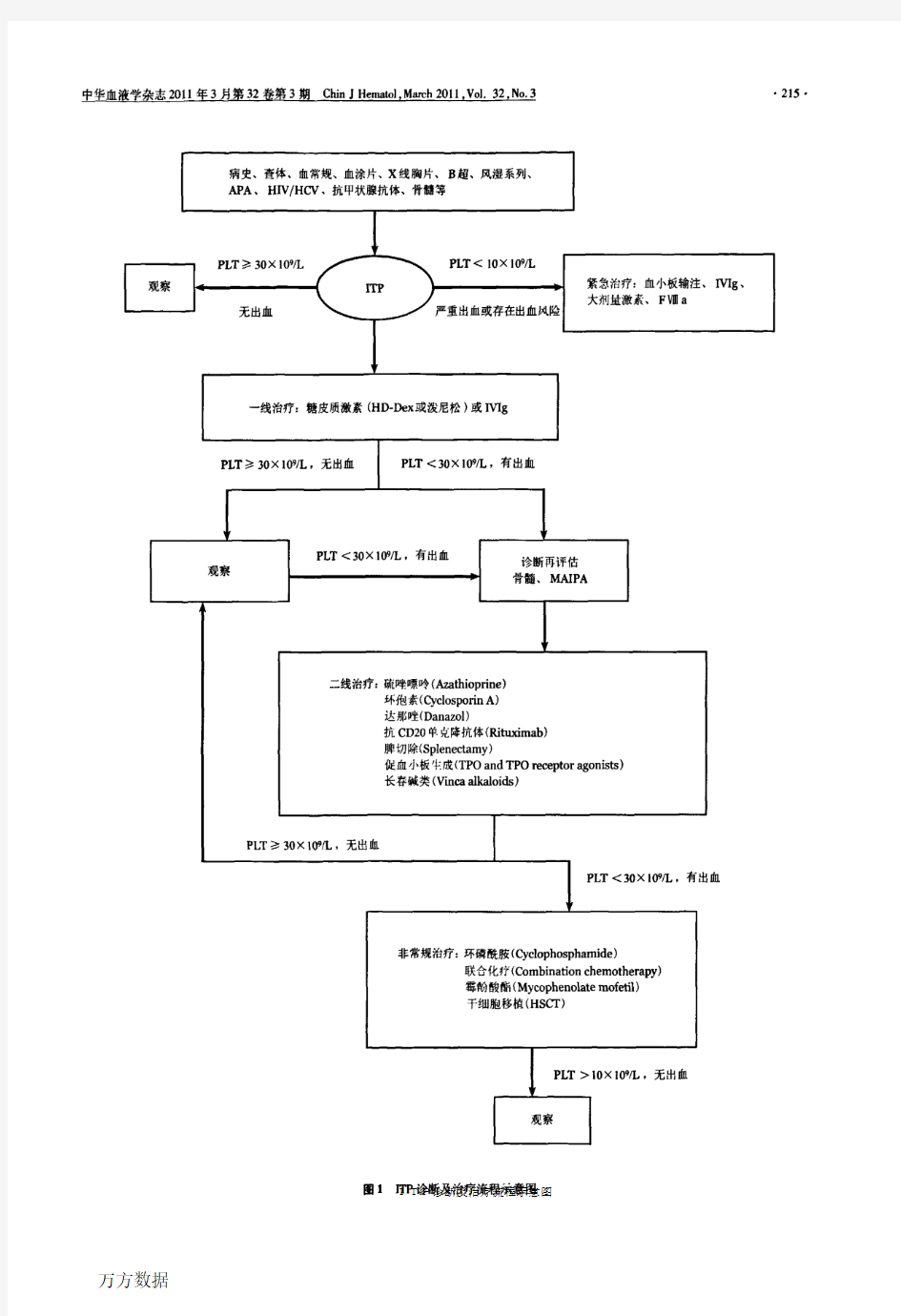
成人原发免疫性血小板减少症诊治的中国专家共识(修订版)
作者:中华医学会血液分会血栓与止血学组, Hemostasis and Thrombosis Group, Hematology Society, Chinese Medical Association
作者单位:
刊名:
中华血液学杂志
英文刊名:CHINESE JOURNAL OF HEMATOLOGY
年,卷(期):2011,32(3)
本文链接:https://www.doczj.com/doc/5c12761439.html,/Periodical_zhxyx201103021.aspx
万方数据
万方数据
万方数据
“儿童原发性免疫性血小板减少症诊疗建议”解读 作者:胡群 作者单位:华中科技大学同济医学院附属同济医院儿科,武汉,430030 刊名: 中华儿科杂志 英文刊名:Chinese Journal of Pediatrics 年,卷(期):2013,51(5) 参考文献(32条) 1.Ruggeri M;Fortuna S;Rodeghiero F Heterogeneity of terminology and clinical definitions in adult idiopathic thrombocytopenic purpura:a critical appraisal from a systematic review of the literature 2008 2.Rodeghiero F;Stasi R;Gernsheimer T Standardization of terminology,definitions and outcome criteria in immune thrombocytopenic purpura of adults and children:report from an international working group[外文期刊] 2009(11) 3.Bromberg ME Immune thrombocy topenic purpura-the changing therapeutic landscape 2006 4.Rosthφj S;Hedlund-Treutiger I;Rajantie J Duration and morbidity of newly diagnosed idiopathic thrombocytopenic purpura in children:a prospective nordic study of an unselected cohort 2003 5.Kühne T;Buchanan GR;Zimmerman S Intercontinental Childhood ITP Study Group.A prospective comparative study of 2540 infants and children with newly diagnosed idiopathic thrombocytopenic purura (ITP) from the Intercontinental Childhood ITP Study Group 2003 6.Fujisawa K;lyori H;Ohkawa H Japanese Study Group on Childhood ITP.A prospective,randomized trial of conventional,dose-accelerated corticosteroids and intravenous immunoglobulin in children with newly diagnosed idiopathic thrombocytopenic purputa 2000 7.British Committee for Standards in Hematology General Hematology Task Force Guidelines for the investigation and management of idiopathicthrombocytopenic purpura in adults,children and in pregnancy 2003 8.Kuwana M;Okazaki Y;Satoh T Initial laboratory findings useful for predicting the diagnosis of idiopathic thrombocytopenic purpura 2005 9.Gouin-Thibault I;Cassinat B;Chomienne C Is the thrombopoietin assay useful for differential diagnosis of thrombocytopenia? Analysis of a cohort of 160 patients with thrombocytopenia and defined platelet life span 2001 10.Zeller B;Rajantie J;Hedlund-Treutiger I Childhood idiopathic thrombocytopenic purpura in the Nordic countries:Epidemiology and predictors of chronic disease 2005 11.George JN;Woolf SH;Raskob GE Idiopathic thrombocytopenic purpura:a practice guideline developed by explicit methods for the American Society of Hematology 1996 12.Beck CE;Nathan PC;Parkin PC Corticosteroids versus intravenous immune globulin for the treatment of acute immune thrombocytopenic purpura in children:A systematic review and meta-analysis of randomized controlled trials 2005 13.Tarantino MD;Madden RM;Fennewald DL Treatment of childhood acute immune thrombocytopenic purpura with anti-D immune globulin or pooled immune globulin 1999 14.Gaines AR Disseminated intravascular coagulation associated with acute hemoglobinemia or hemoglobinuria following Rh (0) (D)immune globulin intravenous administration for immune thrombocytopenic purpura 2005 15.Hedlund-Treutiger I;Henter JI;Elinder G Randomized study of IVIG and high-dose dexamethasone therapy for children with chronic idiopathic thrombocytopenic purpura 2003 16.Neunert C;Lim W;Crowther M The American Society of Hematology 2011 evidence-based practice guideline for immune thromboeytopenia 2011 17.Wali YA;Al Lamki Z;Shah W Pulsed high-dose dexamethasone therapy in children with chronic idiopathic thrombocytopenic purpura 2002 18.Cooper N;Bussel JB The long-term impact of rituximab for childhood immune thrombocytopenia 2010
高板解惑V1、0
前言 原发性血小板增多症,当从医生口中听到这个诊断得时候,我相信绝大部分病友就是充满疑惑得。这就是什么病?危险吗?能治好吗?怎么治?一大堆得问题涌上来。 虽然我就是医生,但对于内科教材上只有不到一页篇幅,年发病率大概只有十万分之一得疾病,几乎就是没有认识得。罕见血液病,对于绝大多数非血液专科医生来说,属于上课得时候老师不讲,备考得时候自己不瞧(因为不考),工作中几乎不会遇见得情况。所以当我得知母亲诊断为原发性血小板增多症(按病友们得口头禅,以下简称“高板”)时,完全就是一头雾水得。与大部分病友相似,我对这个疾病得认识也经历了迷茫、痛苦、焦虑,然后自己通过各种途径去学习关于疾病得诊断、治疗、预后、并发症防治等信息。直到对这个病有一个清晰完整得了解后,才对疾病有了理性得认识。 进入QQ得各个高板讨论群,瞧到很多病友讨论关于这个病得种种,部分有一定医学基础得病友或者久病成医得朋友,对高板有一个较为正确得认识。而大部分病友,都处在迷茫中,充满了担忧,对高板有一些错误得认识,甚至病急乱投医。作为医生,更作为高板患者得儿子,对此深感心痛,总希望能给大家一点小小得帮助,偶尔在网上与一些病友交流,也与几个病友建立了长期得联系。但仍然深感这种方式得不足,有限得精力难以一一回答病友们得问题,于就是有了写一本高板知识小册子得想法。把这个想法发布在群里,没想到收到了大家热烈得回应。原本想着大量得资料都已经瞧过,国内外关于高板得知识都已经了解,半个月就能整理出来得。但下笔后才发现很多问题要清晰、准确、通俗得表述好并非易事,不少数据需要精确考证,因此又重新翻瞧各种国内外资料,逐一整理、做笔记,加上平时工作繁忙吧(其实就是深受拖延症得毒害,呵呵),进展缓慢,不知不觉已经2个多月才勉强完成。可能使部分病友等着急了,在此表示歉意。 另外一点说明,本资料仅为根据专业文献整理后,个人理解基础上得说明与建议,疾病得治疗请病友们根据自己得实际情况作出选择,如有疑问,请及时联系专业得血液科医生,本人对疾病发展过程中出现得风险概不负责。对于任何不同观点,欢迎与我交流,但不接受无端指责。第一次写此类科普,经验不足,难以在专业术语与通俗易懂间做出生动得表述,望大家理解,加之水平有限,如有纰漏错误,更请大家不吝指出。
免疫性血小板减少症 免疫性血小板减少症[1](Immune thrombocytopenia,ITP),ITP是由于血小板特异性自身抗体致敏的血小板被单核巨噬细胞系统过度破坏,自身抗体抑制巨核细胞产生血小板、细胞毒,T细胞直接溶解血小板和抗原特异性T 细胞免疫失耐受等引起血小板减少(<100×10^9/L),是常见的获得性出血性疾病。昔称特发性(原发性)血小板减少性紫癜。 1.发病原因:免疫性血小板减少症的病因不清楚。大多数患者存在抗血小板糖蛋白自身抗体,引起血小板被吞噬细胞破坏。70%~80%为抗血小板膜糖蛋白 GPⅡb/Ⅲa的自身抗体,20%~40%为抗GP I b抗体,有的两种抗体均有,或为抗GPⅣ、抗GP I a/Ⅸ抗体等。 抗血小板抗体除了结合血小板使其致敏、易被单核-巨噬系统(主要在脾脏内)破坏外,还能抑制巨核细胞成熟使血小板生成减少。故免疫性血小板减少症的血小板减少为双重机制,即同时存在破坏过多和生成减少。 近来发现B细胞活化因子(BAFF)在免疫性血小板减少症活动期增高,而缓解时BAFF和BAFF mRNA表达减低。BAFF属TNF家族,由巨噬细胞、单核细胞和树突状细胞产生,作用是维持B细胞的正常发育,其增高与自身免疾病之间关系密切。ITP患者还有IFN-γ增高和调节性T细胞(Treg) 减少。这些与ITP发病均有一定关系,可作为治疗的新靶点。 2.临床表现:1、皮肤黏膜及其他部位出血:皮肤可有出血点、紫癜。黏膜出血:鼻出血、牙龈出血和月经量过、血尿及胃肠道出血,重者有颅内出血。部分患者仅有血小板减少,没有出血症状。 2、急性型多见于儿童,临床出血重,但往往呈自限性,或经积极治疗、在数周内恢复。少数患者可迁延6个月发展为慢性。 3、慢性型较常见,以女性青年为多,出血症状较轻,易反复发作,缓解时间长短不一。脾脏一般不大,反复发作者可以轻度肿大。 3.诊断与鉴别:1、皮肤黏膜出血。 2、至少2次化验血小板数减少,血细胞形态无异常。 3、脾脏不大或轻度增大,无肝、淋巴结肿大。 4、骨髓检查巨核细胞数增多或正常,可有成熟障碍。 5、排除其他引起血小板减少的原因,如:假性血小板减少、先天性血小板减少、自身免疫性疾病、甲状腺疾病、药物相关性血小板减少、同种免疫性血小板减
免疫性血小板减少症 【概述】免疫性血小板减少症”(immune throm- bocytope nia,ITP) 是儿童期最常见的骨髓相对正常 的、皮肤黏膜出血为主要表现的血小板减少性(血小板数<100X 10/L )出血性疾病。既往 曾被称为特发性血小板减少性紫癜( idiopathic thrombocytope nic purpura) 或免疫性血小板减少性紫癜( immu ne throm bocytope nic purpura), 目前国际儿童ITP工作组已经 建议使用“immune(免疫性)"以强调本病由免疫介 导而发病,避免使用特发性(idiopathic);由于许多患者仅有血小板减少而无出血体征, 紫癫(purpu⑻也被取消,故目前称为免疫性血小板减少症( immune thrombocytope ni a)' 。 ITP分为原发性ITP和继发性ITP两类:原发性 ITP(primary ITP) 是指暂未找到特殊致病原因的单纯 性血小板减少;继发性ITP (sec on dary ITP )是指除了 原发性ITP以外的所有形式的免疫介导的血小板减 少症。继发性ITP包括药物诱导、狼疮相关性以及继 发性ITP ( HIV相关性、HCV相关性、幽门螺杆菌感染 相关性)等。此处特指原发性ITP。 本病见于小儿各年龄时期,3~6岁为高发年龄; 年幼儿中以男性为主、学龄期男女发病相同、年长儿 以女性居多。冬春季高发、夏秋季为发病低谷。 【病因及发病机制】早在1950年William Har- riglon给自己注射了慢性ITP患者血液引起自身出现 了免疫性血小板下降,从此ITP的神秘面纱被逐步揭 开。经过半个多世纪探索,人们了解到了免疫失耐 受(immune failure toleranee) 即免疫活性细胞接触抗 原性物质时从无应答状态改变为异常应答的免疫状 态,是其发病机制。虽然免疫提呈细胞、体液免疫和细胞免疫共同参与ITP机制,异常T细胞扩增可能是
原发性血小板增多症 发表时间:2019-09-04T15:58:23.813Z 来源:《医师在线(学术版)》2019年第13期作者:谭建军 [导读] 中医治疗原发性血小板增多症优势明显。但临床缺乏辩证论治的大样本随机实验的数据说明。 三台县中医医院四川绵阳 621100 原发性血小板增多症属于慢性克隆障碍性疾病,归属于骨髓增殖性肿瘤。西医临床领域尚未明确其发病机制,中医理论将它的致病因素归纳为气血不和、内外邪瘀。大量临床研究显示,中医治疗原发性血小板增多症优势明显。但临床缺乏辩证论治的大样本随机实验的数据说明。 原发性血小板增多症的临床特征是骨髓巨核及血小板持续增多,是骨髓干细胞恶性克隆增殖性疾病。原发性血小板增多症患者主要的死亡原因是并发血栓或血小管并发症,部分患者因转化为白血病死亡。 诊断原发性血小板增多症:原发性血小板诊断标准,参照2016年国际卫生组织原发性血小板增多症诊断标准:(1)血小板计数超过450×109/L;(2)活检骨髓活组织可发现巨核细胞快速增殖,细胞体积大,细胞核过度成熟且数量大量增多,细胞粒无明显转移,轻度网状纤维增多。(3)基因突变序列包括JAK2、MPL和CALR。 诊断鉴别:(1)反应性血小板明显增多,感染、炎症及缺铁性贫血排除应用C反应蛋白、红细胞沉降率、测定血清铁等方式。(2)合并血小板增多的血液系统疾病:慢性粒细胞白血病可通过bCR-abl融合ph染色体阳性诊断。(3)切除脾术后患者。 原发性血小板增多症约有50%的患者患有脾大,现阶段原发性血小板增多症发病机制尚未明确。临床相关研究显示,血小板生成素异常、Bcl-xl抗凋亡蛋白表达异常可能是其发病的主要影响因素。中医理论古典书籍并无原发性血小板增多症相关文章,但关于其临床症状却有相关记载。《素问·痹论》中记载夫痹之为病,在于脉则血凝而不流。符合原发性增多症微循环受阻的手足麻木症状表现。张仲景医圣在《惊悸吐衄下血胸满瘀血病脉证并治篇》论述到:“患者胸口胀满,唇色发白,舌青,食欲不振,其人言胸满。此类临床症状描述原发性血小板增多患者处于高凝状态,其临床症状表现为面色潮红、口唇发紫、胸闷气短。临床中医理论将其命名血瘀、血积,认为其发病具有多种症型,与血液瘀堵密切相关。 中医古典书籍《丹溪心法》讲述气血和则百病消。《素问·调经论》记载,气血不调百病生。临床学者根据中医书籍对气血的经典论述,认为原发性血小板增多的发病机理是脏腑功能失调,气血失调,长期如此,血液自我调节功能被打乱,打破血液平衡最终患病。原发性血小板增多的致病因素可概括为虚、毒、瘀三方面,原发性血小板致病的主要因素是毒,特别是阳毒,包括先天胎毒、药物毒性等后天感染因素,原发性血小板增多病情程度加深的基础是虚,肾心亏虚是主要发病基础,疾病晚期累及众多脏器。原发性血小板增多的外在表现是瘀,累及机体所有器官,主要涉及部位为皮肤、肋下、经脉,瘀堵程度不同患者病情程度不同。中医理论认为脾胃为气血生化之源,统筹器官在于心,肝具有藏血之功,肺输布为主,肾主要代表宣泄功能。五脏相互调节功能的基础上,脾肾为原发性血小板增多的主要责任器官,与其他脏腑密切相关,血液正常的生成和循环,是五脏相互配合、功能相辅相成的结果。临床在进行辨证论治的过程中不可单一治疗脏器,要注重治疗的相互搭配。骨髓增殖异常是原发性血小板增多的主要临床表现,体内聚集毒邪,累及骨髓,导致骨髓化生异常是原发性血小板增多的核心发病机制。临床学者结合患者的临床表现和症型特点,认为瘀血是自发性血小板增多的主要特征,瘀毒相互结合是骨髓增殖的关键。骨髓是机体的恒久脏腑,是生化血液的重要场所。自发性血小板增多的病灶部为脊髓,发病根源是髓功能异常,气血失衡是其主要临床特征。 综上,中医理论角度而言,机体长期气虚是其发病基础,髓为主要病灶,与肾、肝、脾密不可分,病程较久,累及骨髓,导致骨髓生化血液异常,气血静脉阻滞严重,毒瘀相互结合,使病情程度加深,新血不生出现虚劳,或血液循环异常导致出现紫斑等病症。 治疗方式: (1)现阶段治疗原发性血小板减少的主要药物是羟基脲,治疗有效率高达80%。临床研究显示,应用羟基脲患者发生血栓概率明显低于未使用羟基脲患者,但使用羟基脲治疗,患者会出现食欲不振、恶性、呕吐等不良反应,会产生血红蛋白减少等并发症,长期使用会抑制DNA,可能出现红细胞巨幼样变,增大原发性血小板感染记录。相关研究显示,羟基脲会降解大量核蛋白,从而出现内源性高血酸症。并且长期服用羟基脲会出现皮肤大面积溃疡,所以当患者病情缓解后可降低羟基脲水平或选择其他药品代替治疗。 (2)在治疗原发性血小板增多患者时,首先要评估患者是否存在心血管危险因素,包括高血压、糖尿病等。如果患者合并此类疾病,并且有血栓初步症状的患者,应合理使用抗凝药物治疗,包括使用低剂量阿司匹林治疗等。 (3)高危原发性血小板增多患者,应使用降细胞治疗,降低血栓事件发生率。给予欧洲白血病网的治疗共识,羟基脲仍为首选治疗药物,但阿那格雷作为治疗原发性血小板增多患者的二线药物,它主要通过抑制巨核有丝分裂,减少生成血小板,降低血小板计数。阿那格雷与羟基脲治疗原发性血小板增多治疗效果无明显差异,且阿那格雷副作用较低,可作为羟基脲药物治疗替代品,但阿那格雷价格高昂,增大了患者的经济负担。目前新型抵抗血小板增多药物正在进一步研制当中。 (4)临床以活血化瘀药物和清热解读毒物治疗原发性性血小板增多,其中清热解毒包括银花、连翘、黄柏、蒲公英和青黛。活血化瘀药物包括丹参、红花、当归和桃仁。患者血小板数量降低明显,并可调节患者的免疫功能。现阶段多种药材证明抗凝作用明确,细胞异常增殖可通过三棱抑制,促进细胞死亡,打破细胞恶性增殖体系。因为红花素是红花的主要成分,它可通过抑制凝血酶活性,提升血浆组织型纤溶酶原激活剂活性,充分发挥出抗凝效果。相关小鼠实验显示,血栓可通过红花素抑制形成,其有效率高达75%。临床证实川穹提取物能够促进纤维降解,纤溶系统被激活,从而高凝状态改善明显。 在治疗原发性血小板减少过程中,要根据不同年龄、体质及性别差异,通过辩证论治和临床体征,选择适合患者的治疗方式。今后要增强中医理论和西医实验数据的研究,形成统一诊断标准和疗效判定优势,充分发挥治疗优势,提升临床效果,减轻患者病痛。
原发性血小板增多症中医诊疗方案 (2018年版) 一、诊断 (一)疾病诊断 西医诊断标准 参考世界卫生组织(WHO)2016年原发性血小板增多症诊断标准[1]。 符合4条主要标准或前3条主要标准加次要标准即可诊断原发性血小板增多症。主要标准: 1.血小板计数≥450×109/L; 2.骨髓活检示巨核细胞高度增生,胞体大、核过分叶的成熟巨核细胞数量增多,不伴粒系、红系显著增生或左移,且网状纤维极少增多(1级); 3.不符合BCR-ABL+慢性髓系白血病、真性红细胞增多症、原发性骨髓纤维化、骨髓增生异常综合征或其他髓系肿瘤的WHO诊断标准; 4.有JAK2、CALR或MPL基因突变。 次要标准:有克隆性标志或无反应性血小板增多的证据。 (二)证候诊断 参考《血液科专病中医临床诊治》(葛志红主编,人民卫生出版社2013年出版)[2]。 1.肝郁脾虚夹瘀证 起病隐匿,轻者可见易疲劳、乏力、四肢困倦,头痛眩晕,视朦,肢体麻木,痹痛,或烧灼感,胁下胀闷不适,舌质淡红,苔白,脉弦细涩,或沉弦滑。 2.肝郁血热夹瘀证 眩晕头痛,面红目赤,胸胁胀满或胁痛,急躁易怒,口干苦,鼻衄,齿衄,皮肤紫斑,便血(黑便),大便秘结,小便黄赤,舌红暗,苔少,脉弦数,或弦滑数。 3.脾肾两虚夹瘀证 头痛眩晕,体倦乏力,气短懒言,胸闷心悸,胁下积块,腰膝酸软,畏寒肢冷,便溏,小便清长,夜尿频多,手足麻痹,肢体瘀胀,或溃烂坏疽,口淡,纳呆,舌淡胖、暗或有瘀点,苔白滑,脉沉细虚,或沉细涩。 4.肝肾阴虚夹瘀证 头痛头晕,视朦,耳鸣,肢体麻痹不仁,肢体瘀胀,或半身不遂,口眼歪
斜,言语不利,胁下积块,五心烦热,口干咽燥,失眠多梦,潮热盗汗,或皮下紫癜,牙龈出血,鼻衄,舌暗红或光红少苔,瘀斑,脉弦细涩数。 二、治疗方法 (二)辨证论治 1.肝郁脾虚夹瘀证 治法:疏肝解郁,健脾化瘀。 推荐方药:逍遥散合活络效灵丹加减。柴胡、当归、茯苓、白芍、白术、甘草、丹参、乳香、没药。或具有同类功效的中成药(包括中药注射剂)。 2.肝郁血热夹瘀证 治法:疏肝解郁,凉血化瘀。 推荐方药:丹栀逍遥散合犀角地角汤加减。白术、柴胡、当归、茯苓、甘草、牡丹皮、山栀、芍药、犀角(水牛角代)、生地。或具有同类功效的中成药(包括中药注射剂)。 3.脾肾两虚夹瘀证 治法:温肾健脾,化瘀消癥。 推荐方药:附桂理中汤合补阳还五汤加减。人参、炒白术、炒干姜、肉桂、制附子、炙甘草、黄芪、赤芍、地龙、川芎、桃仁、红花。或具有同类功效的中成药(包括中药注射剂)。 4.肝肾阴虚夹瘀证 治法:滋养肝肾,化瘀消癥。 推荐方药:知柏地黄丸合桃红四物汤加减。知母、黄柏、熟地、山药、山茱萸、丹皮、茯苓、泽泻、当归、川芎、白芍、桃仁、红花。或具有同类功效的中成药(包括中药注射剂)。 (二)其他中医特色疗法 1.非药物疗法 根据临床表现选择针灸、推拿。适当运动康复,可采用散步、慢跑、太极拳、八段锦、静坐吐纳等养生法。 2.中药敷贴 脾肿大者,可以运用青黛或双柏散、双柏油膏外敷。 (三)西药治疗 可参考《原发性血小板增多症诊断与治疗中国专家共识(2016年版)》[3]。中危组患者可选用羟基脲;高危组患者可选用或联用干扰素或阿拉格雷;同时预防性使用抗血小板聚积剂;有特异性克隆标志:JAK2V617F,CARL,MPL或克隆标志的表达,选用靶向药物治疗。
血小板减少的疾病: 特发性血小板减少性紫癜——起病突然,大多在出血症状发作前1~3周前有感染病史。急性型ITP多见于儿童,起病急,可有畏寒、发热等前驱症状。慢性ITP起病隐匿,以中青年女性多见。ITP出血常常是紫癜性,表现为皮肤瘀点、瘀斑,紫癜通常分布不均、出血多位于血液瘀滞部位或负重区域的皮肤,皮损压之不退色,粘膜出血包括鼻出血、牙龈出血、口腔粘膜出血及血尿。急性型ITP病情多为自限性,一般4~6周。除非有明显的大量出血,一般不伴有贫血。ITP病人无脾大。外周血血小板数目明显减少,急性型发作期血小板计数常低于20×109/L,甚至低于10×109/L,慢性型常为30~80×109/L,血小板体积常增大,评价血小板体积增大,血小板分布宽度增加,红细胞计数、白细胞计数与分类一般正常。出血时间延长,束臂试验阳性,而凝血机制及纤溶机制正常。骨髓巨核细胞数目增多或正常,红系或粒系通常正常。大部分ITP病人的血小板或血清可检测出抗血小板糖蛋白复合物的抗体。 ITP可伴随自体免疫性溶血性贫血,称之为Evans综合症,此时红细胞Coombs试验通常称阳性反应。儿童患者常呈急性发病,与感染有关。本综合征的血小板减少可先于溶血或同时或季候出现,多数先出现血小板减少,随后发生免疫性溶血。慢性Evans综合症对切脾治疗反应性差,单纯的ITP切脾治疗效果明显优于Evans综合症。 血栓性血小板减少性紫癜——典型的五连征为特征,即血小板减少,微血管病性溶血性贫血,多变的神经系统症状和体征,肾损害和发热。多见于30~40岁左右的成人。血象可见红细胞异常表现有微血管病性红细胞破坏,血涂片检查室红细胞嗜多色性,点彩样红细胞,有核红细胞及红细胞碎片。网织红细胞计数增高与贫血程度平行。绝大部分病人血红蛋白低于100g/L,血小板多低于50×109/L,可有中度白细胞减少或周围出现不成熟粒细胞。以血管内溶血为特征,结合珠蛋白浓度降低,非结合胆红素浓度增加,骨髓检查示增生性骨髓象,巨核细胞数目增加。凝血筛选试验正常,血浆vWF测定显示异常分子量的vWF存在。常有蛋白尿、镜下血尿、轻度氮质血症、肝功能试验异常等。 再生障碍性贫血——临床表现与受累细胞系的减少及其程度有关。患者多有中至重度贫血,粒细胞减少易发生感染出现发生,严重粒缺可发生深度感染。有出血倾向。再障罕有淋巴结和肝脾肿大。血象特点是全血细胞减少,而三系细胞减少程度不一;网织红细胞计数降低,贫血一般为正细胞色素性,也可为大细胞性。骨髓象穿刺特点是脂肪滴增多,骨髓颗粒减少。早期细胞减少,无明显病态造血现象,非造血细胞增多,恒有巨核细胞减少。骨髓活检优于骨髓穿刺。主要特点是骨髓脂肪变,三系造血细胞和有效造血面积均减少。 范可尼贫血(Fanoni anemia)——先天性再障综合征。临床表现主要有多样的肢体和(或)器官畸形和进行性骨髓衰竭。血象表现为一系至三系减少,在全血细胞减少前先有血小板和(或)白细胞的减少。贫血多为正细胞性,网织红细胞计数明显减少。骨髓涂片细胞学检查可见病态造血的特征,非造血细胞增多。染色体断裂试验室本病的诊断性检查。 阵发性睡眠性血红蛋白尿症——发病隐匿,首发症状多为乏力、头晕、苍白、心悸等慢性溶血性贫血的表现。约半数患者有肝和或脾肿大。睡眠后出现血红蛋白尿是本病的典型表现。重者尿色呈酱油或红葡萄酒样,伴胸骨后痛、腰腹部痛及发热,持续1~2天。轻者仅尿潜血阳性。血红蛋白尿多以清晨为重。患者有血栓形成倾向。感染常见,可见出血。血象多呈严重贫血,常呈正常细胞型或大细胞性。网织红细胞增多不明显,粒细胞通常减少,血小板多为中至重度减少,约半数患者有全血细胞减少。骨髓象半数以上乘三系细胞增生活跃象,尤以红系造血旺盛。尿隐血阳性,多数患者尿铁血黄素试验(Rous test)呈持续性阳性。蔗糖溶血试验、蛇毒因子溶血试验中有两项阳性,可诊断。 骨髓增生异常综合症——原发性MDS多为50岁以上老年人。主要变现为出血,粒细胞减少,或血小板减少及功能缺陷而出现出血。周围血象可呈全血细胞减少,也可为一系或二系减少。多数患者骨髓增生活跃,早期细胞增多,出现病态造血为特点。RAEB可伴有肝脾肿大。 急性白血病——淋巴结和肝脾肿大,骨骼和关节痛,可出现眼球突出、复视或失明。中枢神经系统及睾丸可出现白血病细胞浸软。大多数病人白细胞数增多,白血病病人有不同程度的正常细胞性贫血。骨髓象可见有核细胞显著增多,主要是白血病性的原始和幼稚细胞。
?标准与讨论? 原发性血小板增多症诊断与治疗中国专家共识(2016年版) 中华医学会血液学分会白血病淋巴瘤学组 DOI :10.3760/cma.j.issn.0253-2727.2016.10.001 通信作者:肖志坚,中国医学科学院、北京协和医学院血液学研究所、血液病医院,Email :zjxiao@https://www.doczj.com/doc/5c12761439.html, ;马军,哈尔滨血液病肿瘤研究所,Email :majun0322@https://www.doczj.com/doc/5c12761439.html, Chinese expert consensus on the diagnosis and treatment of essential thrombcythaemia (2016)Leukemia and Lymphoma Group,Chinese Society of Hematology,Chinese Medical Association Corresponding author:Xiao Zhijian,Institute of Hematology and Blood Diseases Hospital,CAMS &PUMC,Tianjin 300020,China.Email:zjxiao@https://www.doczj.com/doc/5c12761439.html,;Ma Jun,Harbin Institute of Hematology &Oncology,Harbin 150010,China.Email:majun0322@https://www.doczj.com/doc/5c12761439.html, 为了进一步规范我国血液科医师对原发性血小板增多症(ET )患者的临床诊治,由中华医学会血液学分会白血病淋巴瘤学组牵头,在广泛征求国内专家意见的基础上,最终达成了ET 的诊断程序、实验室检查、诊断标准和治疗原则等方面的共识。一、诊断程序 1.病史采集:必须仔细询问患者年龄,有无血管性头痛、头晕、视物模糊、肢端感觉异常和手足发绀等微循环障碍症状,有无疲劳、腹部不适、皮肤瘙痒、盗汗、骨痛、体重下降等情况,有无心血管高危因素(如高血压、高血脂、糖尿病、吸烟和充血性心力衰竭),有无血管栓塞病史(中风、短暂性缺血发作、心肌梗死、外周动脉血栓和下肢静脉、肝静脉、门静脉和肠系膜静脉等深静脉血栓),家族有无类似患者等。建议在初诊时及治疗过程中评估患者疗效时采用骨髓增殖性肿瘤总症状评估量表 (MPN-SAF TSS )[1] 对患者进行症状负荷评估。2.实验室检查:以下实验室检查应作为疑诊ET 患者的必检项目[2-7]:①外周血细胞计数;②骨髓穿刺涂片和外周血涂片分类计数;③骨髓活检病理细胞学分析和网状纤维(嗜银)染色;④JAK2、CALR 和MPL 基因突变检测;⑤BCR-ABL 融合基因;⑥C 反应蛋白(CRP )、红细胞沉降率、血清铁、转铁蛋白 饱和度、总铁结合力和血清铁蛋白;⑦肝脏、脾脏超声或CT 检查。 二、诊断标准 1.ET 诊断标准:建议采用WHO (2016)诊断标准[5]: 符合4条主要标准或前3条主要标准和次要标准即可诊断ET 。主要标准:①血小板计数(PLT )≥450×109/L ;②骨髓活检示巨核细胞高度增生,胞体大、核过分叶的成熟巨核细胞数量增多,粒系、红系无显著增生或左移,且网状纤维极少轻度(1级)增多;③不能满足BCR-ABL +慢性髓性白血病、真性红细胞增多症(PV )、原发性骨髓纤维化(PMF )、骨髓增生异常综合征和其他髓系肿瘤的WHO 诊断标准;④有JAK2、CALR 或MPL 基因突变。次要标准:有克隆性标志或无反应性血小板增多的证据。 2.ET 后骨髓纤维化(post-ET MF )诊断标准:采用骨髓纤维化研究和治疗国际工作组(IWG-MRT )标准[8]:主要标准(2条均需符合):①此前按WHO 诊断标准确诊为ET ;②骨髓活检示纤维组织分级为2/3级(按0~3级标准)或3/4级(按0~4级标准)。次要标准(至少需符合2条):①贫血或血红蛋白含量较基线水平下降20g/L ;②外周血出现幼粒幼红细胞;③进行性脾脏肿大(超过左肋缘下5cm 或新出现可触及的脾脏肿大);④以下3项体质性症状中至少出现1项:过去6个月内体重下降>10%,盗汗,不能解释的发热(>37.5℃)。三、鉴别诊断 1.反应性血小板增多症:最常见的反应性血小板增多的原因有感染、炎症和缺铁性贫血等。感染和炎症常有CRP 和红细胞沉降率增高,因此,一个血小板增多的患者应通过这2项检查结合病史首先应排除感染和炎症导致的反应性血小板增多。缺铁性贫血时可有血小板增多,可通过血清铁等检查鉴别。如果患者有缺铁,在充分铁剂补充治疗后再 复查血常规。
原发性血小板增多症的饮食推荐:(仅供参考,具体情况请咨询医生) 1、木耳粥 银耳(或黑木耳)5g,糯米50g,大枣3~5枚,冰糖适量。先把银耳(或黑木耳)浸泡半天备用。糯米、大枣同煮,待煮沸后,加入木耳、冰糖,同煮为粥食用。有滋补肺胃,益气止血的功效。适用于气血亏虚之血小板增多症者。 2、蜜饯山楂 生山楂500g,蜂蜜250g。将生山楂洗干净后,去掉果柄和果核,放在锅内,加水适量,煎煮至七成熟烂,水将耗干时加入蜂蜜,再以小火煎煮熟透,收汁即可。等到放凉后,放入瓶罐中贮存备用。每日3次,每次食用15~30g。有活血化瘀之功。适用于气滞血瘀之血小板增多症者。 3、山楂肉干 山楂100g,猪瘦肉1000g,菜油500g,姜片、香油、花椒、绍酒、酱油、味精、白糖、葱各适量。将山楂祛除杂质洗净,猪肉洗净,沥干水分后待用。将山楂加水烧沸后,猪肉切成粗条,加酱油、葱节、姜片、绍酒、花椒,将肉条拌匀腌制1小时,再沥干水,下锅炒至熟,再加香油、味精、白糖即成。可供佐餐,常吃。有活血祛瘀之功。适用于血虚、血瘀诸症。 4、桃仁墨鱼汤 桃仁6g,墨鱼15g,姜、葱、盐、水适量。将墨鱼用水发泡,去骨、皮,洗净,入锅,将桃仁洗净置于锅内,加葱、姜、盐、水适量,把锅置武火上烧沸,后用文火炖熬至墨鱼熟透即成。吃鱼喝汤。可供佐餐,每日一次。 温馨提示:水果和蔬菜中所含维生素C与膳食纤维可以抑制血小板凝集,降低血中纤维蛋白原的含量,同时降低血液黏稠度,避免血栓形成。大量进食水果和蔬菜的人具有最活跃的纤溶活性,反之很少进食水果与蔬菜者,其纤溶功能较差,引发血栓风险极大。所以对于原发性血小板增多症的患者多吃新鲜的水果和蔬菜是一种很好的方法。
原发性血小板增多症的原因 文章目录*一、原发性血小板增多症的简介*二、原发性血小板增多症的原因*三、原发性血小板增多症的危害*四、原发性血小板增多症的高发人群*五、原发性血小板增多症的预防方法 原发性血小板增多症的简介原发性血小板增多症(primary throbocythemia)是骨髓增生性疾病,其特征为出血倾向及血栓 形成,是指外周血液中血小板数量超过正常血小板计数的上限400×109/L,功能也不正常,骨髓巨核细胞过度增殖。由于本病常有反复出血,故也名为出血性血小板增多症,发病率不高,多见40岁以上者,主要病理生理特点有:克隆性,反应性或继发性,家族 性或遗传性,治疗仍有待解决。 原发性血小板增多症的原因血小板增多 原发性血小板增多症是由单个异常多能干细胞克隆性增殖 引起的疾病,致病巨核细胞数,平均巨核细胞数容量增多,血小板生或可达正常速率的15倍。 干细胞的疾病 经G6PD同工酶检查证实本病也为多能干细胞的克隆性疾病,导致骨髓巨核细胞持续明显增殖,血小板生成增多,加上脾和肝 储存血小板的释放,但血小板寿命大多正常。 血小板功能缺陷
粘附及聚集功能减退,血小板第三因子降低,5-羟色胺减少 以及释放功能异常,部分病人尚有凝血机制不正常,毛细血管脆 性增加,因血小板过多,活化的血小板产生血栓素,易引起血小板的聚集和释放反应,可微血管内形成血栓,晚期可有脾脏和其他 脏器的髓外造血。 原发性血小板增多症的危害约30%患者并发动脉或静脉血栓形成,常累及肢体静脉,亦可发生在肝,脾,肾,肠系膜及门静脉等,心,脑,肾等器官栓塞者可有相应临床症状,20%无症状性脾梗塞,导致脾脏萎缩。 原发性血小板增多症的高发人群原发性血小板增多症的真 实发病率不清楚,估计年发病率为1/10万-2.5/10万。按欧美5国对ET的流行病学调查,发病率为0.59-2.53/10万,近20年来发病率增加了3.2倍,这与血细胞自动计数仪普遍应用,较易发 现无症状的患者有关,但也可能反映了实际发病数的增多。多在50~60岁发病,男女比例无显着差异,但第二个高峰常在30岁左右,女性较常见。可发生于儿童,但不常见。 原发性血小板增多症的预防方法病人需经常就诊,监测外周
血小班计数的意义 血小板计数的概念是指计数单位容积血液中血小板的数量,血小板计数的正常值为100~300×10^9/L。血小板减少是引起出血时间延长,严重损伤或在激状态可发生出血。当血小板计数<50×10^9/L时,轻度损伤可引起皮肤粘膜紫癜,手术后可以出血;当血小板计数<20×10^9/L时,常有自发性出血。一般认为,当血小板计数<20×10^9/L时,需要预防性输入血小板。如果血小板计数>50×10^9/L,且血小板功能正常,则手术过程不至于出现明显出血。 1.血小板增多:当血小板计数>400×10^9/L时即为血小板增多,原发性血小板增多常见于骨髓增生性疾病,如慢性粒细胞白血病,真性红细胞增多症,原发性血小板增多症等;血小板增多症常见于急慢性炎症,缺铁性贫血及癌症患者,此类增多一般不超过500×10^9/L,经治疗后情况改善,血小板数目会很快下降至正常水平。脾切除术后血小板会有明显升高,常高于600×10^9/L,随后会缓慢下降到正常范围。 2.血小板减少:当血小板计数<100×10^9/L即为血小板减少,常见于血小板生成障碍,如再生障碍性贫血,急性白血病,急性放射病等;血小板破坏增多,如原发性血小板减少性紫癜,脾功能亢进,消耗过度如弥漫性血管内凝血,家族性血小板减少如巨大血小板综合征等。 血小板减少症 疾病简介 血小板疾病是由于血小板数量减少(血小板减少症)或功能减退(血小板功能不全)导致止血栓形成不良和出血而引起的. 血小板数低于正常范围14万~40万/μl. 血小板减少症可能源于血小板产生不足,脾脏对血小板的阻留,血小板破坏或利用增加以及被稀释(表133-1).无论何种原因所致的严重血小板减少,都可引起典型的出血:多发性瘀斑,最常见于小腿;或在受轻微外伤的部位出现小的散在性瘀斑;粘膜出血(鼻出血,胃肠道和泌尿生殖道和阴道出血);和手术后大量出血.胃肠道大量出血和中枢神经系统内出血可危及生命.然而血小板减少症不会像继发于凝血性疾病,那样表现出组织内出血(如深部内脏血肿或关节积血). 也可能因遗传导致.男性发病,女性携带.(WAS综合症) 与白血病区别 血小板减少性紫癜病的典型症状表现为出血,在发病前期,皮肤会出现针扎样红点,之后会发展成块状血小板减少性紫癜,紫癜的大小不等,小的如黄豆粒,大的能达到手掌那么大。 出现血小板减少性紫癜的部位一般在体表皮肤比较松弛的部位,如颈部、眼睛周围、下肢等,并伴有肿痛,严重的会在口腔黏膜部位出现紫斑。血液中正常血小板数量为30万/立方毫米,患病时可减少到4万~5万,当血小板数量降至2万时,患者就有可能出现消化道出血、颅内出血、血尿等,危及生命。
原发性血小板增多症诊断与治疗中国专家共识(完整版) 为了进一步规范我国血液科医师对原发性血小板增多症(ET)患者的临床诊治,由中华医学会血液学分会白血病淋巴瘤学组牵头,在广泛征求国内专家意见的基础上,最终达成了ET的诊断程序、实验室检查、诊断标准和治疗原则等方面的共识。 一、诊断程序 1.病史采集: 必须仔细询问患者年龄,有无血管性头痛、头晕、视物模糊、肢端感觉异常和手足发绀等微循环障碍症状,有无疲劳、腹部不适、皮肤瘙痒、盗汗、骨痛、体重下降等情况,有无心血管高危因素(如高血压、高血脂、糖尿病、吸烟和充血性心力衰竭),有无血管栓塞病史(中风、短暂性缺血发作、心肌梗死、外周动脉血栓和下肢静脉、肝静脉、门静脉和肠系膜静脉等深静脉血栓),家族有无类似患者等。建议在初诊时及治疗过程中评估患者疗效时采用骨髓增殖性肿瘤总症状评估量表(MPN-SAF TSS)[1]对患者进行症状负荷评估。 2.实验室检查: 以下实验室检查应作为疑诊ET患者的必检项目[2,3,4,5,6,7]:①外周血细胞计数;②骨髓穿刺涂片和外周血涂片分类计数;③骨髓活检病理细胞学分析和网状纤维(嗜银)染色;④JAK2、CALR和MPL基因突变检测; ⑤BCR-ABL融合基因;⑥C反应蛋白(CRP)、红细胞沉降率、血清铁、转铁蛋白饱和度、总铁结合力和血清铁蛋白;⑦肝脏、脾脏超声或CT检查。
二、诊断标准 1.ET诊断标准: 建议采用WHO(2016)诊断标准[5]:符合4条主要标准或前3条主要标准和次要标准即可诊断ET。主要标准:①血小板计数(PLT)≥450×109/L;②骨髓活检示巨核细胞高度增生,胞体大、核过分叶的成熟巨核细胞数量增多,粒系、红系无显著增生或左移,且网状纤维极少轻度(1级)增多;③不能满足BCR-ABL+慢性髓性白血病、真性红细胞增多症(PV)、原发性骨髓纤维化(PMF)、骨髓增生异常综合征和其他髓系肿瘤的WHO 诊断标准;④有JAK2、CALR或MPL基因突变。次要标准:有克隆性标志或无反应性血小板增多的证据。 2.ET后骨髓纤维化(post-ET MF)诊断标准: 采用骨髓纤维化研究和治疗国际工作组(IWG-MRT)标准[8]:主要标准(2条均需符合):①此前按WHO诊断标准确诊为ET;②骨髓活检示纤维组织分级为2/3级(按0~3级标准)或3/4级(按0~4级标准)。次要标准(至少需符合2条):①贫血或血红蛋白含量较基线水平下降20 g/L;②外周血出现幼粒幼红细胞;③进行性脾脏肿大(超过左肋缘下5 cm或新出现可触及的脾脏肿大);④以下3项体质性症状中至少出现1项:过去6个月内体重下降>10%,盗汗,不能解释的发热(>37.5 ℃)。 三、鉴别诊断 1.反应性血小板增多症: 最常见的反应性血小板增多的原因有感染、炎症和缺铁性贫血等。感染和炎症常有CRP和红细胞沉降率增高,因此,一个血小板增多的患者应
原发性血小板增多症 原发性血小板增多症,也称出血性血小板增多症,为多能干细胞克隆性疾病;其特征为血小板显著增多,伴有出血及血栓形成,脾常肿大。 (一)临床表现 起病缓慢,表现多不一致。轻者除疲劳、乏力外,无其他症状。偶尔发现血小板增多或脾大而被确诊。80%患者有出血或血栓形成,其中胃肠道及鼻出血较常见,皮肤、粘膜瘀点瘀斑则少见。有时因手术后出血不止而被发现。1/3患者有静脉或动脉血栓形成,多见于肢体,表现为手足发麻、紫绀、肿胀、趾溃疡及坏疸。颈内或其他内腔部位动脉也可发生血栓形成。静脉血栓形成有时发生在肝、脾、肠系膜、肾及门静脉。20%可有无症状脾栓塞,导致脾萎缩。一般肝脾都有轻至中度肿大。 (二)实验室检查 一、血液血小板多在1000~3000×109/L,涂片可见聚集成堆,大小不一,有巨型血小板,偶见巨核细胞碎片,血小板粘附性及二磷酸腺苷(ADP)的聚集性都减低。血小板第3因子活性异常。白细胞增多,常在10~30×109/L之间。中性粒细胞碱性磷酸酶活性增高。出血时间、凝血酶原消耗试验及血块回缩等可能不正常。 二、骨髓各系细胞均明显增生,以巨核细胞增生为主,原及幼巨核细胞均增多,并有大量血小板形成。 (三)治疗 1.骨髓抑制药血小板在1000×109/L以上者,可用白消安(每日4~8mg)、环磷酰胺(每日100~200mg)、苯丙酸氮芥(每日4~8mg)、羟基脲(每日15μg/kg)均有一定疗效。 2.放射性核素。 3.干扰素对本症也有效,但停药后要复发。 4.血小板单采术(plateletpheresin)可迅速减少血小板量,改善症状,常用急性胃肠道出血的老年患者、分娩前、手术前准备以及当骨髓抑制性药物不能奏效时。 5.抗栓治疗如有急性出血或可能发生血栓时,应立即静注氮芥或环磷酰胺,接着进行血小板分离术。若已有血栓形成,可用肝素。因血小板具有抗肝素作用,剂量宜稍大,但须谨慎观察,防止出血。阿司匹林等有对抗血小板自发凝集作用,可用以防止血栓形成。