
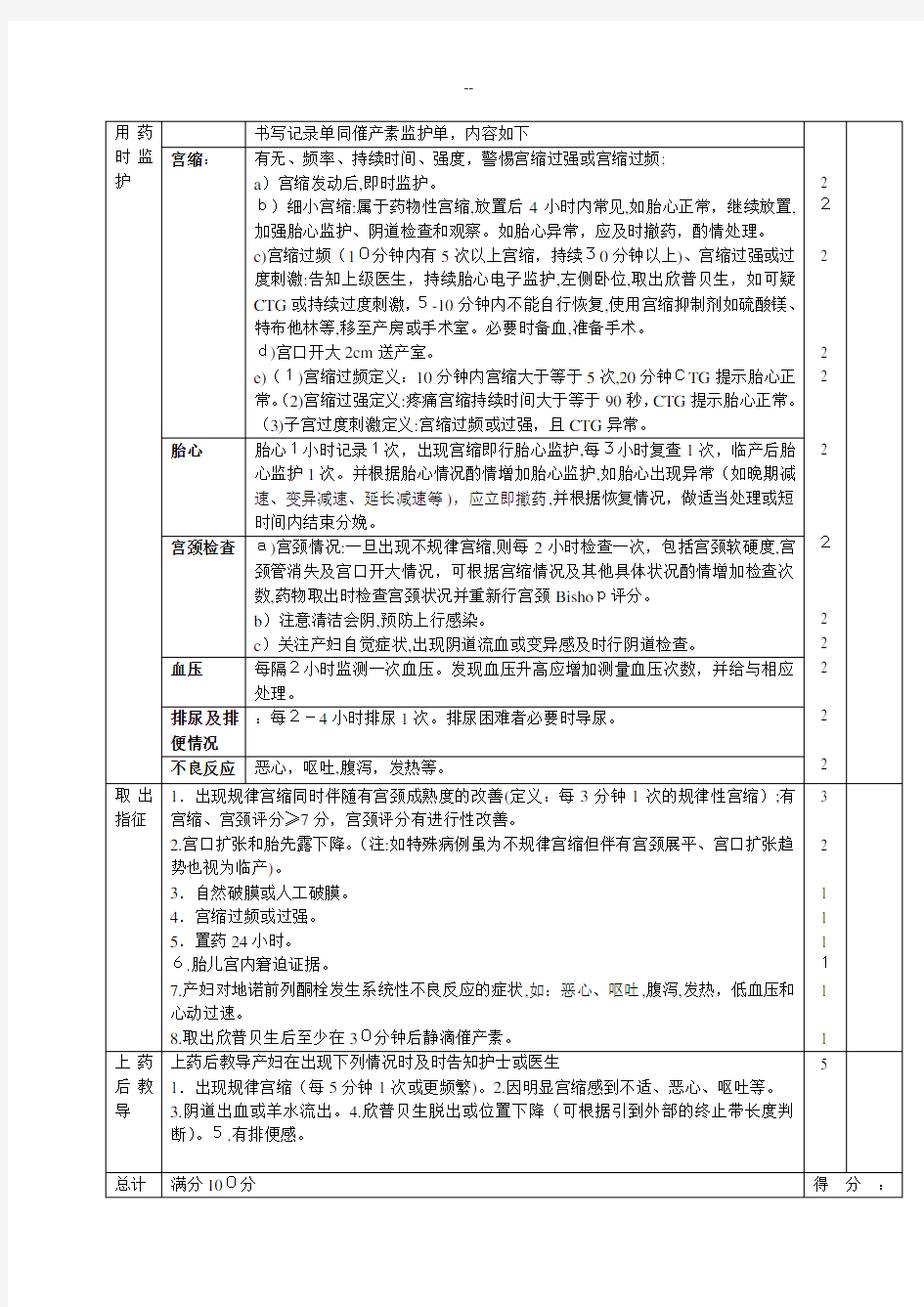
欣普贝生促宫颈成熟操作评分标准 科室:姓名:分 值 扣分项目内容100 不得给药并咨询上级存在以下情况不得给药,需咨询上级医师 1.无法确定胎位。 2.胎位异常。 3.怀疑头盆不称。 4.异常或可疑连续胎心电子监护。 5. 自发胎膜破裂。6.自发宫缩开始。7.人员或监护设备不足。8.妊娠期间不明阴道出血。 9.既往宫颈手术史。 9 禁忌症1.哮喘、青光眼、严重肝肾功能不全等; 2.急产史的经产妇或有3次以上足月产史; 3.瘢痕子宫妊娠; 4.有子宫颈手术史或宫颈裂伤史; 5.已临产; 6.Bishop评分>7分; 7.盆腔炎活动期; 8.前置胎盘或不明原因阴道出血; 9.妊娠>38周臀位、横位; 10.胎儿窘迫; 11.正在使用缩宫素。 2 2 2 2 2 2 2 2 2 2 2 适应症1.妊娠足月(从妊娠38周开始),宫颈评分<6分(保守情况下≤5分)。 2.单胎头先露。 3.有引产指征且无母婴禁忌症。 2 2 2 促宫颈成熟前准备1.严格掌握指征。 2.仔细核对预产期。 3.判断胎儿成熟度。 4.详细检查骨盆大小及形态、胎儿大小、胎位、头盆关系等。 5.促宫颈成熟前30分钟行胎心监护和超声检查,了解胎儿宫内状况。 6.妊娠合并内科疾病及产科并发症者,需充分估计疾病严重程度及经阴道分娩的风险, 并进行相应检查,制定详细防治方案。 7医务人员应掌握各种引产方法及并发症的早期诊断和处理,要严密观察产程,做好详细 记录,备好阴道助产及剖宫产的人员和设备。 1 1 1 1 1 1 1 用法 及用量1.建议引产当日上午10:00前用欣普贝生(1枚阴道上药)。 2.为确保栓剂位置适宜,将其旋转90度,使其横置在穹窿处。 3.在阴道外留有一定长度(2-3cm)的带子以便取出。 4.放入后确保病人卧床休息20-30分钟,30分钟后若无脱落可活动。 5.由于前列像素E2将在24小时内持续释放,应定时监测宫缩和胎儿情况。 6.取出:轻拉终止带,栓剂可快速方便取出。 7.如果在24小时内仍未达到充分的宫颈成熟,也应该取出。 8.对于取出欣普贝生后使用催产素,给药间隔至少为30分钟。 2 2 2 2 2 2 2 2
1.初产妇,27岁,妊娠40周,估计胎儿体重3500g,坐骨结节间径7cm,出口后矢状径 5cm,本例正确的处理措施应为 A.等待自然分娩 B.会阴后侧切开术 C.静脉滴注缩宫素 D.产钳术 E.剖宫产术 2.足月初产妇,羊水少,OCT正常,宫颈Bishop评分多少需要在引产前促宫颈成熟 A.5分 B.6分 C.7分 D.8分 E.9分 3.一初产妇,现妊娠41+周,主诉胎动少2天入院,检查宫底剑突下2指,LOA,先露已固定,胎心158次/分,尚规则,无宫缩。下一步的正确处理为: A、B超+胎心监护(NST) B、破膜引产 C、急诊剖宫产 D、催产素点滴引产 E、促宫颈成熟 4. 一孕足月初产妇临产后宫缩强,宫口开大9cm时自然破膜。破膜后不久突然发生烦躁不安、呼吸困难、呛咳、发绀,血压至0mmHg。此时急救措施首选__ A.静注地塞米松40mg B.加压给氧,准备气管切开 C.静脉缓慢注射罂粟碱90mg D.静注阿托品1mg E.立即结束分娩 5. 关于羊水过多合并正常胎儿的处理方法中错误的是 A.症状严重者穿刺放羊水 B.症状较轻者可继续妊娠 C.给予前列腺素合成酶抑制剂 D.一次放羊水量不超过1500mL E.妊娠已近37周,胎儿成熟,则行人工破膜 6. 23岁初孕妇,39周妊娠,近两周来胎动时常感腹痛。入院查体:宫高28cm,腹围85cm,子宫敏感性高,胎位LSA,胎心140次/分,B超检查:胎儿发育正常,羊水指数7cm。诊断为羊水过少。首选的处理方案是 A.尽快破膜引产 B.期待疗法
C.羊膜腔输液 D.立即剖宫产 E.观察 7. 足月分娩的概念是 A妊娠满28周至40足周之间分娩 B.妊娠满36周至41足周之间分娩 C.妊娠满36周至42足周之间分娩 D.妊娠满37周至不满42足周之间分娩 8. 静脉注射缩宫素加强宫缩一般每分钟不超过() A.10滴 B.20滴 C.30滴 D.40滴 E.50滴 9.孕42周产妇,给予缩宫素引产4h后,产妇主诉腹痛难忍。查体:子宫下段压痛明显,伴血尿。诊断先兆子宫破裂。首选护理措施是() A.配血备皮 B. 停缩宫素 C.陪伴产妇 D.通知家属 E.吸氧保暖 10. 应用催产素加强子宫收缩,下列哪项是错误的 A.稀释后静脉滴注 B.严密观察子宫收缩 C.定时听胎心,测量血压 D.胎位正常,无头盆不称者 E.高张性子宫收缩乏力 11. 一初产妇,现妊娠41+周,主诉胎动少2天入院,检查宫底剑突下2指,LOA,先露已固定,胎心158次/分,尚规则,无宫缩。下一步的正确处理为:() A、B超+胎心监护(NST) B、破膜引产 C、急诊剖宫产 D、催产素点滴引产 E、促宫颈成熟 12. 24岁初产妇,规律宫缩10小时,连续观察2小时,宫口由6cm开大至7cm,胎头+1,胎心140次/分。本例恰当的处置应是 A.严密观察产程进展 B.肌注哌替啶(杜冷丁) C.静脉滴注缩宫素 D.立即行人工破膜 E.立即行剖宫产术 13. 25岁初产妇,妊娠40周,规律宫缩4小时,枕左前位,估计胎儿体重3000g,胎心140次/分。阴道检查:宫口开大3cm,未破膜,S+l,骨盆外测量未见异常。若此后宫缩逐渐减弱,产程达16小时,胎膜已破,宫口开大7cm,此时恰当处理应是 A.静注地西洋
计划生育手术中促宫颈成熟和药物扩宫的措施 发表时间:2015-11-16T11:19:52.870Z 来源:《健康世界》2015年13期供稿作者:吕学荣 [导读] 内蒙古赤峰市宁城县汐子镇人民政府计划生育服务中心意外妊娠给很多女性带来了很大的压力,促宫颈成熟以及药物扩宫是临床终止妊娠的主要手段[1]。 吕学荣 内蒙古赤峰市宁城县汐子镇人民政府计划生育服务中心 024207 摘要:目的探究计划生育手术中促宫颈成熟以及药物扩宫的措施。方法选取2014年1月-2015年1月50例进行促宫颈成熟以及药物扩宫的要求流产患者,作为实验组,同时选取50例不进行促宫颈成熟并且进行传统扩宫手术的要求流产患者为对照组。对实验组以及对照组要求流产的患者经不同扩宫方法进行扩宫的临床效果进行比较分析。结果给予促宫颈成熟以及药物扩宫的实验组50例要求流产的患者在宫颈评分差值、手术时间、出血量等方面均比未给予促宫颈成熟并且接受传统手术扩宫的对照组要求流产的患者存在明显的优势(P<0.05)。实验组要求流产的患者经促宫颈成熟以及药物扩宫在术后的评价满意率为74.00%,无效率为8.00%,而未给予促宫颈成熟并且接受传统手术扩宫的对照组患者在术后的评价满意率为50.00%,无效率为26.00%,两组相比,差异具有统计学意义(P<0.05)。结论给予计划生育手术中促宫颈成熟以及药物扩宫,可明显的提高为患者治疗的效果,缩短手术时间,减少术中患者的出血量,并且提高整个手术成功的满意程度。 关键词:计划生育;手术;促宫颈成熟;药物扩宫 意外妊娠给很多女性带来了很大的压力,促宫颈成熟以及药物扩宫是临床终止妊娠的主要手段[1]。要求流产的患者宫颈不够成熟,则会在流产中发生宫颈裂伤的情况,患者的宫颈口过紧则会影响流产手术的操作,并且给患者带来并发症的隐患[2]。本文主要对2014年1月-2015年1月50例要求流产的患者给予药物扩宫的效果作研究,探究其在为患者流产过程的有效性以及安全性,具体报告如下文: 1.资料与方法 1.1 一般资料选取2014年1月-2015年1月50例进行促宫颈成熟以及药物扩宫的要求流产患者,作为实验组,同时选取50例不进行促宫颈成熟并且进行传统扩宫手术的要求流产患者为对照组。实验组以及对照组要求流产的患者均无急性阴道炎、阴道流血以及药物禁忌症。实验组的50例要求流产的患者年龄在19岁-39岁之间,平均年龄为28.52± 2.35岁,孕周在10周-15周之间,平均孕周为12.56±1.23周;对照组的50例要求流产的患者年龄在20岁-39岁之间,平均年龄为28.72±2.17岁,孕周在9周-14周之间,平均孕周为12.76±1.21周。经比较,实验组以及对照组要求流产的患者在年龄、孕周等基线资料方面均无太大区别,统计学无意义(P>0.05)。 1.2 方法实验组以及对照组要求流产的患者在手术之前进行常规的检查。两组患者均进行胎盘定位,并注入利凡诺于患者的羊膜腔内,之后采用经消毒的Foley氏导管经患者的宫颈外口向其胎盘附着对侧的羊膜腔外,之后在患者的囊外注射约30毫升的生理盐水,向外牵拉导管。从另一管腔注入10毫升的舒乐安定后扎紧管口。一天之后取出。实验组的50例要求流产患者给予促宫颈成熟以及药物治疗,即注入米索前列醇于患者的宫颈栓内进行扩宫。对照组的50例要求流产的患者,不给于促宫颈成熟,并且进行传统的手术扩宫。 对两组要求流产患者进行手术的时间、术中的出血量进行观察。 1.3 疗效判定指标对实验组以及对照组要求流产的患者经治疗后的评价分为3个等级,满意:使用7号-6.5号的扩宫棒,无阻力插入;一般:使用7号-6.5号的扩宫棒,有阻力插入;无效:使用5号以下的扩宫棒插入。 1.4 数据处理两组要求流产患者情况的研究数据,在本次研究结束后,均准确无误地录入SPSS19软件中进行统计数据处理,使用均数±标准差表示为计量资料,对比方法为t检验,使用例数(%)为计数资料,对比方法使用X2检验。当P<0.05时差异具有统计学意义。2.结果 表1 两组患者手术治疗情况对比() 注:与对照组相比,*P<0.05,其差异具有统计学意义。 2.1 给予促宫颈成熟以及药物扩宫的实验组50例要求流产的患者在宫颈评分差值、手术时间、出血量等方面均比未给予促宫颈成熟并且接受传统手术扩宫的对照组要求流产的患者存在明显的优势(P<0.05)。具体情况如表1所示: 2.2 实验组要求流产的患者经促宫颈成熟以及药物扩宫在术后的评价满意率为74.00%,无效率为8.00%,而未给予促宫颈成熟并且接受传统手术扩宫的对照组患者在术后的评价满意率为50.00%,无效率为26.00%,两组相比,差异具有统计学意义(P<0.05)。具体情况如下表所示: 表1 两组患者手术治疗评价对比[n(%)] 注:与对照组相比,*P<0.05,其差异具有统计学意义。 3.讨论 宫颈结缔组织的主要成分就是胶原,其会随着妊娠女性孕龄的增加而降低。女性在非妊娠期、妊娠早期以及妊娠晚期的宫颈成分都会出现不同程度的比例差异,在对要求流产的患者进行促宫颈成熟以及扩宫的方法也就存在差异[3]。孕早期的患者,其宫颈稍微松弛则可以进行操作,对其进行药物扩宫时仅围绕平滑肌即可。而对于孕中期以及孕晚期的患者,由于其宫颈不够成熟,在为其进行手术时,很容易造成宫颈裂伤的情况[4]。 本文结果:实验组要求流产的患者给予促宫颈成熟以及药物扩宫在宫颈评分差值、手术时间、出血量等方面均比对照组要求流产的患
妊娠晚期促子宫颈成熟与引产指南(2014年) 中华医学会妇产科学分会产科学组妊娠晚期引产是在自然临产前通过药物等手段使产程发动,达到分娩的目的,是产科处理高危妊娠常用的手段之一。引产是否成功主要取决于子宫颈成熟程度。但如果应用不得当,将危害母儿健康,因此,应严格掌握引产的指征、规范操作,以减少并发症的发生。中华医学会妇产科学分会产科学组在2008年发表了《妊娠晚期促宫颈成熟与引产指南(草案)》, 现在此基础上结合国内外近年来的循证医学证据,再次进行了较大程度地修改,以提供妊娠晚期促子宫颈成熟和引产方面符合循证医学的建议。 本指南标出的循证医学证据的等级:Ⅰ级证据:来自至少一个设计良好的随机对照临床试验中获得的证据;Ⅱ-1级证据:来自设计良好的非随机对照试验中获得的证据;Ⅱ-2级证据:来自设计良好的队列研究或病例对照研究的证据;Ⅱ-3级证据:来自多个带有或不带有干预的时间序列研究得出的证据,非对照试验中得出的差异极为明显的结果也可作为这一等级的证据;Ⅲ级证据:来自临床经验、描述性研究、病例报告或专家委员会报告的权威意见。 本指南标出的推荐分类等级:A级:有充分的证据来推荐;B级:有合理的证据来推荐;C级:现有的证据相互矛盾,不允许做支持或反对的推荐;D 级:有合理的证据不推荐;E 级:有充分的证据不推荐;L级:没有足够的证据(数量或质量)做推荐。 一、引产的适应证 引产的主要适应证如下。 1. 延期妊娠:妊娠已达41周或过期妊娠的孕妇应予引产,以降低围产儿死亡率,及导致剖宫产率增高的胎粪吸入综合征的发生率(Ⅰ-A)。 2. 妊娠期高血压疾病:妊娠期高血压、轻度子痫前期患者妊娠满37 周,重度子痫前期妊娠满34 周或经保守治疗效果不明显或病情恶化,子痫控制后无产兆,并具备阴道分娩条件者。 3. 母体合并严重疾病需要提前终止妊娠:如糖尿病、慢性高血压、肾病等内科疾病患者并能够耐受阴道分娩者。 4. 胎膜早破:足月妊娠胎膜早破2 h以上未临产者。 5. 胎儿及其附属物因素:包括胎儿自身因素,如严重胎儿生长受限(FGR)、死胎及胎儿严重畸形;附属物因素如羊水过少、生化或生物物理监测指标提示胎盘功能不良,但胎儿尚能耐受宫缩者。 二、引产的禁忌证 1. 绝对禁忌证:(1)孕妇有严重合并症或并发症,不能耐受阴道分娩或不能阴道分娩者(如心功能衰竭、重型肝肾疾病、重度子痫前期并发器官功能损害者等)。(2)子宫手术史,主要是指古典式剖宫产术、未知子宫切口的剖宫产术、穿透子宫内膜的肌瘤剔除术、子宫破裂史等。(3)完全性及部分性前置胎盘和前置血管。(4)明显头盆不称,不能经阴道分娩者。(5)胎位异常,如横位、初产臀位估计经阴道分娩困难者。(6)子宫颈癌。(7)某些生殖道感染性疾病,如未经治疗的单纯疱疹病毒感染活动期等。(8)未经治疗的HIV感染者。(9)对引产药物过敏者。(10)生殖道畸形或有手术史,软产道异常,产道阻塞,估计经阴道分娩困难者。(11)严重胎盘功能不良,胎儿不能耐受阴道分娩。(12)脐带先露或脐带隐性脱垂。 2. 相对禁忌证:(1)臀位(符合阴道分娩条件者)。(2)羊水过多。(3)双胎或多胎妊娠。
1.初产妇,27岁,妊娠40周,估计胎儿体重3 500g,坐骨结节间径7cm,出口后矢状径 5cm,本例正确的处理措施应为 A.等待自然分娩 B.会阴后侧切开术 C.静脉滴注缩宫素 D.产钳术 E.剖宫产术 2.足月初产妇,羊水少,OCT正常,宫颈Bishop评分多少需要在引产前促宫颈成熟 A.5分 B.6分 C.7分 D.8分 E.9分 3.一初产妇,现妊娠41+周,主诉胎动少2天入院,检查宫底剑突下2指,LOA,先露已固定,胎心158次/分,尚规则,无宫缩。下一步的正确处理为: A、B超+胎心监护(NST) B、破膜引产 C、急诊剖宫产 D、催产素点滴引产 E、促宫颈成熟 4.一孕足月初产妇临产后宫缩强,宫口开大9cm时自然破膜。破膜后不久突然发生烦躁不安、呼吸困难、呛咳、发绀,血压至0mmHg。此时急救措施首选__ A.静注地塞米松40mg B.加压给氧,准备气管切开 C.静脉缓慢注射罂粟碱90mg D.静注阿托品1mg E.立即结束分娩 5.关于羊水过多合并正常胎儿的处理方法中错误的是 A.症状严重者穿刺放羊水 B.症状较轻者可继续妊娠 C.给予前列腺素合成酶抑制剂 D.一次放羊水量不超过1500mL E.妊娠已近37周,胎儿成熟,则行人工破膜 6.23岁初孕妇,39周妊娠,近两周来胎动时常感腹痛。入院查体:宫高28cm,腹围85cm,子宫敏感性高,胎位LSA,胎心140次/分,B超检查:胎儿发育正常,羊水指数7cm。诊断为羊水过少。首选的处理方案是 A.尽快破膜引产 B.期待疗法
C.羊膜腔输液 D.立即剖宫产 E.观察 7.足月分娩的概念是 A妊娠满28周至40足周之间分娩 B. 妊娠满36周至41足周之间分娩 C.妊娠满36周至42足周之间分娩 D. 妊娠满37周至不满42足周之间分娩 8.静脉注射缩宫素加强宫缩一般每分钟不超过() A.10 滴 B.20 滴 C.30 滴 D.40 滴 E.50 滴 9.孕 42 周产妇,给予缩宫素引产 4h 后,产妇主诉腹痛难忍。查体:子宫下段压痛明显,伴血尿。诊断先兆子宫破裂。首选护理措施是() A. 配血备皮 B.停缩宫素 C. 陪伴产妇 D. 通知家属 E. 吸氧保暖 10.应用催产素加强子宫收缩,下列哪项是错误的 A.稀释后静脉滴注 B.严密观察子宫收缩 C.定时听胎心,测量血压 D.胎位正常,无头盆不称者 E.高张性子宫收缩乏力 11.一初产妇,现妊娠41+周,主诉胎动少2天入院,检查宫底剑突下2指,LOA,先露已固定,胎心158次/分,尚规则,无宫缩。下一步的正确处理为: ( ) A、B超+胎心监护(NST) B、破膜引产 C、急诊剖宫产 D、催产素点滴引产 E、促宫颈成熟 12. 24岁初产妇,规律宫缩10小时,连续观察2小时,宫口由6cm开大至7cm,胎头+1,胎心140次/分。本例恰当的处置应是 A.严密观察产程进展 B.肌注哌替啶(杜冷丁) C.静脉滴注缩宫素 D.立即行人工破膜 E.立即行剖宫产术 13. 25岁初产妇,妊娠40周,规律宫缩4小时,枕左前位,估计胎儿体重3000g,胎心140次/分。阴道检查:宫口开大3cm,未破膜,S+l,骨盆外测量未见异常。若此后宫缩逐渐减弱,产程达16小时,胎膜已破,宫口开大7cm,此时恰当处理应是 A.静注地西洋
妊娠晚期促子宫颈成熟与引产指南(2014) 妊娠晚期引产是在自然临产前通过药物等手段使产程发动,达到分娩的目的,是产科处理高危妊娠常用的手段之一。 中华医学会妇产科学分会产科学组妊娠晚期引产是在自然临产前通过药物等手段使产程发动,达到分娩的目的,是产科处理高危妊娠常用的手段之一。引产是否成功主要取决于子宫颈成熟程度。但如果应用不得当,将危害母儿健康,因此,应严格掌握引产的指征、规操作,以减少并发症的发生。中华医学会妇产科学分会产科学组在2008年发表了《妊娠晚期促宫颈成熟与引产指南(草案)》, 现在此基础上结合国外近年来的循证医学证据,再次进行了较大程度地修改,以提供妊娠晚期促子宫颈成熟和引产方面符合循证医学的建议。 本指南标出的循证医学证据的等级:Ⅰ级证据:来自至少一个设计良好的随机对照临床试验中获得的证据;Ⅱ-1级证据:来自设计良好的非随机对照试验中获得的证据;Ⅱ-2级证据:来自设计良好的队列研究或病例对照研究的证据;Ⅱ-3级证据:来自多个带有或不带有干预的时间序列研究得出的证据,非对照试验中得出的差异极为明显的结果也可作为这一等级的证据;Ⅲ级证据:来自临床经验、描述性研究、病例报告或专家委员会报告的权威意见。 本指南标出的推荐分类等级:A级:有充分的证据来推荐;B级:有合理的证据来推荐;C级:现有的证据相互矛盾,不允许做支持或反对的推荐;D 级:有合理的证据不推荐;E级:有充分的证据不推荐;L级:没有足够的证据(数量或质量)做推荐。 一、引产的适应证 引产的主要适应证如下: 1. 延期妊娠:妊娠已达41周或过期妊娠的孕妇应予引产,以降低围产儿死亡率,及导致剖宫产率增高的胎粪吸入综合征的发生率(Ⅰ-A)。 2. 妊娠期高血压疾病:妊娠期高血压、轻度子痫前期患者妊娠满37 周,
妊娠晚期促子宫颈成熟与引产指南(完整版) 妊娠晚期引产是在自然临产前通过药物等手段使产程发动,达到分娩的目的,是产科处理高危妊娠常用的手段之一。引产是否成功主要取决于子宫颈成熟程度。但如果应用不得当,将危害母儿健康,因此,应严格掌握引产的指征、规范操作,以减少并发症的发生。中华医学会妇产科学分会产科学组在 2008 年发表了《妊娠晚期促宫颈成熟与引产指南(草案)》, 现在此基础上结合国内外近年来的循证医学证据,再次进行了较大程度地修改, 以提供妊娠晚期促子宫颈成熟和引产方面符合循证医学的建议。 本指南标出的循证医学证据的等级:Ⅰ级证据:来自至少一个设计良好的随机对照临床试验中获得的证据;Ⅱ-1 级证据:来自设计良好的非随机对照试验中获得的证据;Ⅱ-2 级证据:来自设计良好的队列研究或病例对照研究的证据;Ⅱ-3 级证据:来自多个带有或不带有干预的时间序列研究得出的证据,非对照试验中得出的差异极为明显的结果也可作为这一等级的证据;Ⅲ级证据:来自临床经验、描述性研究、病例报告或专家委员会报告的权威意见。 本指南标出的推荐分类等级:A级:有充分的证据来推荐;B 级:有合理的证据来推荐;C 级:现有的证据相互矛盾,不允许做支持或反对的推荐;D 级:有合理的证据不推荐;E 级:有充分的证据不推荐;L级:没有足够的证据(数量或质量)做推荐。 一、引产的适应证
引产的主要适应证如下: 1. 延期妊娠:妊娠已达 41 周或过期妊娠的孕妇应予引产,以降低围产儿死亡率,及导致剖宫产率增高的胎粪吸入综合征的发生率(Ⅰ-A)。 2. 妊娠期高血压疾病:妊娠期高血压、轻度子痫前期患者妊娠满 37 周,重度子痫前期妊娠满 34周或经保守治疗效果不明显或病情恶化,子痫控制后无产兆,并具备阴道分娩条件者。 3. 母体合并严重疾病需要提前终止妊娠:如糖尿病、慢性高血压、肾病等内科疾病患者并能够耐受阴道分娩者。 4. 胎膜早破:足月妊娠胎膜早破2h 以上未临产者。 5. 胎儿及其附属物因素:包括胎儿自身因素,如严重胎儿生长受限(FGR)、死胎及胎儿严重畸形;附属物因素如羊水过少、生化或生物物理监测指标提示胎盘功能不良,但胎儿尚能耐受宫缩者。 二、引产的禁忌证 1. 绝对禁忌证: (1)孕妇有严重合并症或并发症,不能耐受阴道分娩或不能阴道分娩者(如心功能衰竭、重型肝肾疾病、重度子痫前期并发器官功能损害者等)。 (2)子宫手术史,主要是指古典式剖宫产术、未知子宫切口的剖宫产术、穿透子宫内膜的肌瘤剔除术、子宫破裂史等。 (3)完全性及部分性前置胎盘和前置血管。 (4)明显头盆不称,不能经阴道分娩者。
妊娠晚期促宫颈成熟与引产指南 妊娠晚期促宫颈成熟与引产指南 ―――――中华医学会妇产科学分会产科学组 妊娠晚期引产是指在自然临产前通过药物等手段使产程发动,达到分娩的目的。主要是为了使胎儿及早脱离不良的宫内环境,解除与缓解孕妇合并症或并发症所采取的一种措施。妊娠晚期引产是产科处理高危妊娠最常用的手段之一,引产是否成功主要取决于宫颈成熟度。但如果应用不得当,将危害母儿健康,对母儿都存在潜在的风险,如增加剖宫产率、胎儿窘迫发生率等,因此,应严格掌握引产的指征、规范操作,以减少并发症的发生。本指南主要是提供妊娠晚期促宫颈成熟和引产方面、符合循证医学的建议。 一、引产的主要指征: 1.延期妊娠(妊娠已达41周仍未临产者)或过期妊娠。 2.母体疾病,如严重的糖尿病、高血压、肾病等。 3.胎膜早破,未临产者。 4.胎儿因素,如可疑胎儿窘迫、胎盘功能不良等。 5.死胎及胎儿严重畸形。 二、引产禁忌症: 1.绝对禁忌症:孕妇严重合并症及并发症,不能耐受阴道分娩者,如: (1)子宫手术史,主要是指古典式剖宫产术,未知子宫切口的剖宫产术,穿透子宫内膜的肌瘤剔除术,子宫破裂史等。 (2)前置胎盘和前置血管。 (3)明显头盆不称。 (4)胎位异常,横位,初产臀位估计不能经阴道分娩者。 (5)宫颈浸润癌。 (6)某些生殖道感染性疾病,如疱疹感染活动期。 (7)未经治疗的获得性免疫缺陷病毒感染者。 (8)对引产药物过敏者。 2.相对禁忌症:
(1)子宫下段剖宫产史。 (2)臀位。 (3)羊水过多。 (4)双胎或多胎妊娠。 (5)经产妇分娩次数大于等于5次者。 三、引产前准备 1.严格掌握引产指征。 3.仔细核对预产期,防止人为的早产和不必要的引产。 4.判断胎儿成熟度:如果胎肺未成熟,如情况许可,尽可能先促胎肺成熟后在引产。 5.详细检查骨盆大小即形态、胎儿大小、胎位、头盆关系等,排除阴道分娩禁忌症。 6.在引产前应行胎心监护和超声检查,了解胎儿宫内状况。 7.妊娠合并内科疾病及产科并发症者,在引产前,充分估计疾病严重程度及经阴道分娩的风险,并进行相应检查,制定详细的防治方案。 8.医护人员应熟练掌握各种引产方法及其并发症的早期诊断和处理,要严密观察产程,做好详细记录,引产期间需配备有阴道助产及剖宫产的人员和设备。四、评价宫颈成熟度 目前公认的评估成熟度常用的方法是Bishop评分法,评分大于等于6分提示宫颈成熟。评分越高,引产成功率越高。评分小于6分提示宫颈不成熟,需要促宫颈成熟。 五、促宫颈成熟的方法 (一)、前列腺素制剂促宫颈成熟 如果宫颈评分<6分,则应进行促宫颈成熟。常用的促宫颈成熟的药物主要是前列腺素制剂。PG促宫颈成熟的主要机制,一是通过改变宫颈细胞外基质成分,软化宫颈,如激活胶原酶,是胶原纤维溶解和基质增加;二是影响宫颈和子宫平滑肌,使宫颈平滑肌松弛,宫颈扩张,宫体平滑肌收缩,牵拉宫颈;三是促进子宫平滑肌细胞间缝隙连接的形成。 目前临床使用的前列腺素制剂有: