
白血病
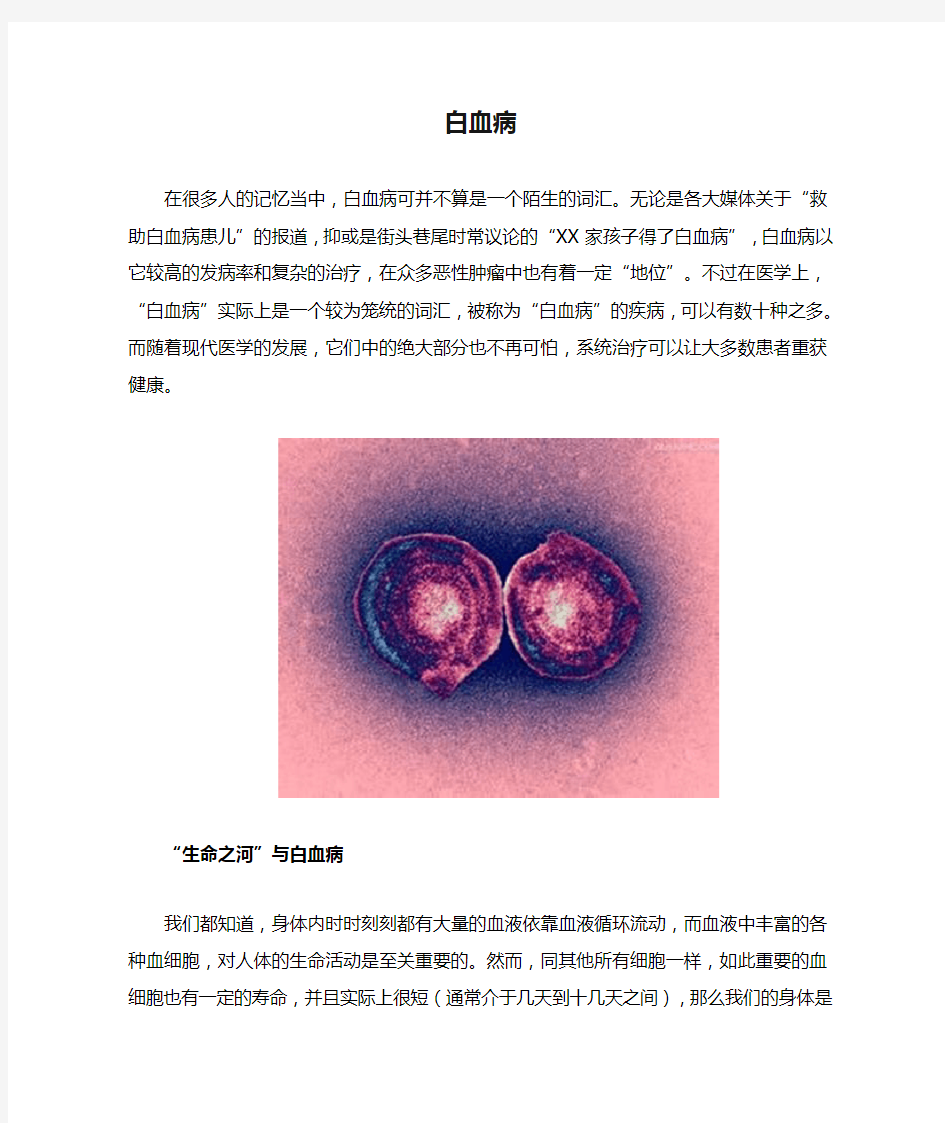
在很多人的记忆当中,白血病可并不算是一个陌生的词汇。无论是各大媒体关于“救助白血病患儿”的报道,抑或是街头巷尾时常议论的“XX家孩子得了白血病”,白血病以它较高的发病率和复杂的治疗,在众多恶性肿瘤中也有着一定“地位”。不过在医学上,“白血病”实际上是一个较为笼统的词汇,被称为“白血病”的疾病,可以有数十种之多。而随着现代医学的发展,它们中的绝大部分也不再可怕,系统治疗可以让大多数患者重获健康。
“生命之河”与白血病
我们都知道,身体内时时刻刻都有大量的血液依靠血液循环流动,而血液中丰富的各种血细胞,对人体的生命活动是至关重要的。然而,同其他所有细胞一样,如此重要的血细胞也有一定的寿命,并且实际上很短(通常介于几天到十几天之间),那么我们的身体是靠什么机制,来使血细胞的数量保持相对稳定的呢?这个问题,还要从造血干细胞的故事说起。
骨髓是成年人体内唯一的造血部位,其中蕴含着大量的多能造血干细胞,它们属于尚未分化的细胞,因此具有较好的全能性(“多能”之名也由此得来)。在体内众多信号的调控之下,它们会首先进行初步分化,成为造血祖细胞(此时细胞未来的分化方向已经基本确定),而当人体需要补充血细胞时,造血祖细胞便可以开始进一步的分化,形成血细胞。其中粒系祖细胞可以形成粒细胞和单核细胞(两种都是白细胞的重要分型),红系祖细胞则会发育成红细胞,巨核系细胞会在未来成为血小板。此外,多能造血干细胞也可以分化成为淋巴系祖细胞,从而进一步形成淋巴细胞。
然而,倘若骨髓内的多能造血干细胞或淋巴系祖细胞由于环境、遗传、突变等因素而受损,就有可能形成突变细胞,也就是俗称的白血病细胞。当突变细胞通过分裂,在体内的数量超过110亿个时,正常负责造血的祖细胞就会被这些“流氓”挤得毫无立身之地。表现在血液中,就会是白细胞的数量多到恐怖(可以是正常人的2~5倍),但其中抛去那些“流氓”,真正能干活的反而要比正常人少很多,贫血(红细胞生成受阻)、出血(血小板生成受阻)等现象也会随之而来。
白血病的危险因素与表现
根据白血病细胞的来源,我们可以把白血病分为两类--髓性白血病(白血病细胞起源于多能造血干细胞或造血祖细胞)和淋巴细胞白血病(白血病细胞起源于淋巴系祖细胞),而根据白血病病情的进展速度,又可以分为急性白血病(如不治疗,生存期基本<1年)和慢性白血病(不治疗患者的生存时间介于5~10年)。不同类型的白血病,诱发它们的因素也各不相同。
急性髓性白血病(AML)的危险因素:
吸烟,包括吸入二手烟;
大量的电离辐射暴露,如曾遭遇核事故,但日常医学检查与此无关;
能够损伤DNA的药物,如部分癌症化疗药物,或是能照射骨髓的放射性药物(如治疗某些血液病的32P);
苯(化工原料),但只有慢性长期大量接触才会增加患病风险;
遗传疾病,或是某些血液病(如再生障碍性贫血)。
急性淋巴细胞白血病(ALL)的危险因素:
遗传疾病,如21三体综合征(唐氏综合征);
胎儿期曾暴露于X射线(如母亲接受腹部X射线检查);
出生体重较高,但这一点仍有很大争议。
慢性髓性白血病(CML)的危险因素:
大量的电离辐射暴露,已知原子弹爆炸后的幸存者CML发病率高。
慢性淋巴细胞白血病(CLL)的危险因素:
遗传因素,CLL是白血病中唯一可以直接遗传的种类;
丙肝病毒(HCV)感染,但这一点有一定争议。
一般而言,儿童的急性白血病中,AML只占15%~20%。然而在成人白血病中,这一比率可升至80%。对于很多类型的白血病患者(尤其是CML和CLL),患者在疾病早期可以没有任何症状,大部分患者发现疾病仅仅是因为在进行常规检查时,发现白细胞增多。然而,如果慢性白血病进展到一定程度,也可以出现与急性白血病相同的症状,而这些症状大多是由正常血细胞的减少所致,如贫血(可有贫血相关的乏力、面色苍白等表现)、出血(不易止住的鼻出血、刷牙时牙龈出血等)、易感染(如经常无原因发生上感)等。
白血病的治疗
尽管在医学并不发达的年代,患上白血病就如同“死神降临”,不过,随着现代医学的发展,急性白血病有着很高的治愈率,而慢性白血病患者也可靠药物大幅延长生命,过上近乎正常的生活。
急性白血病的治疗关键即是诱导化疗,医生通过在短时间内快速给予大量的化疗药物,在最短时间内快速摧毁体内的绝大多数白血病细胞,从而让患者的病
情达到最大程度的缓解,也为后续的根治性治疗提供有利条件。如果是ALL,部分患者由于体内存在“恶魔开关”费城染色体突变,在化疗的基础上还需要靶向药物治疗。而在根治性治疗上,AML和ALL则有很大的区别。对于绝大多数AML患者而言,由于多能造血干细胞的基因突变是致病的主要原因,往往需要进行异基因造血干细胞移植(HSCT,也就是“骨髓移植”)才能治愈。而ALL患者致病原因复杂,对化疗的反应也非常好,大部分患者仅仅需要行多轮化疗即可成功治愈。
靶向药物的出现,可谓是彻底改变了慢性白血病的治疗。95%以上的CML 患者体内存在着被称为“费城染色体”的基因突变(9号染色体和22号染色体部分易位),而基因突变产生的致癌蛋白是患病主因,针对这一致癌蛋白的靶向药物(如伊马替尼)可有效缓解病情,大幅延长患者生存率。目前依赖靶向药物,近90%的CML患者可以存活5年以上,更有一大半患者生存期超过10年,甚至20年。CLL患者病情进展缓慢,关于它的靶向治疗也在逐步发展,成果同样喜人。
2017 年白血病研究进展 导读2017 年已过,白血病诊治领域取得了哪些进展呢?急性淋巴细胞白血病(ALL )治疗进展免疫治疗对复发难治的急性B 淋巴细胞白血病(B-ALL )取得了较好的疗效。以CD19 为靶点的嵌合抗原受体T(CART )细胞治疗,可获得60%~80% 的完全缓解率。但治疗后约1/3 至1/2 的患者仍将复发,原因之一是输入体内的CART 细胞不能长久存活,一般存活时间3~6 个。应用细胞因子或助推疫苗调节T 细胞的生物学行为可延长CART 细胞在体内的存活时间。复发的另一个原因是免疫逃逸作用使CD19 抗原丢失,引起系列转变。CD22 是另一个治疗复发难治B-ALL 可利用的靶点。针对CD22 的CART 细胞治疗,可获得75% 的完全缓解率,包括CD19CART 治疗后抗原丢失的病例。目前双特异性的CART 细胞治疗将进入临床试验。 自2000 年以后,许多新药已应用于ALL 的临床治疗或已开展临床试验。如伊马替尼(2001 年)、克拉屈滨(2004 年)、奈拉滨(2005 年)、达沙替尼(2006 年)、脂质体长春新碱 (2012 年)、博纳替尼(2012 年)、blinatumomab (2014 年)。目前正在进行临床试验的药物包括:MTOR 抑制剂,HDAC 抑制剂,BTK 抑制剂,JAK-STAT 抑制剂、蛋白酶体抑制剂、PD-1 抗体等。靶向药物联合传统化疗或免疫治疗提高了某些
ALL 亚型如Ph+ALL 、BCR-ABL 样ALL 的疗效。髓样/淋 巴样白血病基因(MLL )重排的ALL ,基于对其生物学特性的进一步认识,目前正在进行下列临床试验:去甲基化药物 +化疗;DOTIL抑制剂+化疗;FLT3抑制剂+化疗;MEK 抑制剂+化疗;BCL-2 抑制剂+化疗。 对于前B-ALL ,若表达CD20 ,应用利妥昔单抗联合化疗,可提高无事件生存率(EFS)。对于复发难治的前B-ALL ,目前进入3 期临床试验的药物有:inotuzumab ozogamicin 和blinatumomab。初步结果显示可以提高完全缓解率(CR)和 总生存期(OS),并可做为异基因造血干细胞移植的桥接治疗。急性T 淋巴细胞白血病(T-ALL )的治疗效果较差,目前研究显示包含奈拉滨的联合化疗方案治疗初治的T-ALL ,安全性较好,但是否明显提高疗效尚需进一步验证。针对T-ALL 的临床试验较多,分别靶向不同的信号激活通路。如靶向 NOTCH (丫分泌酶抑制剂);靶向IL7R-JAK1/3-STAT5 轴(卢索替尼);靶向PI3K/AKT/MTOR 轴(PI3K或MTOR抑制剂);靶向NUP214-ABL1 重排(达沙替尼);靶向BCL-2 (BCL2 抑制剂)。 急性髓系白血病(AML )的诊断和治疗进展1AML 诊断进展随着二代测序技术在AML 诊断中的广泛应用,发现越来越多的分子标志可用于AML 的分类、预后判断及微小残留病 (MRD )的监测。如表观调节子突变(DNMT3A 、TET2 、
白血病分类和分型 保定第七医院肿瘤科穆铁军 时间:年月日时分 地点:肿瘤科医办室 参加人员: 白血病是造血系统的一种恶性疾病。其特征为一种或几种血细胞成分的自发性、进行性异常增殖,具有质和量改变的异常白细胞(白血病细胞)在骨髓和其他器官的广泛浸润,导致正常血细胞进行性减少,临床以贫血、出血、发热、白血病细胞浸润为主要表现。 白血病的治疗是根据不同类型选择不同治疗方案,故今日讲解白血病的分类分型。 分类 一、按自然病程及细胞的成熟度分类 (一)急性白血病起病急、病情重、自然病程一般在六个月以内。骨髓及外周血中主要为异常的原始细胞和早期幼稚细胞。 (二)慢性白血病起病缓、发展慢,病程一般一年以上,骨髓和外周血以较成熟的细胞占多数。 二、按细胞类型分类 分为淋巴细胞型、粒细胞型、单核细胞型及一些少见类型,如红白血病、巨核细胞型、浆细胞型、嗜酸细胞型、嗜硷细胞型白血病等。 三、按外周白细胞的多少分类 (一)白细胞增多性外周血中白细胞明显增多,并有较多幼稚细胞出现。 (二)白细胞不增多性外周血中白细胞不增多或甚至低于正常。血片中没有或较难找到幼稚细胞。 分型 一、急性白血病分型 急性白血病分为急性淋巴细胞性白血病(ALL)和急性非淋巴细胞性白血病(ANLL)两大类,结果如下: ①ANLL分为8个亚型:急性髓性白血病微分化型(M0)、粒细胞白血病未分化型(M1)、粒细胞白血病部分分化型(M2)、早幼粒细胞型(M3)、粒-单核细胞型(M4)、单核细胞型(M5)、红白血病(M6)、巨核细胞型(M7); ②ALL分为三个亚型:FAB分型:L1、L2和L3型。
近年来又根据细胞的免疫学特点,ALL根据免疫表型不同可分为B-细胞和T-细胞两大类。2000WHO将急性淋巴细胞白血病(ALL)分为三种亚型:(1)前体B细胞急性淋巴细胞白血病(细胞遗传学亚型):t(9;22)(q34;ql1),BCR/ABL;t(4;llq23),(MLL重排);t(1;19)(q23;p13);(E2A/PBX1);t(12;21)(p12;q22),(ETV/CBFα)。(2)前体T细胞急性淋巴细胞白血病(T—ALL)。(3)Burkitt细胞白血病。FAB分型中的急淋形态学亚型分型方法,因可重复性较差,现已基本放弃,不再把急性淋巴细胞白血病分为L1、L2、L3。骨髓中幼稚细胞>25%时诊断采用ALL的名称,幼稚细胞≤25%称为母细胞淋巴瘤。我们这里介绍白血病的类型分类分型,主要是因为白血病治疗方式和治疗效果往往是根据病的类型而不同的。 二、慢性白血病分型 可分为:慢性淋巴细胞白血病(慢淋);慢性粒细胞白血病(慢粒);慢性粒-单核细胞白血病;单核细胞;红血病。 三、特殊类型白血病, 可分为:慢粒急变;低增生性;淋巴肉瘤;组织细胞肉瘤;浆细胞;多毛细胞;嗜酸性粒细胞;嗜碱性粒细胞;组织嗜碱细胞;巨核细胞;未分化型急性白血病。 友情提示:本资料代表个人观点,如有帮助请下载,谢谢您的浏览!
白血病的研究进展 遵义医学院 影像学系 2010级K-1班 撰述人:杜贝(1020650126) 傅钰玲(1020650124) 王祝(1020650125) 何胜杨(1020650127)指导老师:朱杰华
摘要: 白血病是一种恶性肿瘤疾病,其分类繁多,但大致可分为急性白血病与慢性白血病两类。从不知道其病因而束手无策到慢慢发现病因而有了治疗对策,医疗学者们已有了重大突破。从化疗、骨髓移植到现在研究的靶向治疗,将来还会有新的临床药物面世。本为就白血病的历史、历来研究及未来发展进 行综述讨论。 关键字: 白血病历史发病机制研究进展未来发展
前言 白血病是造血系统的恶性疾病,俗称“血癌”,是国内十大高发恶性肿瘤之一,其发病率居于中国各类肿瘤第七位,发病率为4.7/10万人口,欧美国家为6.4/10万人口。死亡率占各类肿瘤的第六位,是严重危害人类健康的恶性肿瘤之一。白血病的特点为造血组织中某一类的白血病细胞在骨髓或其他造血组织中发生恶性增生,并浸润体内各器官、组织,导致正常细胞受抑制,产生各种症状,临床表现为发热,出血,贫血,肝、脾、淋巴结肿大为特点。据调查,小儿的恶性肿瘤中以白血病的发病率最高。在我国,小于10岁小儿白血病发病率为2.28/10万,任何年龄均可发病,男性的发病率高于女性。【1】安徽省儿童医院曾调查分析1992-2001年期间安徽省儿童医院收治的确诊白血病患儿的流行病学特征。结果显示,132例病例中,年龄以1-5岁最多,占56.1%。类型最多为急性淋巴细胞白血病(ALL-L1型,50.76%),其次为急性髓细胞白血病(AML,15.9%)。随着工业化现代化时代的相继到来,白血病的发病率还呈现不断上升的趋势,如儿童白血病入院病例数年均上升2.42%(P>0.05),其中ALL病例上升趋势明显,年均上升9.1%(P<0.01);AML则呈下降趋势,年均下降10.5%(P<0.05)。目前,急性白血病患者居血液系统疾病住院总人数之首位。但是值得庆幸的是,近年来随着分子生物学、基因学组研究进展,部分白血病的发病机制已经明确,随靶向治疗研究及临床新药物应用的进展,已有部分白血病病人可以完全痊愈,使白血病成为可治愈的恶性肿瘤之一!
2017年白血病研究进展 导读2017年已过,白血病诊治领域取得了哪些进展呢?急性淋巴细胞白血病(ALL)治疗进展免疫治疗对复发难治的急性B淋巴细胞白血病(B-ALL)取得了较好的疗效。以CD19为靶点的嵌合抗原受体T(CART)细胞治疗,可获得60%~80%的完全缓解率。但治疗后约1/3至1/2的患者仍将复发,原因之一是输入体内的CART 细胞不能长久存活,一般存活时间3~6个。应用细胞因子或助推疫苗调节T细胞的生物学行为可延长CART细胞在体内的存活时间。复发的另一个原因是免疫逃逸作用使CD19抗原丢失,引起系列转变。CD22是另一个治疗复发难治B-ALL可利用的靶点。针对CD22的CART细胞治疗,可获得75%的完全缓解率,包括CD19CART 治疗后抗原丢失的病例。目前双特异性的CART 细胞治疗将进入临床试验。 自2000年以后,许多新药已应用于ALL的临床治疗或已开展临床试验。如伊马替尼(2001年)、克拉屈滨(2004年)、奈拉滨(2005年)、达沙替尼(2006年)、脂质体长春新碱(2012年)、博纳替尼(2012年)、blinatumomab(2014年)。目前正在进行临床试验的药物包括:MTOR抑制剂,HDAC 抑制剂,BTK抑制剂,JAK-STAT抑制剂、蛋白酶体抑制剂、PD-1抗体等。靶向药物联合传统化疗或免疫治疗提高了某些
ALL亚型如Ph+ALL、BCR-ABL样ALL的疗效。髓样/淋巴样白血病基因(MLL)重排的ALL,基于对其生物学特性的进一步认识,目前正在进行下列临床试验:去甲基化药物+化疗;DOTIL抑制剂+化疗;FLT3抑制剂+化疗;MEK 抑制剂+化疗;BCL-2抑制剂+化疗。 对于前B-ALL,若表达CD20,应用利妥昔单抗联合化疗,可提高无事件生存率(EFS)。对于复发难治的前B-ALL,目前进入3期临床试验的药物有:inotuzumab ozogamicin和blinatumomab。初步结果显示可以提高完全缓解率(CR)和总生存期(OS),并可做为异基因造血干细胞移植的桥接治疗。 急性T淋巴细胞白血病(T-ALL)的治疗效果较差,目前研究显示包含奈拉滨的联合化疗方案治疗初治的T-ALL,安全性较好,但是否明显提高疗效尚需进一步验证。针对T-ALL 的临床试验较多,分别靶向不同的信号激活通路。如靶向NOTCH(γ分泌酶抑制剂);靶向IL7R-JAK1/3-STAT5轴(卢索替尼);靶向PI3K/AKT/MTOR轴(PI3K或MTOR抑制剂);靶向NUP214-ABL1重排(达沙替尼);靶向BCL-2(BCL2抑制剂)。 急性髓系白血病(AML)的诊断和治疗进展1AML诊断进展随着二代测序技术在AML诊断中的广泛应用,发现越来越多的分子标志可用于AML的分类、预后判断及微小残留病
白血病MICM分型及其意义 白血病MICM分型 白血病MICM分型白血病MICM分型,是指形态学(morphology)、免疫学(immunology)、细胞遗传学、(cytogenetics)、分子特征(molecular)分型。 形态学分型(FAB)分型 急性非淋巴细胞性白血病(ANLL)或急性髓系白血病(AML): M1型:急性原粒细胞性白血病未分化型,骨髓中原粒细胞≥90%,POX染色阳性率>3%。M2型:急性原粒细胞性白血病部分分化型,以原幼粒细胞为主,早幼粒细胞>3%,中、晚幼及成熟粒细胞>10%为M2a型。 M3型:急怀多颗粒早幼粒细胞性白血病,以颗粒增多的异常早幼粒细胞为主,>30%。其又分为粗颗粒型(M3a)和细颗粒型(M3b)。 M4型:急性粒-单核细胞性白病,粒系及单核细胞均增生。 M5型:急性单核细胞性白血病,M5a为原单核细胞型,原单核>80%;M5b 为部分分化型,以幼单核细胞为主,原单核<80%。 M6型:急性红白血病,原幼红细胞≥50%,非红系细胞中原始细胞>30%。 M7型:急性巨核细胞性白血病,原巨核细胞>30%,并经电镜、血小板过氧化物酶检查、血小板免疫标志物或血小板膜糖蛋白Ⅱb/Ⅲa检查等证实。 M0型:近年确定,为髓系最早阶段的白血病,形态学上极少髓系分化,不能鉴别,必须用免疫标志物确定。 急性淋巴细胞性白血病(ALL): L1:以小原淋巴细胞为主,大小较一致。
L2:以大原淋巴细胞为主,大小不一致。 L3:以大原淋巴细胞为主,胞质内含大量空泡。 3.急性白血病的主要化学染色特点: 免疫学分型-基本免疫表型 1.急性非淋巴细胞白血病(ANLL)FAB分型与免疫标志: 2.急性T淋巴细胞白血病(T-ALL)FAB分型与免疫学标志: 3.急性非T淋巴细胞白血病(non-T-ALL)FAB分型与免疫学标志: 4. 混合细胞性白血病:有极少部分病人白血病细胞为淋巴系和髓系细胞双克隆或同一细胞系免疫标志双表型,即混合细胞性白血病。此型白血病用形态方法极难诊断,必须结合多参数流式细胞术分析才能确诊。 细胞遗传学分型 1. 人类染色体畸变的主要类型: (1) 结构畸变:断裂(b),缺失(del),重复(dup),倒位(inv),等臂(i),易位(t),双微体(DM),环形染色体(r),无着丝点片段(ace)等。 (2) 数目异常:染色体多(+)或少(-),或嵌合体(/)、亚二倍体、超二倍体、多倍体、非整倍体、假二倍体(psu)。 白血病特异染色体改变: (1)急性非淋巴细胞性白血病(CML):90%~95%有ph染色体,主要为t(9;22),少见复杂异位。CML慢性期15%~20%伴其他附加染色体变化,如双ph(+ph)、+8、+17或I(17q)、+1/-Y,于加速期、急变期发生率增加。 (2)急性非淋巴细胞性白血病(ANLL):50%~70%,常见改变有t(8;21)、t(15; 17)、inv16或del16q、t(6;9)、11q的重排,其他还可见5q-/-5、3q-7、t(9; 22)、+8、17q、#3染色体异常,12p-或12易位等。
慢性粒细胞白血病研究的进展 /h1 美国血液学会第48届年会于2006年12月8~12日在美国奥兰多市世界会议中心召开。来自世界各地的20 000多名血液学工作者参加了这一当今国际上规模最大、涵盖范围最广、学术水平最高的血液学会议。大会共收到3720余篇论文,其中口头报告866篇,壁报交流2846篇。会议组织了220个专题会,34场卫星会,内容十分丰富。 本次大会给人印象最深的是临床血液学与实验血液学的研究。继上届年会后, 在临床治疗、新药开发、诊断技术、发病机理等方面都有新亮点出现。但进展最惊人的还是对慢性粒细胞白血病(CML)的研究及治疗。本文仅对本次大会CML研究的最新进展作一介绍。 CML诊断和预后评价 骨髓形态学、细胞遗传学和实时定量PCR(RQ-PCR)等方法已经完全解决了CML的诊断问题。目前最大的问题是如何根据各种检测手段有效评价CML治疗的效果和预后。Sokal-Hasford 预后评价、IC50imatinib、组织阳离子运输器-1(OCT-1)mRNA表达水平和BCR-ABL基因表达是评价患者治疗前基本情况的常用手段。目前,细胞遗传学手段主要用于检测患者除BCR-ABL融合基因以外是否有其他染色体异常,这对于判断患者预后意义重大。 伊马替尼治疗前后9号染色体缺失与预后的关系
本届大会有多位学者探讨了CML患者接受伊马替尼(IM)治疗前后9号染色体缺失与预后的关系。Castagnetti F等报告der(9q)缺失与否与IM治疗患者血液学和细胞遗传学反应无关。Corm S等报道法国Fi-LMC组织的多中心回顾性分析结果表明,der(9q)缺失,轻微增加发生IM抵抗的几率,但对患者的生存期无明显影响。然而, Nacheva EP等报道,CML急变期(BC)与很多导致染色体不平衡的二次染色体改变有关,如增加的费城染色体、8号、9色染色体和iso17q。在易位发生的同时出现其他细胞遗传学异常,如der(9)t(9;22) 染色体ABL/BCR 断裂点侧发生缺失的患者,其预后明显不良。 评价CML治疗疗效和预后的指标RQ-PCR结果 评价CML治疗疗效和预后的最好指标是RQ-PCR结果。Ross DM等比较细胞遗传学和RQ-PCR两种方法时发现,BCL-ABL表ā达降低1~2个log值,98%的CML患者达到主要细胞遗传学反应(MCyR); 而BCL-ABL表达降低2~3个log值,91%的CML患者达到完全细胞遗传学反应(CCyR)。因此,建立一个国际统一的RQ-PCR 检测标准对于开展国际间大规模临床试验至关重要。本届大会上美国、澳大利亚、意大利、德国、韩国和中国台湾、中国香港等12家实验室首次报道了RQ-PCR 国际检测标准(IS)。各家实验室以主要分子生物学反应(MMR)为标准,建立了12个实验室的特殊转换因子(CF)。经过CF 修正后所有实验室都可建立标准化的分子生物学监测标准。此外,RQ-PCR检测还可用于早期确认IM耐药性的产生和突变的筛选。 伊马替尼对于CML慢性期患者治疗的有效性
【摘要】本研究探讨急性红白血病(aml m6)的生物学特征与临床疗效的关系。对29例m6初治患者细胞形态学、免疫表型和染色体核型进行回顾性分析并观察临床化疗效果,同时随机抽取30例aml m2(急性粒细胞白血病部分分化型)作为对照。结果表明: m6患者的外周血中均可见幼稚细胞(2%-10%)及有核红细胞,骨髓穿刺细胞学检查显示19例伴有多系细胞发育异常,累及二系细胞或三系细胞。流式细胞术检测表明,m6 gly a(血型糖蛋白a)的表达率高达(66.67±23.86)%,明显高于其在m1,m2,m3,m4和m5中的阳性表达率(p 【关键词】急性红白血病 aml m6 免疫表型核型 biological characteristics and therapeutic effect of acute erytho leukemia key words acute erythroleukemia, aml m6, immunophenotype, karyotype j exp hematol 2007; 15(3):466-469 m6是一种异质性血液系统恶性肿瘤,可同时累及多个细胞系,临床预后较差。由于该亚型急性白血病相对少见,对其生物学表型了解不多,为进一步探讨m6的生物学特征与化疗效果的关系,我们对29例m6初治病例的临床资料进行了分析,现报告如下。 材料和方法 病例选择 29例m6患者均为我院1995-2005年初治住院病人,符合2001年who造血组织肿瘤分类诊断标准,其中男19例,女10例,年龄7-68岁,中位年龄43岁。随机抽取我院1995-2005年进行免疫学分型的初治m2住院病例30例作为对照。为进一步比较gly a抗原的变化,另选择m1 20例,m3 15例,m4和m5共15例进行免疫分型作为对照。 中国实验血液学杂志 j exp hematol 2007; 15(3)急性红白血病的生物学特征与临床疗效研究形态学检查 骨髓及外周血片经瑞氏染色分类,同时进行细胞化学染色,包括髓过氧化物酶,非特异性酯酶、糖原染色的细胞学检查。 免疫学分型 治疗前采取患者骨髓,肝素抗凝,采用流式细胞仪检测。所用的单克隆抗体包括hla dr、cd2、cd3、cd4、cd5、cd7、cd8、cd10、cd11b、cd13、cd14、cd15、cd16、cd19、cd20、cd22、cd33、cd34、cd36、cd38、cd56、cd71、cd117、mpo、gly a、ccd79a。阳性病例判断标准依据egil标准:淋系抗原阳性细胞≥20%,髓系抗原阳性细胞≥20%,mpo≥10%。 染色体核型分析
急性白血病 急性白血病(acute leukemia,AL)是一种常见的造血组织恶性肿瘤性疾病。疾病起源于骨髓造血干细胞基因突变,并呈克隆性增生。因白血病细胞具有增殖能力,而分化成熟受阻,使得白血病细胞在骨髓内聚积、抑制正常造血细胞增殖,并可浸润体内各器官、组织而导致贫血、出血、感染和不同程度的肝、脾、淋巴结肿大、胸骨压痛等症状和体征。 急性白血病起病急,自然病程少于6个月,骨髓中原始细胞在30%以上。根据细胞形态学可分为急性淋巴细胞白血病(acute 1ymphocytic leukemia,ALL)和急性非淋巴细胞白血病(acute non-1ymphocytic leukemia,ANLL)。 主要病因 1.病毒因素:已有证据证明,从鸡、小鼠、猫、牛和长臂猿等动物自发性白血病组织中可分离逆转录的白血病病毒,因在电子显微镜下观察呈C型,又称C型逆转录病毒。以前也曾在患者白血病细胞中发现过病毒样颗粒。近年来有较多的资料证实,C型RNA肿瘤病毒可能是人类白血病发生的关键因素之一。1978年、1980年日本、美国也从人T细胞白血病中成功的分离出逆转录病毒,统一命名为HTLV。但发病机理目前尚不清楚。 2.遗传因素:有统计资料表明,某些遗传性疾病和免疫缺陷症易发生白血病。如先天愚型(Down氏综合征)、Fanconi综合征、Bloom综合征、遗传性毛细血管扩张症、共济失调以及骨发育不全等遗传缺陷性疾病可诱发白血病。在同卵孪生子女中,一人患白血病,另一人患病机会比正常人高达25%,而且所患的是同一白血病类型。另外,亲兄弟之间患同一类型白血病机会也比正常高出4倍。但在确定遗传因素的同时,还需要考虑后天与环境因素。 3.放射因素:电离辐射可诱发白血病。第二次世界大战期间,日本长岛、广岛分别爆炸了原子弹,此后5年,这两个地区发病率明显增高,分别为其他地区的17倍与30倍。从大剂量接触放射线到发病时间可有一较长的潜伏期,最低5年,最长可达25年。究竟接受多大剂量放射线后才能引起细胞克隆的畸变,尚难以确定,这与接触者所处环境以及对放射线敏感度有一定关系。 4.化学因素:苯及其衍生物与白血病发生关系密切,可高达13/105,比一般人高出2~3倍,且50%是急性白血病。从接触苯及其衍生物到发病的潜伏期为6个月~72个月不等。有报道化学药物中的氯霉素、保泰松、安眠药、镇静药、细胞毒药物、某些溶剂、杀虫剂等均可疑为诱发白血病的危险因素。 5.某些血液病:某些血液病的晚期可发生或转化为急性白血病,如骨髓增生异常综合征、真性红细胞增多症、原发性血小板增多症等骨髓增殖性疾病。 发病机理 目前认为,病毒是导致急性白血病前期的分子生物学基础。当逆转录病毒进入细胞浆后,病毒去掉被膜释放RNA,在逆转录酶作用下,以病毒RNA为模板,转录为互补的DNA,再经过DNA依赖性DNA多聚酶作用,形成前病毒DNA。前病毒DNA能整合于宿主细胞的DNA内进行复制,但并不影响宿主细胞生长、发育。同时,前病毒整合于某种原癌基因附近,引起该基因的转录加强,转录因子活化可引起特异基因异常表达,在增殖过程中基因点突变的发生,也是发病的关键步骤。抑癌基因失活,染色体部分缺失或完全丢失,肿瘤和骨髓基质细胞可能通过自分泌及与具有细胞因子受体的肿瘤细胞相互作用,使细胞增殖加强
我们则从另一个角度来看待这种病,认为幼稚细胞的分化从某种意义上讲是有一定进步意义的。因为生成幼稚和正常白细胞的元素来源于同类干细胞或祖细胞。只是在转化为成熟的白细胞而发生中途变异。为什么大脑会指示如此大量的粒系干细胞释放和转化?其本意恐怕是有某种病理对机体产生了潜在的威胁,而想使起尽快转化为成熟白细胞来抗拒外来邪气罢了。白细胞作为人体防御系统,这是不争的事实。转化时的细胞变异可从多个角度来分析。一是潜在的病理威胁根本不来源于体内(可能来源于外界的多种污染或病毒,且病因是正常白细胞和淋巴系统根本无法抗拒的)。大脑是在谋求分化另外一种抗病细胞,但又无法改变人体内所固有的多种因子。如(遗传因子、生物钟------)等而导致细胞变异,从而起到了反面作用。二是本身的内在机能分工紊乱,大脑神经指挥失司,因此应从脑下垂体和交感神经、植物神经病变中找到突破口,中医认为肾主骨、骨生髓、髓通于脑。那么,分化幼稚细胞是否可以说是中枢神经最深层的指令性障碍呢?我认为可以。在多年的临床生涯中,见到过无数的.血液病患者,有一个较奇怪的问题使我思索多年,就是在发病患者中大多数其智商和机敏度较一般人为高,尤以儿童为甚。这与该病可能有某种牵连,所以在思考本病时提出脑的问题,以供参考。 从治疗角度讲,祛除潜在的病理威胁当为重要的治疗手段,而中医中药恰恰是从这里得到了公认。治疗从脑部着手,柔和天麻、西黄、羚羊角、钩藤等祛风清脑的药物,收到了良好的效果。这与目前化疗所说的防止脑白所采用的鞘注等手段从意义上讲正是不谋而合。这也是中药从根本上治疗血液病的内在表现。 从病因病机上讲,毒热伤血是其疾病根本,也可以说是“类癌反应假说”,阴亏血耗只是其外在的表现形式。而其临床所见的高热、贫血、出血、感染、幼稚细胞高等是其疾病各自不同时期的表现症状而已,也可以说是“类癌病态反应”。因此中医药清脑祛风、清热解毒、化瘀散结、凉血滋阴为一体,寓清热于解毒之中,寓化瘀于凉血之中,充分体现了中医辩症论治的基本法则。从根本上将病邪清除于机体之外,使毒无所生、邪无所起,其潜在的病邪消失,幼稚细胞不在分化,疾病也自然康复。 我们曾用这种疗法治疗无数例急慢性白血病患者,屡用屡验,特别对于化疗无效或复发后的副作用、高烧不退的、出血不止的等危险症状,一般在数日内就可热退血止。特将一些经验介绍给大家,权当是一种健康宣传。患者可在其他疗法无效或失败时,不妨返回自然,采用中医药来治疗白血病。因水平有限,不足之处还望各界同仁
白血病概述题库1-0-8
问题: [单选]急性白血病与慢性白血病最主要的区别是() A.发病时间长短 B.血小板计数 C.血红蛋白量 D.白细胞计数 E.骨髓幼稚细胞分类及计数
问题: [单选]下列哪项不是急性白血病常见的临床表现() A.A.贫血 B.B.出血 C.C.发热 D.D.浸润 E.E.皮疹 急性白血病常见的临床表现主要有两大方面①因白血病细胞增生,抑制了正常的白细胞、血小板和红细胞的生长,从而导致感染、出血、贫血;②因异常增生的白血病细胞对器官和组织的浸润所引起的肝、脾、淋巴结肿大,齿龈增生,皮肤结节,眼部绿色瘤,骨骼和关节疼痛,中枢神经系统白血病等。
问题: [单选]白血病细胞内无Auer小体的急性白血病类型是() A.ALL B.M1 C.M2a D.M4 E.M5 出处:安徽11选5 https://https://www.doczj.com/doc/183066096.html,;
问题: [单选]下列哪项不符合急性白血病MICM分型概念() A.形态学分型 B.生物化学测定 C.免疫学分型 D.分子生物学测定 E.细胞遗传学分型 随着免疫学和细胞遗传学的发展,国际上在白血病FAB分型的基础上,结合其形态学(mor-phology)、免疫学(immunology)和细胞遗传学(cyto-genetles)特征,提出了白血病另一种新的分型方法,即MIC分型。随着分子生物学技术的崛起与发展,人类基因组的破泽,使其对染色体易位形成融合,融合基因的检出更能反映急性白血病的生物学本质,从而提出了MICM分型方案,使白血病的诊断从细胞水平上升到亚细胞水平及分子水平。
白血病的分类及分型 白血病是一类造血干细胞恶性克隆性疾病。 其特征为一种或几种血细胞成分的自发性、进行性异常增殖,具有质和量改变的异常白细胞(白血病细胞)在骨髓和其他器官的广泛浸润,导致正常血细胞进行性减少,临床以贫血、出血、发热、白血病细胞浸润为主要表现。 白血病的治疗是根据不同类型选择不同治疗方案。MICM分型 1. M 即FAB分型。 2. I 根据白血病细胞表面免疫学标志进行的分型。 3. C 白血病常伴有染色体改变。 4. M 染色体改变伴有基因特异变化。
FAB分型 1976年法国(Franch)、美国(American)和英国(Britain)等三国血细胞形态学专家讨论、制订了关于急性白血病的分型诊断标准,简称"FAB"分型。 分类 一、按自然病程及细胞的成熟度分类 (一)急性白血病 起病急、病情重、自然病程一般在六个月以内。骨髓及外周血中主要为异常的原始细胞和早期幼稚细胞。
(二)慢性白血病 起病缓、发展慢,病程一般一年以上,骨髓和外周血以较成熟的细胞占多数。 二、按细胞类型分类 分为淋巴细胞型、粒细胞型、单核细胞型及一些少见类型,如红白血病、巨核细胞型、浆细胞型、嗜酸细胞型、嗜硷细胞型白血病等。 三、按外周白细胞的多少分类 (一)白细胞增多性 外周血中白细胞明显增多,并有较多幼稚细胞出现。 (二)白细胞不增多性 外周血中白细胞不增多或甚至低于正常,血片中没有或较难找到幼稚细胞。
分型 一、急性白血病分型 急性白血病分为急性淋巴细胞性白血病(ALL)和急性非淋巴细胞性白血病(ANLL)两大类,结果如下: ①急性非淋巴细胞性白血病(ANLL) 分为8 个亚型: M0即急性髓细胞白血病微分化型: 骨髓有核细胞增生程度较轻,原始细胞大于30%,可达90%以上,核圆形,核仁明显。胞质小,嗜碱性,无颗粒,无Auer 小体。 M1即急性原始粒细胞白血病未分化型): 骨髓增生极度活跃或明显活跃,少数病例可增生减低,骨髓中I型加II型原始粒细胞大于90%,可见小原粒细胞。 M2即急性原始粒细胞白血病部分分化型:
急性红白血病研究论文 【摘要】本研究探讨急性红白血病(AmL m6)的生物学特征与临床疗效的关系。对29例m6初治患者细胞形态学、免疫表型和染色体核型进行回顾性分析并观察临床化疗效果,同时随机抽取30例AmL m2(急性粒细胞白血病部分分化型)作为对照。结果表明:m6患者的外周血中均可见幼稚细胞(2%-10%)及有核红细胞,骨髓穿刺细胞学检查显示19例伴有多系细胞发育异常,累及二系细胞或三系细胞。流式细胞术检测表明,m6Gly A(血型糖蛋白A)的表达率高达(66.67±23.86)%,明显高于其在m1,m2,m3,m4和m5中的阳性表达率。m6高表达HLA DR[(60.00±24.79)%],cD34[(40.00±24.79)%],cD38[(33.33±23.86)%],髓系抗原主要表达cD13[(66.67±23.86)%],mPo[(33.33±23.86)%],cD33[(46.67±25.25)%],cD15[(33.33±23.86)%],cD117[(46.67±25.25)%]。部分病例伴有淋系抗原的表达,如cD3、cD4、cD19,其中cD4的表达高达26.67%。m6中cD38、cD33、cD15、mPo的阳性表达率低于m2患者。9例m6患者染色体的检查显示,4例存在核型异常,异常率达44.44%,其中复杂核型异常1例。m6患者化疗完全缓解率为29.41%,低于m2患者化疗完全缓解率(68.18%,P<0.01)。结论:Gly A是鉴别m6与其他亚型急性髓性白血病的一个重要标志,m6有自己独特
的生物学表型,其化疗效果不佳可能与其生物学特征有关。 【关键词】急性红白血病AmL m6免疫表型核型 BiologicalcharacteristicsandTherapeuticEffectofAcut eErytho Leukemia AbstractTheobjectiveofthisstudywastoinvestigatetheb iologicalcharacteristicsandthetherapeuticeffectinpa tientswithacuteerythroleukemia.morphology,immunophe notypeandcytogeneticswereretrospectivelyanalyzedin2 9patientswithAmL m6andwerecomparedwith30AmL m2patients.Theresultsshowedthattherewereimmaturecel lsanderythroblast,andpunctureofbonemarrowrevealedmy elodysplasticfeaturesinvolvingmultiplehemopoieticli neagesinbonemarrowof19patients.Flowcytometryindicat edthattheexpressionfrequencyofGly Ainm6significantlyincreased%andhigherthanthatinm1,m 2,m3,m4andm5.TheexpressionfrequenciesofHLA DR,cD34,cD38inm6werehigh,andthefrequenciesofmyeloid immunophenotypescD13,mPo,cD33,cD15,cD117werecommona swellinm6.LymphocyticimmunophenotypescD3,cD4,cD19we redetectedinpartofpatientswithm6,andtheexpressionfr
急性髓细胞白血病分型精编W O R D版 IBM system office room 【A0816H-A0912AAAHH-GX8Q8-GNTHHJ8】
3、分类及诊断标准 ⑴、M1 急性髓细胞白血病未成熟型 1.血象:贫血显着,外周血可见幼红细胞,白细胞总数升高。血片中以原始粒细胞为主,少数患者可无或极少幼稚粒细胞出现。血小板中度到重度减少。 2.骨髓象:骨髓增生极度活跃或明显活跃,少数病例可增生活跃甚至减低。骨髓中原始粒细胞大于90%(NEC),白血病细胞内可见Auer小体,幼红细胞及巨核细胞明显减少,淋巴细胞也减少。 3.细胞化学染色:POX染色至少有3%原粒细胞POX阳性。 ⑵、M2 急性髓细胞白血病部分成熟型 1.血象:贫血显着,白细胞中度升高和M1相似,以原始粒细胞及早幼粒细胞为主。血小板中度到重度减少。 2.骨髓象:骨髓增生极度活跃或明显活跃,骨髓中原始粒细胞占30%~89%(非红系),早幼粒、中幼粒和成熟粒细胞大于10%,白血病细胞内可见Auer小体,幼红细胞及巨核细胞明显减少,此型白血病细胞的特征是形态变异及核质发育不平衡。 3.细胞化学染色 (1)P0X与SB染色: 均呈阳性反应。 (2)PAS染色:原粒呈阴性反应,早幼粒细胞为弱阳性反应。 (3)中性粒细胞碱性磷酸酶(NAP):成熟中性粒细胞的NAP活性明显降低,甚至消失。 (4)特异性和非特异性酯酶染色:氯醋酸AS-D萘酚酯酶染色呈阳性反应。醋酸AS-D萘酚酯酶染色(AS-D-NAE)可呈阳性反应,但强度较弱,且不被氟化钠抑制。 (5)Phi(ф)小体染色:原始和幼稚粒细胞内出现Phi(ф)小体。
3、分类及诊断标准 ⑴、M1 急性髓细胞白血病未成熟型 1.血象:贫血显著,外周血可见幼红细胞,白细胞总数升高。血片中以原始粒细胞为主,少数患者可无或极少幼稚粒细胞出现。血小板中度到重度减少。 2.骨髓象:骨髓增生极度活跃或明显活跃,少数病例可增生活跃甚至减低。骨髓中原始粒细胞大于90%(NEC),白血病细胞内可见Auer小体,幼红细胞及巨核细胞明显减少,淋巴细胞也减少。 3.细胞化学染色:POX染色至少有3%原粒细胞POX阳性。 ⑵、M2 急性髓细胞白血病部分成熟型 1.血象:贫血显著,白细胞中度升高和M1相似,以原始粒细胞及早幼粒细胞为主。血小板中度到重度减少。 2.骨髓象:骨髓增生极度活跃或明显活跃,骨髓中原始粒细胞占30%~89%(非红系),早幼粒、中幼粒和成熟粒细胞大于10%,白血病细胞内可见Auer小体,幼红细胞及巨核细胞明显减少,此型白血病细胞的特征是形态变异及核质发育不平衡。 3.细胞化学染色 (1)P0X与SB染色: 均呈阳性反应。 (2)PAS染色:原粒呈阴性反应,早幼粒细胞为弱阳性反应。 (3)中性粒细胞碱性磷酸酶(NAP):成熟中性粒细胞的NAP活性明显降低,甚至消失。 (4)特异性和非特异性酯酶染色:氯醋酸AS-D萘酚酯酶染色呈阳性反应。醋酸AS-D萘酚酯酶染色(AS-D-NAE)可呈阳性反应,但强度较弱,且不被氟化钠抑制。 (5)Phi(ф)小体染色:原始和幼稚粒细胞内出现Phi(ф)小体。 (6)染色体及分子生物学检验:特异性染色体重排t(6;9)约见于1%的AML,主要为本型。 4.免疫学检验:表达髓系抗原,可有原始细胞和干细胞相关抗原,CD34、HLA- DR、CD13、CD33和CD57阳性。 5.染色体和分子生物学检验:t(8;21)(q22;q22)易位是M2b的一种常见非随机染色体重排,其检出率高达90%。AML1基因重排可作为本病基因诊断的标志。 ⑶、M3急性早幼粒细胞白血病
一、急性非淋巴细胞白血病(ANLL) 1、微小分化急性髓系白血病(M0型)骨髓有核细胞增生程度较轻,原始细胞大于30%. 2、急性原始粒细胞白血病未分化型(M1)骨髓增生极度活跃或明显活跃,少数病例可增生减低,骨髓中I型加II型原始粒细胞大于90%(NEC). 3、急性原始粒细胞白血病部分分化型(M2)骨髓增生极度活跃或明显活跃,骨髓原粒I型II型大于30%-90%,单核细胞小于20%,早幼以下各阶段大于10%,约50%病例的白血病细胞内可见Auer小体。 分两个亚型: M2a:骨髓中原粒I型+II型>30%-90%,单核细胞<20%,早幼以下各阶段>1%。 M2b:骨髓中粒系统明显增生,异常的原始及早幼粒细胞增多,以异常的中性中幼粒细胞增多为主,常>30%,这类中幼粒细胞有核仁1-2个,核浆发育不平衡。 4.急性早幼粒细胞白血病(M3) 骨髓中以颗粒增多的或异常的早幼粒细胞增生为主,>30%,胞体呈椭圆形,核可偏向一边,大小不一,另一端为大小不等的异常颗粒,胞浆可见束状Auer小体,也可逸出胞体之外。 5.急性粒-单核细胞型白血病(M4) 骨髓增生极度活跃或明显活跃,粒、单核两系同时增生,红系、巨核系受抑制。根据原始粒和单核细胞的比例、形态不同以及嗜酸细胞的数量,分为下例四个亚型: M4a:以原始及早幼粒细胞增生为主。幼单核细胞>20%。 M4b:以原、幼单核细胞增生为主。原粒和早幼粒<20%。 M4c:原始细胞具有粒细胞系和单核细胞系共同的形态特征者>30%。 4EO:除上述特征外,骨髓中嗜酸细胞>5%一30%,外周血嗜酸细胞不一定增高。 6.急性单核细胞白血病(M5) 骨髓增生极度或明显活跃,原单幼单细胞大于30%,白血病细胞形态特点:体积小,不规则,质多有伪胞质,有空泡和被吞噬的细胞。 7.急性红白血病(M 6) 骨髓增生极度活跃或明显活跃,红系增生为主,原红、早幼红多见,常有中幼红细胞阶段缺如的红血病裂孔现象,且有形态学异常。后期发展为急性髓性细胞白血病,白细胞系统明显增生,原始细胞占优势,大于30%(ANC)也可见Auer小体,巨核细胞显著减少。 8.急性巨核细胞白血病(M7型) 骨髓增生明显活跃或增生活跃,粒系及红系细胞增生均减低,巨核细胞系异定担生,全片巨核细胞可多达1000以上,以原始及幼稚巨核细胞为主,原巨细胞可大于30%,可见巨形原始巨及小巨核细胞,小巨核细胞体积小,多数直径为10弘m,少数达20弘m,胞体圆形或椭圆形,边缘不整齐,呈云雾状或毛刺状,胞质蓝色不透明,可有伪足样突起偶见
---------------------------------------------------------------最新资料推荐------------------------------------------------------ 白血病的分类及分型 白血病的分类及分型白血病分类和分型保定第七医院肿瘤科穆铁军时间: 年月日时分地点: 肿瘤科医办室参加人员: 白血病是造血系统的一种恶性疾病。 其特征为一种或几种血细胞成分的自发性、进行性异常增殖,具有质和量改变的异常白细胞(白血病细胞)在骨髓和其他器官的广泛浸润,导致正常血细胞进行性减少,临床以贫血、出血、发热、白血病细胞浸润为主要表现。 白血病的治疗是根据不同类型选择不同治疗方案,故今日讲解白血病的分类分型。 分类一、按自然病程及细胞的成熟度分类(一)急性白血病起病急、病情重、自然病程一般在六个月以内。 骨髓及外周血中主要为异常的原始细胞和早期幼稚细胞。 (二)慢性白血病起病缓、发展慢,病程一般一年以上,骨髓和外周血以较成熟的细胞占多数。 二、按细胞类型分类分为淋巴细胞型、粒细胞型、单核细胞型及一些少见类型,如红白血病、巨核细胞型、浆细胞型、嗜酸细胞型、嗜硷细胞型白血病等。 三、按外周白细胞的多少分类(一)白细胞增多性外 1 / 3
周血中白细胞明显增多,并有较多幼稚细胞出现。 (二)白细胞不增多性外周血中白细胞不增多或甚至低于正常。 血片中没有或较难找到幼稚细胞。 分型一、急性白血病分型急性白血病分为急性淋巴细胞性白血病(ALL)和急性非淋巴细胞性白血病(ANLL)两大类,结果如下: ①ANLL 分为 8 个亚型: 急性髓性白血病微分化型(M0)、粒细胞白血病未分化型(M1)、粒细胞白血病部分分化型(M2)、早幼粒细胞型(M3)、粒-单核细胞型(M4)、单核细胞型(M5)、红白血病(M6)、巨核细胞型(M7); ②ALL 分为三个亚型: FAB 分型: L1、L2 和 L3 型。 近年来又根据细胞的免疫学特点,ALL 根据免疫表型不同可分为 B-细胞和 T-细胞两大类。 2019WHOALL)分为三种亚型: (1)前体 B 细胞急性淋巴细胞白血病(细胞遗传学亚型): t(9;22)(q34;ql1),BCR/ABL;t(4;llq23),(MLL 重排);t(1;19)(q23;p13);(E2A/PBX1);t(12;21)(p12;q22),(ETV/CBF)。 (2)前体 T 细胞急性淋巴细胞白血病(TALL)。 (3)Burkitt 细胞白血病。
白血病有哪几种分类 白血病的分型: 冒烟性白血病 如果将急性白血病想象为熊熊燃烧着的大火,那将不难理解冒烟性白血病是--种具有引起大火燃烧潜在危险的一种隐袭性白血病疾病状态。本病突出的特点为有一段时期病情发展缓慢,历时数月甚至数年,血象亦示贫血、白细胞及血小板减少,骨髓象中原始细胞仅5%-30%。以后,随着病情演进,临床症状也趋向严重。目前已将此类白血病归于骨髓增生异常综合征中的难治性贫血伴原始粒细胞过多型(MDS-RAEB)及难治性贫血伴原始粒细胞过多的转化型(MDS-RAEB-t)。 低增生性白血病 急性白血病呈现有核细胞减少的骨髓象时,称为低增生性白血病。其主要特点有:多见于老年人;病情进展缓慢;白血病细胞浸润不明显,肝、脾一般不肿大;外周血三系细胞减少,未见或仅见少量原始细胞;骨髓象呈增生减低,原始细胞占30%以上。对此类白血病的治疗仍以联合化疗为主,但预后不佳。 先天性白血病 凡是在出生后至第四周内诊断的白血病称为先天性白血病。患者出生时皮肤表现最为常见,约50%的病例除紫癜外,常有0.2-0.3cm 的白血病结节。肝脾肿大外,呼吸困难较为多见,细胞类型以非淋巴细胞型多于淋巴细胞型。多数患儿在诊断后数天至数月内死于呼吸衰
竭。 慢性白血病 慢性白血病是一种白血病细胞相对成熟的恶性血液病,自然病程较急性白血病长。根据其白血病细胞的形态类型,大致上分为慢性粒细胞性白血病与慢性淋巴细胞白血病两类。后者尚包括某些少见类型白血病,如多毛细胞白血病、幼淋巴细胞白血病、成人T细胞白血病等。 性粒细胞白血病 慢性粒细胞白血病(慢粒)属骨髓增生性疾患,是一种由多能干细胞病变所致、以粒细胞系统无限制增生为特征的白血病。可见于任何年龄,但发病高峰在40岁左右。90%本病患者可检测到Ph1染色体,其余10%患者通过分子生物学方法也可查到相应基因结构的异常。本病起病隐袭,早期症状轻,有低热、盗汗、消瘦等。脾肿大明显为本病特征。外周血白细胞增高,多为中幼粒细胞阶段以下之粒细胞;血小板早期不减少甚或增多。骨髓增生极度活跃,中幼粒及晚幼粒细胞比例增高,巨核细胞多见,可有不同程度之骨髓纤维化。慢性粒细胞白血病的自然病程可分三期: (1)慢性期症状较轻,约为3-4年; (2)加速期出现较多症状及血液学改变,患者可因感染或出血而死亡; (3)急变期症状及血液学改变均似急性白血病。 慢性淋巴细胞白血病