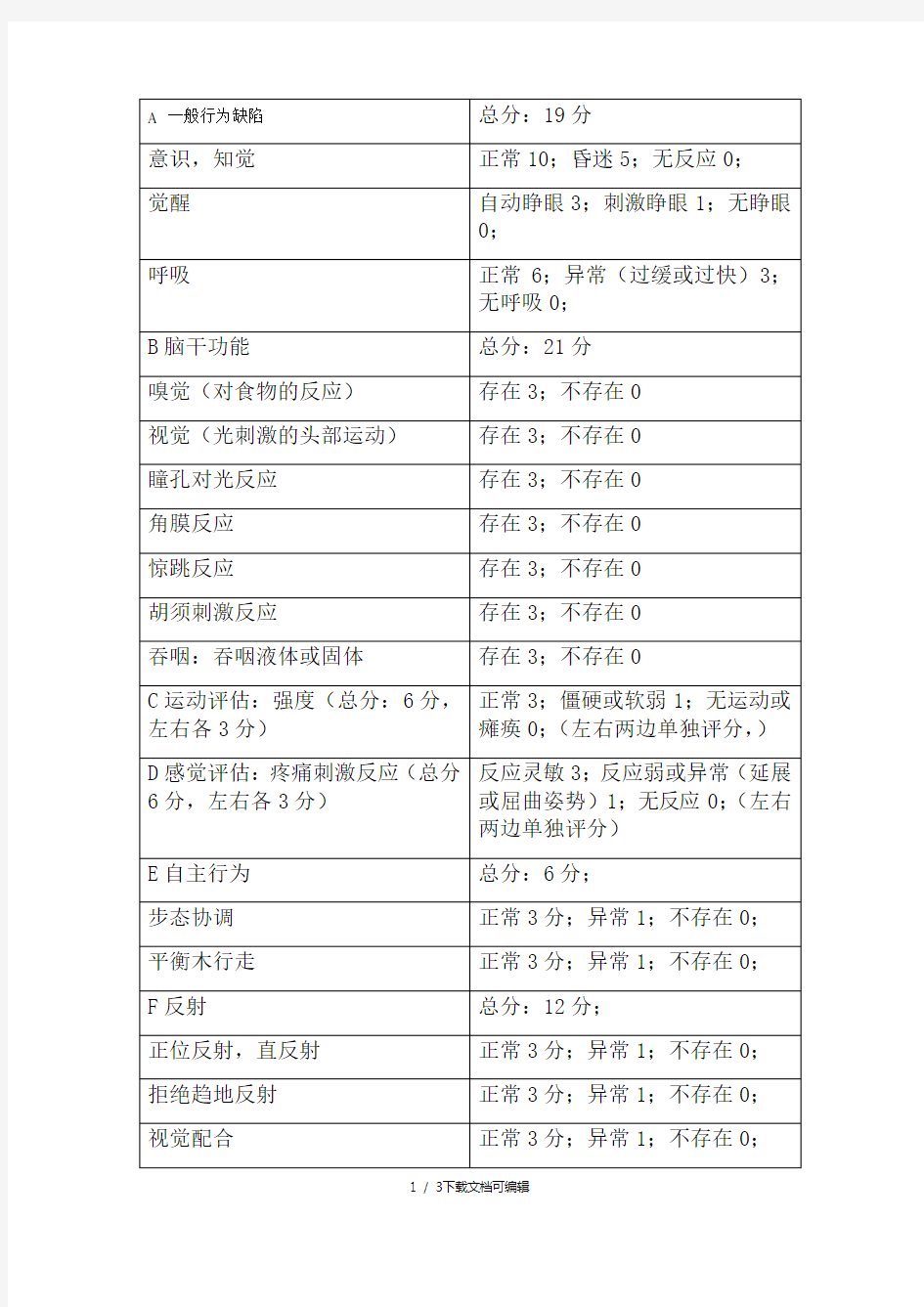

1、平衡木试验:在一离地面0.5m,宽2cm长1m的木棍上行走。走完1m者为正常;未
能走完1m,并停留在木棍上或者跌落者为异常;放在木棍上立即跌落者为不存在;
2、正位反射:即反正反射,强迫鼠背接触地面,大鼠能自己翻身。
3、转向试验:在一长0.5m的胡同里行走,走到离尽头15cm时自动转向。
4、视觉配合:鼠尾被吊起,大鼠能够通过视觉调整并适应自身的位置。
5、拒绝趋地反射:背靠一倾斜45度斜面的大鼠能纠正过来并向上移动。
(学习的目的是增长知识,提高能力,相信一分耕耘一分收获,努力就一定可以获得应有的回报)
神经系统检查方法文件管理序列号:[K8UY-K9IO69-O6M243-OL889-F88688]
教案(课时计划) 第八节神经功能评估
神经功能评估主要包括脑神经、运动功能、感觉功能、神经反射以及自主神经功能评估。评估时注意不能忽视意识状态和精神状态的评估。 一、脑神经 二、感觉功能 感觉包括浅感觉、深感觉和复合感觉。 (一)浅感觉 浅感觉感受器位于皮肤和黏膜。包括痛觉、触觉、温度觉。 1.痛觉用大头针轻刺评估对象皮肤,来判断痛觉是否异常。 2.触觉用棉絮或软纸片轻触评估对象皮肤或黏膜,判断触觉是否异常。 3.温度觉用盛有热水(40 ~50℃)与冷水(5~10℃)的试管,分别触及评估对象皮肤,来判断温度觉是否异常。 (二)深感觉 深感觉是来自肌肉、肌腱和关节等深部组织的感觉。 1.位置觉嘱评估对象闭目,评估者将其肢体放于某一位置,嘱病人说出所放位置,或用另一肢体模仿。 2.运动觉嘱评估对象闭目,评估者轻夹病人的手指或脚趾向上、下作伸屈动作,让其说出手指或脚趾活动方向。 3.震动觉将C128震动音叉柄端,放于评估对象肢体的骨隆起处(如内踝或外踝及桡骨茎突等),询问病人有无震动感觉,并注意感受时间,同时作好两侧对比。
(三)复合感觉 复合感觉又称皮层感觉,是经过大脑皮层的分析和综合来完成的感觉。评估时必须嘱评估对象闭目。常用方法有: 1.体表图形觉用钝物在评估对象皮肤上画出简单的图形(如圆形、方形及三角形),让其辨别并回答,左、右对称部位对比。 2.实体觉将熟悉的某种物品(如硬币、纽扣、钥匙等),置于评估对象的手中,让其辨别回答物品的大小、形状、名称及质地等。 3.两点辨别觉用分开的双脚规同时放置于评估对象皮肤上,如评估对象有两点感觉,再将双脚规距离缩小,直至其感觉到一点为止。身体各部位对两点辨别感觉灵敏度不同,以鼻尖、舌尖、手指最敏感,四肢近端和躯干最差。 4.皮肤定位觉评估者用手指轻触评估对象皮肤某处,让其指出被触部位,皮肤定位觉障碍见于皮质病变。 三、运动功能 运动包括随意运动和不随意运动,随意运动受大脑皮层运动区支配,由锥体束司理,不随意运动由锥体外系和小脑司理。 (一)肌力 l.肌力肌力是评估对象主动运动时肌肉的收缩力。嘱评估对象做肢体运动,观察肢体肌肉的收缩力量、运动幅度及速度,也可从相反的方向测试评估对象对阻力的克服力量。注意两侧肢体的对比,两侧力量显着差异时有重要意义。肌力的记录采用0~5级分级法。 0级:完全瘫痪。
中枢神经系统影像学检查方法 ●X线检查 ?平片:评估颅骨的骨质改变,不能直接显示脊髓 ?造影检查 1.脊髓造影 ·将造影剂引入脊蛛网膜下腔中,通过改变患者体位,在透视下观察其在椎管内流动情况和形态,诊断椎管内病变的一种检查方法。 ·显示椎管内有无肿瘤、梗阻以及梗阻的部位和梗阻的程度。 ·有创,已被MRM代替 2.脑血管造影 ·将造影剂引入脑血管中,使脑血管显影的方法。 ·脑血管造影主要用于诊断脑动脉瘤、血管发育异常和血管闭塞等症并了解脑瘤的供血动脉。 ·常用DSA技术。 ●CT扫描:诊断价值较高,应用普遍 ?平扫:显示含有钙化、骨化的病变有优势 ?平扫+增强扫描 ?CTA:诊断效果类似DSA ●MR检查 ·MRI是利用原子核在磁场内共振所产生的信号经重建成像的一种成像技术。 ·MRI优点: ①软组织分辨率高②由于骨结构没有信号,故没有骨组织的干扰③无射线 ④任意平面成像⑤多种参数、序列成像 ?平扫:T1上解剖结构较好,T2发现病变敏感 显示肿瘤、出血、梗塞、感染、畸形。 ?增强:显示平扫不能显示的等信号病变; 进一步明确病变性质; 准确显示病变大小、形态、数目; 分辨肿瘤与水肿; 显示病变的部位及解剖关系。 ?MRA:显示血管性病变如动脉瘤、A-V-M等。 其他: 弥散加权成像DWI:对早期脑梗死敏感性极高 磁敏感成像SWI:对于小静脉、小出血灶显示有较大优势 血氧饱和度水平依赖成像BOLD(fMRI):显示功能情况 灌注成像 磁共振波谱分析MRS
正常影像学表现 中枢神经系统-正常CT表现 脑的解剖 大脑:间脑、颞叶、额叶、顶叶、枕叶 小脑:半球、蚓部、扁桃体 脑干:中脑、桥脑、延髓 脑室:侧脑室、三脑室、中脑导水管、四脑室 CT扫描 ?平扫:头部CT主要用横断面,有时加用冠状面。横断面CT多以眦耳线(眼外眦与外 耳道中心联线)为基线,依次向上扫描8~10个层面。 CT表现: 1、脑白质:密度稍低于灰质,CT值20-30Hu。 2、脑灰质:密度稍高于白质,CT值30-40Hu。 3、脑室脑池(含脑脊液):呈低密度,CT值0-10Hu。 4、颅骨:呈高密度,CT值>250Hu。 5、生理钙化:点片状致密影。CT值>60Hu。 ?造影增强CT及CTA:经静脉注入含碘水溶性造影剂再行扫描。 剂量:成人50~100ml;小儿~kg。 中枢神经系统——正常MR表现 MR形态:矢状位、冠状位、横断位可清楚显示脑部与脊髓的形态结构,如灰白质、脑室、脑裂、脑干、脑血管、脑垂体等。其效果可与大体标本媲美。 中枢神经系统--基本病变影像学表现 颅内疾病的平扫基本CT征象 1、常规CT通过密度的变化反应信息 1)低密度病变: ?脑水肿灶 ?脑梗死 ?脑软化 ?囊肿 ?慢性血肿 2)等密度病变: ?部分脑肿瘤 ?脑梗塞的等密度期 ?颅内血肿的等密度期 3)高密度病变: ?颅内血肿,钙化 ?炎性肉芽肿,部分肿瘤 4)混杂密度病变:脑肿瘤(恶性胶质瘤畸胎瘤),出血性脑梗塞,部分炎性病变 2.占位表现: 常见于肿瘤、出血等病变 中线结构移位;脑室及脑池移位、变形 颅内疾病的CT增强扫描的意义 1、病灶是否强化主要与病灶的血脑屏障是否完善或存在有关,同时还与病变局部的供血、
神经系统查体详解 神经系统检查(一)一般检查 一般检查主要是检查病人的意识状态。通过与病人交谈并检查病人对外界刺激的反应而进行评价。意识状态可分为以下几类: 1.清醒状态(clear-headed state) 被检查者对自身及周围环境的认识能力良好,应包括正确的时间定向、地点定向和人物定向。当问诊者问及姓名、年龄、地点、时刻等问题时,被检查者能做出正确回答。 2.嗜睡状态(somnolence state) 意识清晰度降低为主的意识障碍的一种形式。指病人意识清醒程度降低较轻微,呼叫或推动病人肢体,病人可立即清醒,并能进行一些简短而正确的交谈或做一些简单的动作,但刺激一消失又入睡。此时,病人吞咽、瞳孔、角膜等反射均存在。 3.意识模糊(confusion) 指病人意识障碍的程度较嗜睡深,对外界刺激不能清晰地认识;空间和时间定向力障碍;理解力、判断力迟钝,或发生错误;记忆模糊、近记忆力更差;对现实环境的印象模糊不清、常有思维不连贯,思维活动迟钝等。一般来说,病人有时间和地点定向障碍时,即称为意识模糊。 4.昏睡状态(stupor state) 意识清晰度降低较意识模糊状态为深。呼喊或推动肢体不能引起反应。用手指压迫病人眶上缘内侧时,病人面部肌肉(或针刺病人手足)可引起防御反射。此时,深反射亢进、震颤及不自主运动,角膜、睫毛等反射减弱,但对光反射仍存在。 5.浅昏迷(superficial coma) 指病人随意运动丧失,呼之不应,对一般刺激全无反应,对强疼痛刺激如压眶、压甲根等有反应,浅反射消失,腱反射、舌咽反射、角膜反射、瞳孔对光反射存在,呼吸、脉搏无明显变化。见于重症脑血管病、脑炎、脑脓肿、脑肿瘤、中毒、休克早期、肝性脑病等。 6.深昏迷(deep coma) 指病人对各种刺激均无反应,完全处于不动的姿势,角膜反射和瞳孔对光反射均消失,大小便失禁,呼吸不规则,血压下降,此时可有去大脑强直现象。后期病人肌肉松弛,眼球固定,瞳孔散大,濒临死亡。见于肝性脑病,肺性脑病,脑血管病,脑肿瘤,脑外伤,严重中毒,休克晚期等。 去脑强直
神经系统12对颅神经的检查方法一,12对颅神经有哪些? 一嗅二视三动眼,四滑五叉六外展,七面八听九舌咽, 十迷又副舍下全 感觉纤维一二八,运动眼球三四六,耸肩伸舌十一二, 五七九十是混合。 二,颅神经的查体 1.嗅神经(olfactory nerve)-----特殊内脏感觉神经,(嗅中枢:颞叶钩回、海马回前部、杏仁核) 检查方法: 询问有无嗅幻觉等主观嗅觉障碍——令患者闭目——先后堵塞一侧鼻孔——用带有花香或其他香味(非挥发性,非刺激性气味)的物质置于患者受检鼻孔,令区分有无气味。 2.视神经(optic nerve)------特殊躯体感觉神经,(纹状区:即枕叶视皮质中枢:距状裂两侧的楔回和舌回) 检查方法: 视力: 远视力:就是大家平常近视眼的时候去配眼镜检查的那个表啦~~~如果最大的一行都看不清,就逐渐移近,辨认指数或眼前手动,记录距离表示视力;如不能辨认眼前手动,可在暗室中用手电筒照眼,记录有无光感,光感都没有了,那就失明啦~~~ 近视力:常用标准视力表,距离被检者30cm,照明充分,分别查左眼和右眼,自上而下逐行认读视标,直到不能分辨的一行为止,前一行标明的视力即代表实际视力。 视野: 周边视野:①手动法粗略测试:患者与检查者距离60cm相
对而坐,测试左眼时,患者遮住右眼,保持直视,用视标(比如:手指啦,笔啦~可辨识的东西都可以)在两人中间等距离处,分别从患者的颞上、颞下、鼻上、鼻下,从外向内,缓慢移动,患者看到后告知检查者。②用周边视野计精确测定。 中心视野:举个例子吧~嘱患者遮住一只眼睛,询问能否看到 检查者的脸,如果只看到一只眼睛或者没看到嘴巴,可能存在中心 视野缺损。必要时还是要用精确的视野计。 眼底:患者背光而坐,眼球正视前方,检查右眼时,医师站在患者 右侧,右手持眼底镜用右眼观察眼底,从离开患者50cm处开始寻找并逐渐窥入瞳孔,观察时眼底镜要紧贴患者面部,一般不需散瞳。应记录视乳头的形状大小,色泽,边缘,以及视网膜和血管情况。(该检查一般由专科医师来做哦,非专业人士请勿模仿)。 3.动眼神经(oculomotor nerve)、滑车神经(trochlear nerve )、展神经(abducent nerve)---共同支配眼球运动。一般躯体运动神经 动眼神经——支配上睑提肌、上直肌、内直肌、下斜肌、下直肌) 滑车神经——上斜肌 展神经——外直肌 外观:睑裂是否对称、上睑下垂?瞳孔大小?位置?形状?对称?眼球突出?内陷?斜视?眼震? 眼球运动:固定患者头部,嘱两眼注视检查者手指,并随之各方向 转动,并检查辐辏动作,观察运动受限?复视?眼球震颤? 瞳孔:对光反射:直接:嘱患者注视远处,用手电筒分别从侧面照射 瞳孔,观察收缩反应灵敏?对称?间接:检查右眼时,用不透明物体 (手)放中间,遮住来自左侧的光,用手电筒照射左侧瞳孔,观察右 眼瞳孔收缩反应。 调节反射(辐辏反射):嘱患者注视前方约1m处视标,再突 然移至面前约20cm处,观察是否出现两眼会聚、瞳孔缩小。 4.三叉神经(trigeminal nerve)-----混合型神经I(双侧皮质脑干束,中央后回感觉中枢下1/3区) 第一支:眼神经——眶上裂 第二支:上颌神经——圆孔
神经系统检查 进行神经系统检查所需的物品应包括:视力表,眼底镜,手电,扣诊锤,针,音叉,压舌板,棉棍,芳香剂如薄荷, 及笔,纸,报纸等(为测阅读)。 一.一般检查: (一)意识状态 即病人神志是否清醒,包括以下几种不同层次的意识障碍: 1.嗜睡 为最轻的意识障碍,病人能被唤醒,能配合简
单的查体及回答问题,但停止刺激后又入睡。2.昏睡 病人经较重的刺激才能被唤醒,对提问只能含糊而简单地回答,不能配合查体,停止刺激后则很快入睡。 3.昏迷 病人已不能被唤醒,又分为浅昏迷和深昏迷两种不同程度。 (1)浅昏迷病人尚可保留部分对外界刺激的反应,如压眶等强烈疼痛刺激时可有躲避或表情反应,生理及病理. 反射可存在。 (2)深昏迷病人对各种刺激的反应消失,各种反射亦消失。
(二)精神状态 1.定向力: 检查病人对时间,地点,人物的定向是否准确。2.记忆力: (1)远记忆力(病人能否记忆其生日,结婚日,以及初次工作的时间等) (2)近期记忆力:让病人叙述目前的病情,住院过程,近两天情况,或读一简单句子让病人复述。2.计算力: 让病人计算100-7,然后再减7,连续减下去。4.情感: 观察病人有无欣快,淡漠,焦虑,忧郁,以及幻觉,妄想等表现及感情反应的能力。 5.判断力及理解力: 列举一些常识性的问题,考察病人能否理解,
让病人判断是否正确。 (三)语言,即失语的检查 失语是由于脑损害引起的语言能力丧失或受损。病人 无听觉,视觉,或口咽部运动的损害,仅是对语言的表达和理解能力受损或丧失。失语的检查一般有以下几方面:自发谈话,口语理解,复述,命名,阅读,书写等。 进行失语检查要求病人意识清楚,定向力和判断力无障碍,以免影响结果。对于构音,视力,听力,肢体活动等方面的障碍,也要加以注意。 1.自发语言: 让病人对病史进行陈述,注意语量的多少,是否流利,语调和发音有否障碍,语法结构,短语的
神经系统检查考核标准(100分) 姓名班级得分 体检内容分值得分 肌力 嘱被检者作肢体伸屈动作,检查者从相反方向给予阻力,测试患者对阻力的克 服力量,注意两侧比较,包括上肢、下肢(2分)。 口述肌力分级:0级:完全瘫痪,测不到肌肉收缩。1级:仅测到肌肉收缩,但 不能产生动作。2级:肢体在床面上能水平移动,但不能抵抗自身重力,即不能抬离 床面。3级:肢体能抬离床面,但不能抗阻力。4级:能作抗阻力动作,但不完全。 5级:正常肌力(10分)。 12 肌张力 检查时嘱被检者肌肉放松,检查者根据触摸肌肉的硬度以及伸屈其肢体时感知 肌肉对被动伸屈的阻力作判断(3分)。 口述:肌张力增高:触摸肌肉,坚实感,伸屈肢体时阻力增加。肌张力降低: 肌肉松软,伸屈其肢体时阻力低,关节运动范围扩大(3分)。 6 共济运动 1、指鼻试验:嘱被检者先以示指接触距其前方0.5m检查者的示指,再以示指触 自己的鼻尖,由慢到快,先睁眼、后闭眼,重复进行(3分)。 2.跟-膝-胫试验:嘱患者仰卧,上抬一侧下肢,将足跟置于另一下肢膝盖下端, 再沿胫骨前缘向下移动,先睁眼、后闭眼重复进行(3分)。 3、快速轮替动作:嘱患者伸直手掌并以前臂作快速旋前旋后动作,或一手用手 掌、手背连续交替拍打对侧手掌,共济失调者动作缓慢、不协调(3分)。 4、闭目难立征:嘱患者足跟并拢站立,双手向前平伸,若出现身体摇晃或倾斜 则为阳性。先闭目,后睁眼(3分)。 12 感觉功能 痛觉:嘱被检者闭目,用别针的针尖均匀地轻刺患者皮肤。注意两侧对称比较 (2分)。 触觉:嘱被检者闭目,用棉签轻触患者的皮肤或黏膜(2分)。 口述温度觉:嘱被检者闭目,热水或冷水的玻璃试管交替接触检查者皮肤,嘱 被检者辨别冷、热感(2分)。 运动觉:嘱被检者闭目,检查者轻轻夹住患者的手指或足趾两侧,上或下移动, 被检者根据感觉说出“向上”或“向下”。(2分) 位置觉:嘱被检者闭目,检查者将患者的肢体摆成某一姿势,请患者描述该姿 势或用对侧肢体模仿。(2分) 口述震动觉:嘱被检者闭目,用震动着的音叉(128Hz)柄置于骨突起处(如内、 外踝,手指、桡尺骨茎突、胫骨、膝盖等),询问有无震动感觉,判断两侧有无差别。 (2分) 皮肤定位觉:嘱被检者闭目,检查者以手指或棉签轻触患者皮肤某处,让患者 指出被触部位(2分)。 口述两点辨别觉:嘱被检者闭目,以钝脚分规轻轻刺激皮肤上的两点,检测患 者辨别两点的能力,再逐渐缩小双脚间距,直到患者感觉为一点时,测其实际间距, 两侧比较。(2分) 实体觉:嘱被检者闭目,被检者用单手触摸熟悉的物体,并说出物体的名称。 先测功能差的一侧,再测另一手。(2分) 口述体表图形觉:嘱被检者闭目,在患者的皮肤上画图形(方、圆、三角形等) 或写简单的字(一、二、十等),观察其能否识别,须双侧对照。(2分) 20
浅论不同神经功能评分标准在小鼠 EAE模型评价中的比较 【摘要】目的:比较不同的神经功能损伤评分标准对小鼠实验性自身免疫 性脑脊髓炎运动功能障碍评估的效能。方法:应用MOG35-55多肽加完全福氏佐剂乳化后 免疫20只C57BL/6小鼠,复制EAE小鼠模型,并使用3种不同的评分标准观察和评估实验动物的发病情况,对实验小鼠在发病初期、高峰期的神经功能障碍进行定量的功能损伤评价。结果:3种评分标准比较,在发 病初期,15分法和7分法评估神经损伤症状的敏感性相当,比5分法高;高峰期,以症状评分与病理评分的相关性程度来比较3种评分法的效度,15分法效度最高,7分法次之。结论:Weaver’s 15分法评价EAE模型神经功能损伤症状,具有明显的优势,推荐作为今后EAE研究的首选评分法。 【关键词】实验性自身免疫性脑脊髓炎动物模型评分标准 Abstract: Objective: To compare
several methods of clinical assessment standards in mice model of EAE. Methods: The mice models of experimental autoimmune encephalomyelitis (EAE) were established,and the neural symptoms and pathological changes were observed. Three clinical assessment methods,including 5-point,7-point and 15-point,were used to assess neurological function. Results: On the early onset,7-point,the 15-point disease score scales were more sensitivity than 5-point score scale to the incidence of disease. And the 15-point disease score scale was strongly correlated with pathological changes on EAE model and had good validity. Conclusion: The 15-point disease score scale has a obvious dominance for the assessment of the sympton of the neurological function. Therefore,the 15-point disease score scale is recommended as the first method
体格检查评分标准—神经系统检查 序号:姓名:成绩: 体检内容分值得分 意识语言检查意识状态:判断是否清醒,如有意识障碍,程度如何。智能是否正常。 检查语言功能:有无失语,运动性/感觉性失语,是否存在构音障碍。 8 瞳孔检查双侧瞳孔大小。检查直接、间接对光反射。4 眼球运动示指按水平向外->外上->外下->水平向内->内上->内下,共6个方向进行, 检查每个方向时均从中位开始。 4 面部表情检查皱眉、抬额、伸舌运动、鼓腮、示齿动作。4 肌力 嘱被检者作肢体伸屈动作,检查者从相反方向给予阻力,测试患者对阻力 的克服力量,注意两侧比较,包括上肢、下肢。 口述肌力分级:0级:完全瘫痪,测不到肌肉收缩。1级:仅测到肌肉收缩, 但不能产生动作。2级:肢体在床面上能水平移动,但不能抵抗自身重力, 即不能抬离床面。3级:肢体能抬离床面,但不能抗阻力。4级:能作抗阻 力动作,但不完全。5级:正常肌力。 5 肌张力检查时嘱被检者肌肉放松,检查者根据触摸肌肉的硬度以及伸屈其肢体时感 知肌肉对被动伸屈的阻力作判断。 口述:肌张力增高:触摸肌肉,坚实感,伸屈肢体时阻力增加。肌张力降低: 肌肉松软,伸屈其肢体时阻力低,关节运动范围扩大。 5 共济运动1、指鼻试验:嘱被检者先以示指接触距其前方0.5m检查者的示指,再以示 指触自己的鼻尖,由慢到快,先睁眼、后闭眼,重复进行。 2、跟-膝-胫试验:嘱患者仰卧,上抬一侧下肢,将足跟置于另一下肢膝盖下 端,再沿胫骨前缘向下移动,先睁眼、后闭眼重复进行。 3、快速轮替动作:嘱患者伸直手掌并以前臂作快速旋前旋后动作,或一手 用手掌、手背连续交替拍打对侧手掌,共济失调者动作缓慢、不协调。 4、闭目难立征:嘱患者足跟并拢站立,双手向前平伸,若出现身体摇晃或 倾斜则为阳性。先闭目,后睁眼。 5 感觉功能痛觉:嘱被检者闭目,用别针的针尖均匀地轻刺患者皮肤。注意两侧对称比 较。 触觉:嘱被检者闭目,用棉签轻触患者的皮肤或黏膜。 运动觉:嘱被检者闭目,检查者轻轻夹住患者的手指或足趾两侧,上或下移 动,被检者根据感觉说出“向上”或“向下”。 5 浅反射角膜反射:嘱被检者睁眼向内侧注视,以捻成细束的棉絮从患者视野外接近 并轻触外侧角膜,避免触及睫毛,正常反应为被刺激侧迅速闭眼和对侧也出 现眼睑闭合反应,前者称为直接角膜反射,而后者称为间接角膜反射。 腹壁反射:检查时,患者仰卧,下肢稍屈曲,使腹壁松弛,然后用钝头竹签 分别沿肋缘下、脐平及腹股沟上的方向,由外向内轻划两侧腹壁皮肤。 10 深反射肱二头肌反射:被检者前臂屈曲,检查者以左拇指置于患者肘部肱二头肌腱 上,然后右手持叩诊锤叩击左拇指,可使肱二头肌收缩,前臂快速屈曲。 肱三头肌反射:被检者外展前臂,半屈肘关节,检查者用左手托住其前臂, 20
教案(课时计划)
第八节神经功能评估 神经功能评估主要包括脑神经、运动功能、感觉功能、神经反射以及自主神经功能评估。评估时注意不能忽视意识状态和精神状态的评估。 一、脑神经 二、感觉功能 感觉包括浅感觉、深感觉和复合感觉。 (一)浅感觉 浅感觉感受器位于皮肤和黏膜。包括痛觉、触觉、温度觉。 1.痛觉用大头针轻刺评估对象皮肤,来判断痛觉是否异常。 2.触觉用棉絮或软纸片轻触评估对象皮肤或黏膜,判断触觉是否异常。 3.温度觉用盛有热水(40 ~50℃)与冷水(5~10℃)的试管,分别触及评估对象皮肤,来判断温度觉是否异常。 (二)深感觉 深感觉是来自肌肉、肌腱和关节等深部组织的感觉。 1.位置觉嘱评估对象闭目,评估者将其肢体放于某一位置,嘱病人说出所放位置,或用另一肢体模仿。 2.运动觉嘱评估对象闭目,评估者轻夹病人的手指或脚趾向上、下作伸屈动作,让其说出手指或脚趾活动方向。 3.震动觉将C128震动音叉柄端,放于评估对象肢体的骨隆起处(如内踝或外踝及桡骨茎突等),询问病人有无震动感觉,并注意感受时间,同时作好两侧对比。 (三)复合感觉 复合感觉又称皮层感觉,是经过大脑皮层的分析和综合来完成的感觉。评估时必须嘱评估对象闭目。常用方法有: 1.体表图形觉用钝物在评估对象皮肤上画出简单的图形(如圆形、方形及三角形),让其辨别并回答,左、右对称部位对比。 2.实体觉将熟悉的某种物品(如硬币、纽扣、钥匙等),置于评估对象的手中,让其辨别回答物品的大小、形状、名称及质地等。 3.两点辨别觉用分开的双脚规同时放置于评估对象皮肤上,如评估对象有两点感觉,再将双脚规距离缩小,直至其感觉到一点为止。身体各部位对两点辨别感觉灵敏度不同,以鼻尖、舌尖、手指最敏感,四肢近端和躯干最差。 4.皮肤定位觉评估者用手指轻触评估对象皮肤某处,让其指出被触部位,皮肤定位觉障碍见于皮质病变。 三、运动功能 运动包括随意运动和不随意运动,随意运动受大脑皮层运动区支配,由锥体束司理,不随意运动由锥体外系和小脑司理。 (一)肌力 l.肌力肌力是评估对象主动运动时肌肉的收缩力。嘱评估对象做肢体运动,观察肢体肌肉的收缩力量、运动幅度及速度,也可从相反的方向测试评估对象对阻力的克服力量。注意两侧肢体的对比,两侧力量显著差异时有重要意义。肌力的记录采用0~5级分级法。 0级:完全瘫痪。 1级:肌肉可收缩,但无肢体活动。 2级:肢体能在床面上移动,但不能抬起。
神经系统护理评估 目的: 1.评估患者神经系统功能及变化。 2.判断是否需要进一步治疗或治疗的效果。 相关理论知识: 1.神经系统包括由脑和脊髓组成的中枢部,以及与之相连的周围神经即脑神经、脊神经和内脏神经。 2.神经系统是人体结构和功能最复杂的系统,在体内起主导作用。其功能是:控制和调节其他系统的活动,使人体成为一个有机的整体;维持机体与外环境之间的统一。 3.神经系统评估是护理系统评估的重要组成部分。及时、准确的神经系统评估,可以判断神经系统的功能及变化,为进一步诊断、治疗提供资料,也可以为患者的抢救赢得宝贵的时间。 4.GCS—Glasgow昏迷评分表评定患者睁眼、言语及运动三方面的反应,根据所得评分高低可以反应意识障碍的程度。积分越低,表示意识障碍越严重。 5.本操作适用于需要严密观察神志、瞳孔、肌力变化的神经内外科患者。
1.神经系统评估要求准确性较高,需要护患双方的充分信任与合作。 2.评估过程中可能会对患者造成不适,但却可以及时发现患者的病情变化。 3.在评估过程中,需家属共同协助护士防止患者发生拔管、坠床、伤人等意外情况。 4.指导家属:患者出现意识程度下降,如难以唤醒、鼾声加重、大小便控制力下降和烦躁不安、剧烈头痛、呕吐等情况,及时告诉护士。 护理记录: 1.结果记录在ICU的重症记录单和神经系统的重症记录单上。 2.需记录:GCS总分、各分项分数、瞳孔大小、对光反射、肢体肌力、生命体征及其他所发现的阳性症状和体征。 3.护士签名及日期、时间。
神经内科护理床边体格检查流程 1.自我介绍,必要时放下同侧床栏。 2.询问睡眠情况,关注病人情绪。 3. 神经系统:神志,瞳孔大小及对光反应。 4. 口腔粘膜情况:观察有无出血,破损,白斑等。 5. 呼吸系统: ·要求听诊器紧贴病人皮肤,勿隔衣操作。 ·双侧对称听诊,听诊区域前胸为肺尖,肺中部,肺底部,后胸为两侧肩胛骨下端,两侧肺底部。 ·听诊时嘱病人做深呼吸,听诊时间1—2个呼吸回合。 ·有无咳嗽,咳痰,胸闷,咯血,气急等。 6. 循环系统:听诊心尖部心律及心率,有无心脏杂音,测脉搏。 7. 评估双上肢肌力,双手握力,双侧手指毛细血管充盈度。 8. 全身皮肤情况:特别是骨隆突部位,如后枕,耳廓,肩胛骨,尾骶部,足跟部,双侧踝部等。 9. 消化系统: ·视诊:观察腹部有无包块等。 ·听诊:以脐为中心,划十字,分为4个象限,分别听诊肠鸣音,每个象限听到一次即可,最后一个象限听诊1分钟。 ·触诊:从左下腹开始。 ·询问有无腹痛,腹胀,大便情况等。 10.泌尿系统:关注尿色,尿量等。 11.检查下肢肌力。 12.水肿:找到胫骨前端,用大拇指按压,检查有无水肿,同法按压双侧内外踝。 13.检查双侧足背动脉。 14.将双手放置患者足底,嘱患者用力蹬检查者,检查双下肢的力量。 15.对有留置针的患者,应该评估留针的部位,有无红肿痛,留置时间等;有引流管的患 者,检查敷料,引流管有无扭曲,折叠,引流量,色,性状等。 16.此流程为体检的基本过程,在体检过程中,应该根据病人的病情有针对性地再仔细询 问及检查,总的原则视具体情况而定。 附:神经内科病人根据不同病种体格检查的重点: ·脑梗塞:神志,瞳孔,面舌瘫,咽反射,肌力,肌张力,全身皮肤特别是骨隆突部位,深浅感觉,平衡能力(能够下床活动的病人),足背动脉等。 ·重症肌无力:咽反射,延髓肌,颈肌,呼吸机,四肢骨骼肌等。 ·格林—巴利综合征:面瘫,咽反射,深浅感觉。 ·癫痫:全身皮肤粘膜,包括口腔粘膜。 ·蛛网膜下腔出血:脑膜刺激征,睡眠,大便情况。 ·帕金森氏病:咽反射,震颤,面部表情,肌张力,步态,大小便情况等。
第二节肌力检查 提要 肌力检查,就是通过对肌肉容量、肌张力、肌力的检查,了解就是否存在肌萎缩、肌麻痹及肌张力变化情况,并以此判断运动神经元损害的情况。熟练掌握肌力测定标准,辨别肌力分为六级的不同程度的肌肉收缩表现。掌握各部位肌肉肌力测定法,包括对颈肩、上肢、脊柱、腹部以及下肢,每块肌肉的肌力检查方法。 教材原文 发挥 一、应用解剖 运动系统包括以下两类: 1 、锥体系统:其功能就是完成随意运动,即能随人的意志而执行动作,也称作"自主运动"。传导通路可分为两大部分,一为皮质脊髓束传导通路,二为皮质脑干束传导通路。 (1)皮质脊髓束传导通路:由位于大脑皮质中央前回上2/3部分的锥体细胞发出的轴突组成,经内囊后肢前2/3下行,通过中脑、脑桥及延髓的锥体。在锥体交叉处,左、右纤维大部分互相交叉,交叉后的纤维继续下行,进入脊髓侧索(称皮质脊髓束),沿途终于脊髓各节段的前角运动神经元-下运动神经元。前角运动神经元发出轴突,经前根走出,通过神经丛,组成周围神经后,到达所支配的躯干、四肢骨骼肌。 (2)皮质脑干束传导通路:由位于大脑皮质中央前回下1/3部分的锥体细胞发出的轴突组成,经内囊膝部下行至脑干,沿途终于脑干内的各个颅神经运动核-下运动神经元。 2 、锥体外系:锥体外系就是锥体系以外的管理骨骼肌运动的传导束。其纤维起自大脑中央前回以外的各皮质,下行途中与纹状体、小脑、红核、黑质、下橄榄核、网状结构等发生广泛联系,并多次更换神经元,到达脑神经运动核与脊髓前角细胞,然后通过脑、脊神经到达骨骼肌。锥体外系的功能主要就是完成不随意运动(协调肌群的运动,维持肌张力)。 二、肌力检查要点 1 、肌容量的测定:注意观察肌肉有无萎缩、肥大,并注意其分布与范围,进行两侧比较。可以用带尺测量肢体周径,即在双侧肢体同一水平部位对比测量,并记录之,不仅可以确定肌肉萎缩或肥大的程度,也可以作为今后随访的比较。肌肉萎缩检查时,可见肌肉组织体积缩小,触之松软无力。可为神经营养因素引起,也可为肌炎或长期肢体废用所引起。肌肥大可见于进行性肌营养不良或先天性肌强直等 2 、肌张力的检查:受检者肢体处于完全放松的情况下,被动运动以测其肌肉阻力,受检者肢体肌肉未完全放松将影响检查结果的准确性。肌张力减低时,被动运动阻力减小或消失。还可表现为肌肉不能保持正常的外形,触诊时肌肉软无弹性。见于周围神经病变、小脑疾患、低血钾、深度昏迷及肌肉疾患。肌张力增高时,被动运动阻力增大,肌肉触之坚硬。肌张力增高一般可分为痉挛性与强直性,痉挛性肌张力增高呈折刀状,被动运动开始时阻力很大,到一定角度阻力突然降低,有如折刀感。见于锥体束受损引起的肌张力增高,其肌张力增高主要在上肢的屈肌与下肢的伸肌。强直性肌张力增高,被动运动时阻力增大始终保持均匀,可以停留在任何位置,称为"铅管样或齿轮样"强直。见于锥体外系损伤引起的肌张力增高,其屈肌与伸肌的肌张力皆增高。 3 、肌力检查:肌力就是人体作随意运动时肌肉收缩的力量。肌力检查有主动法与被动法。主动法就是受检者作主动运动时医生观察其运动的幅度、速度与力量,被动法就是检查时给予阻力,受检者用力抵抗以测其肌力。检查者嘱受检者依次作各关节运动,观察肌力就是否正常、减退或瘫痪,注意瘫痪的部位。并根据肌力测定标准分级,肌力大小程度分六级,采用0~5度分级法。肌力测定标准就是肌力大小的一个量化指标,其准确性取决于病人的配合及医生对标准的掌握。肌肉瘫痪肌力下降,其原因可能就是神经损伤,也可能就是其它疾患如进行性
临床神经功能缺损评分标准 观察项目评分标准 意识(最大刺激,最佳反应)两项提问:1、年龄? 2、现在是几月?(相 差2岁或一个月算正 常) 均正常 一项正常 都不正确,做以下检查 1 两项指令(可以示 范):1、握拳、伸 拳;2、睁眼、闭眼 均完成 完成一项 都不能完成,做以下检查 3 4 强烈局部刺激 (健侧肢体) 定向退让(躲避动作)定向肢体回缩 (对刺激的反射性动作)肢体伸直 无反应 6 7 8 9 水平凝视功能 正常 侧凝视动作受限 眼球侧凝视 2 4 面瘫 正常 轻瘫,可动 全瘫 1 2 言语 正常 交谈有一定困难,借助表情动作表达或语言流利但不易听 懂,错语较多 可简单对话,但复述困难,言语多迂回,有命名障碍 词不达意 2 5 6 上肢肌力 正常Ⅴo Ⅳo(不能抵抗外力) Ⅲo抬臂高于肩 Ⅲo平肩或以下 Ⅱo平肩或以下>45o Ⅰo上肢与躯干夹角≤45o 1 2 3 4 5 6 手肌力 正常Ⅴo Ⅳo(不能紧握拳) Ⅲo握空拳,能伸开 Ⅲo能屈指,不能伸 Ⅱo屈指不能及掌 Ⅰo指微动 1 2 3 4 5
0 6 下肢肌力 正常Ⅴo Ⅳo(不能抵抗外力) Ⅲo抬腿45o以上,踝或趾可动 Ⅲo抬腿45o左右,踝或趾不能动 Ⅱo抬腿离床不足45o Ⅰo水平移动,不能抬高 1 2 3 4 5 6 步行能力 正常行走 独立行走5米以上,跛行 独立行走,需扶杖 有人扶持下可以行走 自己站立,不能走 坐不需支持,但不能站立 卧床 1 2 3 4 5 6 1、概述 1995年,我国第四次脑血管病学术会议通过了脑卒中患者临床神经功能缺损评分标准,是由斯堪的纳维亚卒中量表(SSS)修订而来。其目的是对脑卒中后患者所存留的或新出现的神经功能缺损进行识别和评定,并进行疗效考评。 2、解释 在相应项目内打"√",每项检查只能选填一项。最高分45分,最低分0分,轻型0~15分,中型16~30分,重型31~45分
神经系统体征检查 1. 霍夫曼征(Hoffmann's sign) 又名弹中指试验。 【检查方法】检查者以右手的食、中两指夹持病人的中指中节, 使其腕关节背屈,其他指各处于自然放松半屈状态,然后检查者以拇指迅速弹刮病人中指指甲,若出现其他各指的掌屈运动,即为霍夫曼征阳性。 【临床意义】一侧霍夫曼征阳性,表小该侧腱反射亢进,提示可能有锥体束损害,多见于脊髓病变。两侧阳性,如无其他神经系统体征存在时,则无定位意义,亦不能说明是两侧锥体束病变。 2. 巴彬斯基征但abinski's sign) 又名划跖试验。 【检查方法】病人仰卧。两下肢伸直,嘱其全身放松。检查者用手握住病人踝关节,另用钝物自该侧足底外侧缘由跟部向前轻划皮肤,至小趾根部隆起处再转向内侧,直 至姆趾附近。正常时,可 引起足趾跖屈。若出现姆趾背屈,其余各趾呈扇形散开,即为巴彬斯基征阳性。 以上为典型的巴彬斯基征阳性反应。有时可仅 出现拇趾背屈,或仅出现扇形散开。反应强烈者可同 时伴有踝关节背屈和膝、髋关节屈曲(三屈征),或 对侧同时出现阳性反应。 【临床意义】巴彬斯基征阳性是锥体束损害 时最重要的体征。属于病理反射。 此征可出现于大脑皮质运动区及其向下投射的皮 质脊髓束任何部位的损害;还可出现于各种原因引起的昏迷、熟睡、深度麻醉及癫痫大发作后。2岁以上的小儿和成年人出现此征有肯定的病理 意义。 此外,在鉴别器质性瘫痪与瘾病性瘫痪时,此征阳性有重要价值。 3. 自发性巴彬斯基征 【检查方法】检查时,嘱病人用力屈足或一足沿 对侧下肢的胫骨前缘向下滑动时,出现该足姆趾背屈现 象。即为自发性巴彬斯基征。 【临床意义】同巴彬斯基征。此征在锥体束早期 损害时即可出现。很有意义。 图48自发性巴彬斯基征 4. 夏道克征(Chaddack's sign) 又名足外踝征、划足外缘试验。 【检查方法】病人仰卧,两下肢伸直,足跟着床。检杳者用手握住病人一侧踝关节,另用钝针图44霍夫曼征 图47巴彬斯基征
神经系统检查操作步骤及要求 神经系统检查包括十二对颅神经检查、意识障碍检查、感觉功能检查、运动功能检查、神经反射检查及植物神经功能检查等。 【一】一般检查 (一)意识状态:嗜睡、昏睡、昏迷(轻、中、重度)。伴有精神异常的意识障碍:谵妄状态;意识模糊。特殊意识障碍、去皮层状态;无动性缄默。 (二)精神状态: “知”“情”“意”:“知”是环境和自身的感知;“情”是对感知产生的情感反应;“意”行为表达。根据这三者判断精神反应是躁狂为主或淡漠为主等。计算力:“100-7=93-7 =86-7……”一直减下去。(根据病人的知识程度) 理解判断力:“一斤棉花一斤铁哪一个重?“过河拆桥”的寓意(根据病人的知识程度) 记忆力:瞬间记忆:先让病人看三样东西,如笔、手表、钥匙,10分钟后再让病人回忆刚才所看过的东西。 近记忆:让病人回忆昨天所做的事情,如吃饭内容等。 远记忆:回忆从前的事情,如生日、工作时间等。 (三)脑膜刺激征及神经根刺激征: 颈抵抗:去枕被动屈曲病人的颈部,出现抵抗为阳性。一般用“骸胸三或四指”等表示。 Kernig’s征:病人仰卧,先一侧屈髋屈膝90度,再伸直膝关节,出现疼痛,伸直受限<135度两种变化为(+)。 Laseague’s征(直腿抬高试验):病人仰卧,抬高一侧下肢,出现大腿背侧的疼痛为阳性。 【二】颅神经检查: (一)Ⅰ嗅神经:患者闭目,用手指将患者一侧鼻孔压闭,用有气味但无刺激性溶液的小瓶,(如松节油、香水等)或香皂、茶叶、香烟等分别置于患者的另一侧鼻孔试之。一侧测定后,再测另一侧。 (二)Ⅱ视神经:
1.视力:可应用远或近视力表。小于1.0即为视力减退。 视力减退到0.1以下不能用视力表检查时,可嘱患者在一定距离辨认检查的手指(数指、手动),记录其距离以表示视力。如:右眼前 20cm数指,左眼前 10cm 指动。视力减退更严重时,可用电筒检查患者有无光感,则完全失明。 2.视野:精确要用视野计检查 粗试方法: (1)是指患者正视前方,在眼球不动的情况下能看到的范围。一般用手试法:让患者背光与检查者面对面坐,相距约60cm,试左眼时,患者用右手遮其右眼,注视检查者的右眼,检查者则用左手遮住左眼,用右眼注视患者左眼,检查者用示指或白色物体在两人中间分别从上内向下外移动,让患者说出示指移动范围。用同法再试患者右眼。 (2)嘱患者遮住右眼,左眼注视检查者的正前方目标(手指等),检查者的另一手可从周围视野以外的区域进人视野区,让患者说出是否发现指动。检查者要注意患者的眼球不能斜视,否则不可靠。此方法更适合于卧床的病人。 (3)重病人,不能语言表达的患者,可用一个皮尺或绳子,正视病人前方,让病人指出中点。 3.眼底:让患者背光而坐,眼球正视前方勿动。检查者用右眼,看患者右眼,以右手持眼底镜,用左眼观察患者左眼。检查时一般不要求散瞳。 正常眼底的视乳头呈圆形或卵圆形,边缘清楚,色淡红,颞侧较鼻侧稍淡,中央凹陷色较淡白,称生理凹陷。动脉色鲜红,静脉色暗红,动静脉管径正常比例为2:3。检查时应注意有无视乳头水肿、充血、苍白,视网膜血管有无动脉硬化、出血等。 (三)Ⅲ动眼、Ⅳ滑车、Ⅵ外展: 1、外观:(1)眼裂:双侧眼裂的大小,是否相等。(2)眼姿:眼球有无斜视、同向偏斜。(3)眼球有无突出或内陷。 2.运动:让患者头部不动,两眼注视检查者的手指,并随之向左、右、上、下各方向转动,如“米”字型6个方向检查,注意其受限方向和程度,注意有无复视。眼球震颤:检查时不宜过度外展。注意快慢相方向。水平眼震、旋转眼震、垂直眼震。 3.瞳孔:(1)正常瞳孔为圆形,位置居中,边缘整齐,两侧等大,直径为3—4mm,小于2mm为瞳孔缩小,大于5mm为瞳孔扩大。
美国国立卫生院神经功能缺损评分(NIHSS) 检查 评分 1a 意识水平: 即使不能全面评价(如气管插管、语言障碍、气管创伤、绷带包扎等),检查者也必须选择1个反应。只在病人对有害刺激无反应时(不是反射),方记录3分。 0=清醒,反应敏锐 1=嗜睡,最小刺激能唤醒病人完成指令、回答问题或有反应 2=昏睡或反应迟钝,需要强烈反复刺激或疼痛刺激才能有非固定模式的反应 3=仅有反射活动或自发反应,或完全没反应、软瘫、无反应 1b 意识水平提问:(仅对最初回答评分,检查者不要提示) 询问月份,年龄。回答必须正确,不能大致正常。失语和昏迷者不能理解问题记2分,病人因气管插管、气管创伤、严重构音障碍、语言障碍或其他任何原因不能说话者(非失语所致)记1分。 0=都正确 1=正确回答一个 2=两个都不正确或不能说 1c 意识水平指令: 要求睁眼、闭眼:非瘫痪手握拳、张手。若双手不能检查,用另一个指令(伸舌)。仅对最初的反应评分,有明确努力但未完成也给评分。若对指令无反应,用动作示意,然后记录评分。对创伤、截肢或其他生理缺陷者,应给予一个适宜的指令。 0=都正确 1=正确完成一个 2=都不正确 2 注视: 只测试水平眼球运动。对自主或反射性(眼头)眼球运动记分。若眼球侧视能被自主或反射性活动纠正,记录1分。若为孤立性外周神经麻痹(Ⅲ、Ⅳ、Ⅴ),记1分。在失语病人中,注视是可测试的。对眼球创伤、绷带包扎、盲人或有视觉或视野疾病的患者,由检查者选择一种反射性运动来测试。建立与眼球的联系,然后从一侧向另一侧运动,偶然能发现注视麻痹。 0=正常 1=部分注视麻痹(单眼或双眼注视异常,但无被动注视或完全注视麻痹) 2= 被动注视或完全注视麻痹(不能被眼头动作克服) 3 视野: 用手指数或视威胁方法检测上、下象限视野。假如病人能看到侧面的手指,记录正常。假如单眼盲或眼球摘除,检查另一只眼。明确的非对称盲(包括象限盲),记1分。病人全盲(任何原因)记3分,同时刺激双眼。若病人濒临死亡记1分,结果用于回答问题11。 0=无视野缺失 1=部分偏盲 2=完全偏盲 3=双侧偏盲(全盲,包括皮质盲)
神经内科部分评分量表
————————————————————————————————作者:————————————————————————————————日期: ?
神经内科评分量表 一、意识水平量表 Glasgow昏迷量表 项目状态分数 睁眼反应自发性睁眼反 4 声音刺激有睁眼反应 3 疼痛刺激有睁眼反应 2 任何刺激均无睁眼反应 1 语言反应对人物、时间、地点等定向问题清楚5对话混淆不清,不能准确回答有关人物、时间、地点等定向问题 4 言语不当,但字意可辩3言语模糊不清,字意难辩 2 任何刺激均无语言反应 1 非偏瘫侧运动反应可按指令动作 6 能确定疼痛部位(疼痛时能拨开医生的手) 5 对疼痛刺激有肢体退缩(躲避)反应 4 疼痛刺激时肢体过屈(去皮质强直)3疼痛刺激时肢体过伸(去大脑强直) 2 疼痛刺激时无反应1 注:GCS包括睁眼反应、语言反应、运动反应3个项目,应用时,应分测3个项目并计分,再将各个项目的分值相加求其总和,即可得到病人意识障碍的客观评分,见上表。GCS量表总分范围为3-15分,正常为15分,总分低于7分者为浅昏迷,低于3分者为深昏迷。若GCS评分为3-6分说明病人预后差,7-10分为预后不良,11-15分为预后良好。应用GCS评估病伯反应时,必须以最佳反应计分。
二、神经功能缺损评分 (一)美国国立卫生院卒中量表(NIHSS) 美国国立卫生院卒中量表(NIHSS) 项目评分标准 1A.意识水平 即使不能全面评价(如气管插管、语言障碍、气管创伤及绷带包扎等),检查者也必须选择1个反应。只在病人对有害刺激无反应时(不是反射)才能记录3分。0=清醒,反应灵敏 1=嗜睡(轻微刺激能唤醒病人有反应,可回答问题,执行指令) 2=昏睡或反应迟钝(需反复刺激、强烈或疼痛刺激才有非刻板的反应) 3=昏迷,仅有反射性活动或自发反应或完全无反应、软瘫或无反射 1B.意识水平提问 月份,年龄。回答必须正确,不能大致正常。失语和昏迷者不能理解问题记2分,因气管插管、气管创伤、严重构音障碍、语言障碍或其他任何原因不能说话者(非失语所致)记1分。可书面回答。仅对初次回答评分,检查者不要提示。0=两项均正确 1=一项正确 2=两项均不正确 IC.意识水平指令 要求睁眼、闭眼;非瘫痪手握拳、张手。仅对最初反应评分,有明确努力但未完成的也给分。若对指令无反应,用动作示意,然后评分。对有创伤,截肢或其它生理缺陷者,应给予适宜的指令0=两项均正确 1=一项正确 2=两项均不正确 2.凝视 只测试水平眼球运动。对随意或反 射性眼球运动记分。若眼球侧视能被自主或反射性活动纠正,记1分。若为周围性眼肌麻痹记1分。对失语者,凝视是可以测试的。对眼球创伤、绷带包扎、盲人或有视觉、视野疾病者,由检查者选择一种反射性运动来测试,建立与眼球的联系,然后从一侧向另一侧运动,偶尔能发现凝视麻痹。0=正常 1=部分凝视麻痹(单眼或双眼凝视异常,但无被动 凝视或完全凝视麻痹) 2=强迫凝视或完全性凝视麻痹(不能被眼头动作克 服) 3.视野 如果病人能看到侧面的手指,记录正常。如果单眼盲或眼球摘除,检查另一只眼。明确的非对称盲(包括象限盲),记1分。任何原因的全盲记3分。濒临死亡的记1分,结果用于回答问题11。0=无视野缺损 1=部分偏盲(包括象限盲) 2=完全偏盲 3=双侧偏盲(全盲,包括皮质盲)