子宫内膜异位症定义和鉴别诊断
- 格式:ppt
- 大小:8.38 MB
- 文档页数:43

子宫内膜异位症分享|发布时间:2013年12月25日点击数:4137 次字体:小大具有生长功能的子宫内膜组织(腺体和间质)出现在宫腔被粘膜覆盖以外部位时称为子宫内膜异位症(EMT),简称内异症。
EMT以痛经、慢性盆腔痛、不孕为主要表现,是育龄妇女的常见病,该病的发病率近年有明显增高趋势,发病率约占育龄妇女的10%~15%,占痛经妇女的40%~60%。
在不孕患者中,30%~40%合并EMT,在EMT患者中不孕症的发病率约40%~60%。
该病一般仅见于生育年龄妇女,以25~45岁妇女多见。
绝经后或切除双侧卵巢后异位内膜组织可逐渐萎缩吸收,妊娠或使用性激素抑制卵巢功能可暂时阻止此病的发展,故EMT 是激素依赖性疾病。
EMT虽为良性病变,但具有类似恶性肿瘤远处转移、浸润和种植生长能力。
异位内膜可侵犯全身任何部位,最常见的种植部位是盆腔脏器和腹膜,以侵犯卵巢和宫底韧带最常见,其次为子宫、子宫直肠陷凹、腹膜脏层、阴道直肠膈等部位,故有盆腔EMT之称。
一、发病机制本病的发病机制尚未完全阐明,关于异位子宫内膜的来源,目前有多种学说。
1.种植学说妇女在经期时子宫内膜碎片可随经血倒流,经输卵管进入盆腔,种植于卵巢和盆腔其他部位,并在该处继续生长和蔓延,形成盆腔EMT。
但已证实90%以上的妇女可发生经血逆流,却只有10%~15%的妇女罹患EMT。
剖宫产手术后所形成的腹壁瘢痕EMT,占腹壁瘢痕EMT的90%左右,是种植学说的典型例证。
2.淋巴及静脉播散子宫内膜可通过淋巴或静脉播散,远离盆腔部位的器官如肺、手或大腿的皮肤和肌肉发生的EMT可能就是通过淋巴或静脉播散的结果。
3.体腔上皮化生学说卵巢表面上皮、盆腔腹膜都是由胚胎期具有高度化生潜能的体腔上皮分化而来,在反复经血逆流、炎症、机械性刺激、异位妊娠或长期持续的卵巢甾体激素刺激下,易发生化生而成为异位症的子宫内膜。
4.免疫学说免疫异常对异位内膜细胞的种植、粘附、增生具有直接和间接的作用,表现为免疫监视、免疫杀伤功能减弱,粘附分子作用增强,协同促进异位内膜的移植。




子宫内膜异位症具有活性的子宫内膜组织(腺体和间质)出现在子宫内膜以外部位时称为子宫内膜异位症(EMT),简称内异症。
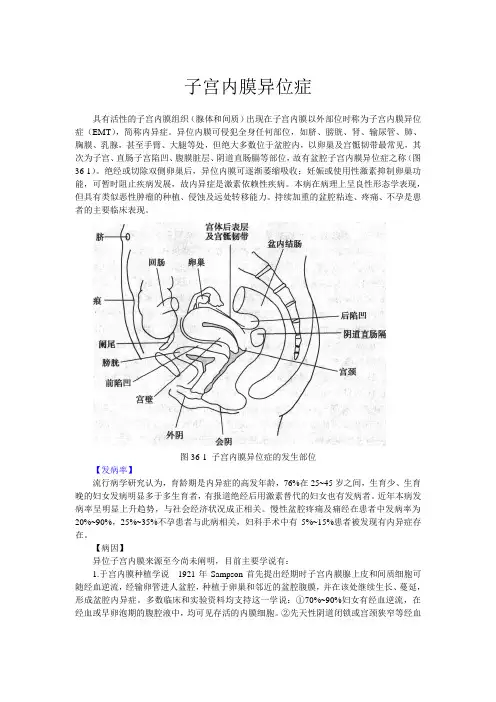
异位内膜可侵犯全身任何部位,如脐、膀胱、肾、输尿管、肺、胸膜、乳腺,甚至手臂、大腿等处,但绝大多数位于盆腔内,以卵巢及宫骶韧带最常见,其次为子宫、直肠子宫陷凹、腹膜脏层、阴道直肠膈等部位,故有盆腔子宫内膜异位症之称(图36-1)。
绝经或切除双侧卵巢后,异位内膜可逐渐萎缩吸收;妊娠或使用性激素抑制卵巢功能,可暂时阻止疾病发展,故内异症是激素依赖性疾病。
本病在病理上呈良性形态学表现,但具有类似恶性肿瘤的种植、侵蚀及远处转移能力。
持续加重的盆腔粘连、疼痛、不孕是患者的主要临床表现。
图36-1 子宫内膜异位症的发生部位【发病率】流行病学研究认为,育龄期是内异症的高发年龄,76%在25~45岁之间,生育少、生育晚的妇女发病明显多于多生育者,有报道绝经后用激素替代的妇女也有发病者。
近年本病发病率呈明显上升趋势,与社会经济状况成正相关。
慢性盆腔疼痛及痛经在患者中发病率为20%~90%,25%~35%不孕患者与此病相关,妇科手术中有5%~15%患者被发现有内异症存在。
【病因】异位子宫内膜来源至今尚未阐明,目前主要学说有:1.于宫内膜种植学说1921年Sampson首先提出经期时子宫内膜腺上皮和间质细胞可随经血逆流,经输卵管进人盆腔,种植于卵巢和邻近的盆腔腹膜,并在该处继续生长、蔓延,形成盆腔内异症。
多数临床和实验资料均支持这一学说:①70%~90%妇女有经血逆流,在经血或早卵泡期的腹腔液中,均可见存活的内膜细胞。
②先天性阴道闭锁或宫颈狭窄等经血排出受阻者发病率高。
③医源性内膜种植,如剖宫产后腹壁疤痕或分娩后会阴切口出现内异症,可能是术时将子宫内膜带至切口直接种植所致,患者有多次宫腔手术操作史(人工流产、输卵管通液)亦不少见。
④动物实验能将经血中的子宫内膜移植于猕猴腹腔内存活生长,形成典型内异症。
种植学说虽被大多数学者接受,但它不能解释盆腔外内异症的发生,也无法解释多数育龄女性存在经血逆流,但仅少数(10%~15%)发病。

子宫内膜异位症概述正常情况下,子宫内膜覆盖于子宫体腔面,如因某种因素,使子宫内膜在身体其他部位生长,即可成为子宫内膜异位症,这种异位的内膜在组织学上不但有内膜的腺体,且有内膜间质围绕;在功能上随雌激素水平而有明显变化,即随月经周期而变化,但仅有部分受孕激素影响,能产生少量“月经”而引起种种临床现象。
患者如受孕,异位内膜可有蜕膜样改变。
这种异位内膜虽在其他组织或器官内生长,但有别于恶性肿瘤的浸润,本病发生的高峰在30~40岁。
症状体征子宫内膜异位症是一种常见的妇科疾病,定义为子宫内膜组织生长在子宫腔以外引起的病症,如生长在如子宫肌层、卵巢或盆腔内其它部位。
这种异位的内膜在组织学上不但有内膜的腺体,且有内膜间质围绕,在功能上随雌激素水平而有明显变化,能产生少量“月经”而引起种种临床现象。
症状1、痛经。
渐进性痛经是子宫内膜异位症常见而突出的特征,可发生在月经前、月经时及月经后。
有的痛经较重难忍,需要卧床休息或用药止痛,甚至痛得“滚炕”或撞头。
疼痛常随着月经周期而加重,月经结束而消失。
患上子宫内膜异位症,80%有明显的痛经症状!2、不孕。
约有50%左右内异症患者伴有不孕;在不明原因不孕患者中,约30-40%患子宫内膜异位症。
子宫内膜异位症患者不孕,常因病变造成盆腔肿块、粘连、输卵管堵塞卵泡发育不好或排卵障碍等因素引起。
3、月经不调。
内在性子宫内膜异位症,月经量往往增多,经期延长。
可能由于内膜增多所致,但多伴有卵巢功能失调。
月经不调可作诊断参考,但在鉴别诊断中并无价值。
4、性交疼痛。
发生于子宫直肠窝、阴道直肠隔的子宫内膜异位症,使周围组织肿胀而影响性生活。
5、周期性直肠刺激症状。
进行性加剧的周期性直肠刺激症状罕见于其他妇科疾病,是诊断本症最有价值的症侯。
表现为直肠、肛门、外阴部坠胀、坠痛、里急后重感和大便次数增多。
6、周期性膀胱刺激症状。
当内异症病变累及膀胱腹膜反褶或侵犯膀胱肌层时,会同时出现经期尿急、尿频等症状。

子宫内膜异位症(Endometriosis EM)概述•是指具有生长功能的子宫内膜组织出现在子宫腔被覆黏膜以外的部位,简称内异症。
•发病率10%~15%•育龄期是高发年龄;约76%发生于25~45岁发病机制•发病机制尚未完全阐明,主要有以下学说:•①种植学说•②体腔上皮化生学说•③诱导学说内膜种植学说•种植学说:1921年Sampson最早提出经血逆流学说•经期时子宫内膜腺上皮和间质细胞可随经血逆流•经输卵管进入盆腔,种植于卵巢和邻近的盆腔腹膜•并在该处继续生长、蔓延,形成盆腔内异症内膜种植学说•部分临床和实验资料支持这一学说•经血逆流:可见于70 ~90%女性,腹腔液中可见活性子宫内膜•经血排出受阻:先天性阴道闭锁或宫颈狭窄•医源性内膜种植:剖宫产切口及会阴切口内异症病灶•动物实验:成功建立内异症病灶体腔上皮化生学说•卵巢生发上皮、盆腔腹膜都是由胚胎晚期具有高度化生潜能的体腔上皮分化而来。
•Meyer提出由体腔上皮分化而来的组织,在反复受到经血、慢性炎症和持续卵巢激素刺激后,可被激活而衍化为子宫内膜样组织,以致形成子宫内膜异位症。
诱导学说•体腔上皮化生学说的延伸•在兔动物实验中已证实,而在人类尚无证据•未分化的腹膜组织在内源性生物化学因素诱导下,可发展成为子宫内膜组织•种植的内膜可以释放化学物质诱导未分化的间充质形成子宫内膜异位组织遗传学因素•本病具有一定的家族聚集性•某些患者的发病可能与遗传有关,一级亲属中有内异症的妇女发生内异症的风险升高7-10倍病理改变•异位子宫内膜随卵巢激素变化发生周期性出血,导致周围纤维组织增生和囊肿、粘连形成,在病变区出现紫褐色斑点或小泡,最终发展为大小不等的紫褐色实质性结节或包块•50%可累及双侧卵巢•异位子宫内膜依赖激素的变化,周期性出血•病灶周围纤维组织增生、粘连,形成瘢痕或囊肿镜下临床表现•Pain:疼痛•Infertility:不孕•Paramenia:月经失调•Other symptom 其它症状症状:腹痛•疼痛部位:下腹、腰骶及盆腔中部•疼痛:70%-80%有不同程度的盆腔疼痛,与病变程度不完全平行,与病灶位置相关,与病灶大小不一定成正比•痛经:典型者为继发性,并渐进性加重•非经期腹痛:慢性盆腔痛•卵巢内异症囊肿破裂可引起急性腹痛症状:不孕•盆腔微环境改变影响精卵结合及运送•免疫功能异常导致抗子宫内膜抗体增加而破坏子宫内膜正常代谢及生理功能•卵巢功能异常导致排卵障碍和黄体形成不良•卵巢、输卵管周围粘连影响受精卵运输症状:月经异常•发生率:15%~30%•经量增多、经期延长或月经淋漓不尽或经前期点滴出血•可能与卵巢实质病变、无排卵、黄体功能不足有关•可能和合并有子宫腺肌病和子宫肌瘤有关卵巢型内膜异位症分型•根据囊肿的大小以及囊壁的粘连以及侵润程度分成I型、II型•I型囊肿多小于2cm,囊壁有粘连,不易剥离•II型又分为A、B、C三种•IIA:内膜种植灶表浅,累及卵巢皮质,未达囊肿壁,常合并功能性囊肿,手术易剥离•IIB:内异症的种植灶已累及巧克力囊肿壁,但与卵巢皮质的界限清楚,手术较易剥离•IIC:异位种植灶穿透到囊肿壁并向周围扩展。

子宫内膜异位症的影像诊断与鉴别
诊断
概述
发病机制
内膜种植学说
内膜种植学说
体腔上皮化生学说
诱导学说
遗传学因素
病理改变
镜下
•子宫内膜腺体。
•内膜间质细胞—找到少量即可确诊。
•出血—红细胞或含铁血黄素的巨噬细胞。
•可有周期性改变,但往往仅见增生期内膜。
临床表现
症状:腹痛
症状:不孕
症状:月经异常
卵巢型内膜异位症分型
卵巢内异症CT表现
女,39岁,痛经2年余。
卵巢内异症MRI表现
卵巢内异症影像特点
鉴别诊断-卵巢黄体囊肿
天
鉴别诊断-卵巢脓肿
鉴别诊断-卵巢囊腺瘤、囊腺癌
女,51岁,经量增多1月余。
鉴别诊断-囊性畸胎瘤
女,22岁,发现盆腔肿物1个月。
治疗
小结。

