腹腔镜胆囊切除术详解
- 格式:ppt
- 大小:6.28 MB
- 文档页数:13




带你了解“腹腔镜胆囊切除术”,做好准备不恐惧胆囊是人体重要的消化器官,其主要功能是储存、浓缩、排泄胆汁,调节肝内胆外道压力,同时胆囊还有重要的分泌和免疫功能。
胆囊出现问题时人体会受到较大影响,还会在一定程度上降低患者的生活质量,常见的胆囊问题有胆囊炎、胆囊结石、胆囊息肉等,患者可通过腹腔镜胆囊切除术进行治疗,那么什么是腹腔镜胆囊切除术?让我带大家了解一下。
一、什么是腹腔镜胆囊切除术?腹腔镜胆囊切除术是肝胆外科常用的一种微创手术方法。
手术时医师会将一种特制导管插进患者腹膜腔,然后注入约2-5L的二氧化碳,达到一定压力后,在患者腹部开4个0.5-1.5cm的创口,解剖胆囊三角区结构,离断并夹闭胆囊管、胆囊动脉,然后切除包括结石在内的整个胆囊。
腹腔镜胆囊切除术主要分为单孔腹腔镜胆囊切除术和多孔腹腔镜胆囊切除术。
前者手术器械从肚脐进入,操作难度较大且操作空间较小,所以在临床上的应用较少,但是这种方法可以隐藏患者瘢痕。
后者在临床上最为常用,因其操作方便、视野清晰。
二、腹腔镜胆囊切除术的适应症1.腹腔镜胆囊切除术适用于多发胆囊结石或有症状的单发胆囊结石患者,手术治疗可以避免结石导致的急性胆囊炎和其他并发症。
2.腹腔镜胆囊切除术适用于胆囊息肉>1cm的患者,手术治疗可有效预防胆囊息肉的恶性病变。
3.腹腔镜胆囊切除术适用于胆囊腺肌症,特别是合并胆囊结石或有癌变倾向的患者。
4.腹腔镜胆囊切除术适用于急性胆囊炎和慢性胆囊炎。
5.腹腔镜胆囊切除术适用于胆囊肿瘤患者,如:胆囊息肉样病变或胆囊隆起性病变、胆囊腺瘤、胆囊癌之NevinⅠ期及UICCⅠ期病变。
三、腹腔镜胆囊切除术的禁忌症1.相对禁忌证:结石性胆囊炎急性发作期患者;慢性萎缩性结石性胆囊炎患者;有上腹部手术史患者;腹外疝患者。
2.绝对禁忌证:伴有胆囊积脓、坏疽、穿孔等严重并发症的急性胆囊炎患者;梗阻性黄疸患者;胆囊癌患者;胆囊隆起性病变疑为癌变患者;肝硬化门静脉高门静脉高压门静脉高压症患者;妊娠中、后期患者;腹腔感染患者;腹膜炎患者;伴有出血性疾病、凝血功能障碍患者;重要脏器功能不全,难以耐受手术、麻醉,和安放有心脏起搏器者患者;全身情况差不宜手术或病人已高龄,无胆囊切除的强有力指征患者;膈疝患者。



腹腔镜胆囊切除术的原理
腹腔镜胆囊切除术(Laparoscopic Cholecystectomy)是一种常见的胆囊手术,用于治疗胆囊结石、胆囊炎和胆囊息肉等疾病。
该手术通过腹腔镜技术进行,相比传统的开腹手术,它具有创伤小、恢复快的优势。
手术原理如下:
1. 麻醉:患者在全身麻醉下进行手术。
2. 定位:在腹部进行小切口,通过其中一个切口插入腹腔镜,以便观察内脏器官。
3. 充气:向腹腔内注入二氧化碳气体,使腹腔膨胀,提供足够的操作空间。
4. 观察和操作:通过腹腔镜观察器官,医生使用特殊的手术器械进行操作,将胆囊与周围组织分离。
5. 结扎和切割:医生使用器械结扎和切断胆囊与胆囊管之间的连接。
6. 取出:将切除的胆囊取出腹腔。
7. 结束:检查手术区域,确保没有出血或其他并发症,然后缝合切口。
腹腔镜胆囊切除术的原理是通过腹腔镜技术将胆囊切除,从而解决与胆囊相关的疾病。
这种手术方法具有较小的创伤和更快的康复时间,已成为常见的选择。
然而,术前和术后的评估和指导非常重要,需要在医生的指导下进行。

手术记录:腹腔镜胆囊切除术术前及术后诊断:术前诊断:胆囊结石,慢性胆囊炎。
术后诊断:胆囊结石(结石数目为5颗),慢性胆囊炎。
手术方式:手术通过腹腔镜进行,使用了高清晰度的镜头以及先进的腹腔镜设备进行胆囊切除。
麻醉方式:麻醉采用了全麻的方式,确保了患者在手术过程中完全无痛感,且在术后恢复过程中也能保持舒适。
手术经过:1.切口:手术开始于脐下建立一个10mm的切口,插入气腹针,充入二氧化碳建立气腹。
随后,分别在剑突下和右肋缘下建立两个5mm的切口。
2.胆囊抓取:通过腹腔镜的镜头,我们使用胆囊抓取器将胆囊完全抓取并移出体外。
3.胆囊切除:抓取胆囊后,我们使用电凝钩和分离钳将胆囊从肝脏上完全分离。
胆囊床进行彻底止血。
4.取出结石:将胆囊移出体外后,我们立即对其进行挤压,从而取出附着在胆囊内的结石。
5.缝合伤口:最后,我们缝合了脐下的切口,并对其他两个切口进行了皮肤贴合。
术后注意事项:1.疼痛管理:术后患者将接受适当的疼痛管理,以确保其在恢复过程中保持舒适。
2.抗生素和液体补充:患者将接受抗生素预防感染,并接受适当的液体补充以维持其水分和电解质平衡。
3.饮食和活动:术后患者将首先接受流质饮食,并逐渐过渡到正常饮食。
患者将被鼓励在术后第一天开始轻度的活动,以促进其恢复。
4.术后复查:患者将在术后第一天进行复查,以评估其恢复情况并确保没有并发症发生。
如果一切正常,患者将在术后一周左右出院。
5.健康生活方式的改变:为了促进身体恢复并降低未来患病的风险,医生将建议患者维持健康的生活方式,包括良好的饮食习惯,适当的运动和定期的体检。
6.并发症处理:如果在术后出现任何并发症,例如出血、感染等,医生将立即进行处理,以确保患者的健康和安全。

腹腔镜胆囊切除术名词解释
腹腔镜胆囊切除术(Laparoscopic cholecystectomy)是一种通过腹腔镜技术对胆囊进行切除的手术。
以下是该手术中常用的名词解释:
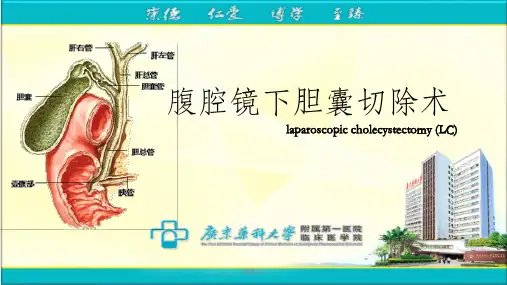
1. 胆囊(Gallbladder):一个存储胆汁的器官,位于肝脏下方。
2. 腹腔镜(Laparoscope):一种器械,通过小切口插入腹腔内,用于观察内部器官。
3. 切除(Cholecystectomy):指完全切除、摘除某个器官或组织。
4. 腹腔(Abdomen):人体腹部的腔隙,包含多个内脏器官。
5. 切口(Incision):在皮肤上制造的小切口,用于插入腹腔镜。
6. 麻醉(Anesthesia):药物或技术,使患者在手术过程中不感觉疼痛。
7. 碎石术(Cholecystolithotomy):在胆囊内切开,将胆囊结石移除的手术。
8. 肝脏(Liver):人体最大的内脏器官,位于上腹部。
9. 胆汁(Bile):由肝脏产生的一种黄绿色液体,用于在消化过程中分解脂肪。
10. 消化道(Gastrointestinal tract):人体的消化系统,包括食道、胃和肠道等器官。
以上是腹腔镜胆囊切除术常见名词的简要解释,如有需要,建议咨询医生以获得更详细的解释和操刀者的专业建议。

腹腔镜胆囊切除术的麻醉管理一、腹腔镜胆囊切除术1、概念腹腔镜胆囊切除术(可简称为LC)指的是以一种特制导管插进腹膜腔,然后再注入二氧化碳,用量大致为2至5公升,待到达到一定压力之后,再向在腹部处开4个约0.5cm至1.5cm的小洞,将胆囊三角区的结构进行解剖,然后离断并且夹闭胆囊管以及胆囊动脉,最后将结石在内的整个胆囊进行切除即可。
2、适应症与禁忌症适应症:腹腔镜胆囊切除术比较适合有症状的胆囊结石患者、有症状的慢性胆囊炎患者、有症状以及有手术指征的胆囊隆起性疾病等。
禁忌症:腹腔镜胆囊切除术并不适合有严重并发症的腹膜炎患者、急性胆囊炎患者、有梗阻性黄疸的患者、胆囊隆起性疾病疑为癌变的患者、有出血性疾病或者是凝血功能障碍的患者等。
3、麻醉方式的选择及麻醉术前准备腹腔镜胆囊切除术的麻醉方式选择主要为气管插管全身麻醉。
全身麻醉最重要的术前准备就是禁饮禁食,这样做的目的是防止使用全身麻醉药之后,患者胃里边的内容物反流到口腔里面,然后进入肺部,最后引起吸入性肺炎。
对择期的全身麻醉手术病人,麻醉医师在麻醉前须要访视病人,评估病情。
访视一般在术前一日进行,对一些病情复杂或新开展的手术则宜在术前数日进行会诊,以便完善麻醉前必要的准备。
对急症手术也尽可能在麻醉前进行访视病人,患者本人或委托人应签署各种麻醉相关的签字单。
麻醉前访视时要根据病人病史、体格检查、实验室检查、特殊检查、病人精神状态、拟施手术等各种资料和情况,进行分析和判断,以完善术前准备并制定合适的麻醉方案。
指导病人配合麻醉,回答有关问题,解除病人的焦虑和恐惧,取得病人的同意和信任。
根据病人的具体情况,就麻醉和手术的风险以及如何配合与手术医师取得共识。
结合我院实际情况作如下的要求:必须的检查项目:血常规、心电图、X线胸片、肝功能、肾功能、血糖、电解质、凝血机制、术前五项。
进入手术室先给予心电监护、测血压等再给予麻醉诱导气管插管,在麻醉诱导时给予麻醉药物的如下:咪达唑仑的用量为0.05 mg/kg、丙泊酚的用量为,苯磺酸阿曲库铵的用量为0.5~0.6mg/kg 、舒芬太尼的用量为0.5μg/kg。
腹腔镜下胆囊切除术操作流程及操作体会腹腔镜下胆囊切除术是一种现代微创手术技术,广泛应用于胆囊疾病的治疗。
相比传统开腹手术,腹腔镜手术具有创伤小、恢复快、疼痛少等优势。
下面将详细介绍腹腔镜下胆囊切除术的操作流程及一些操作体会。
操作流程:1. 准备:手术开始前,准备所需的器械和设备。
患者进入手术室后,麻醉师为患者进行全麻或腰麻。
然后,将患者放置在仰卧位,进行消毒和铺巾。
2. 切口:在脐部进行小切口,用以插入腹腔镜。
然后,再在腹壁其他位置插入2-3个切口,用于器械的插入。
3. 建立工作间:通过脐部切口插入腹腔镜,使其进入腹腔内,并注入一定量的二氧化碳,以便膨胀腹腔,创造一定的操作空间。
4. 观察检查:用腹腔镜检查腹腔内的器官情况,并观察胆囊的位置、大小和结构。
5. 遥控操作:在其他切口插入操作器械,包括剪刀、钳子等,用于操作和处理胆囊。
利用这些器械可以切除囊壁、抽吸胆囊内的胆汁等。
6. 结扎切割:通过腹腔镜和操作器械,将胆囊与肝脏之间的组织连接部分进行结扎和切割,以将胆囊完全分离出来。
7. 取出胆囊:将已完全分离的胆囊取出腹腔,通常是通过脐部切口取出。
8. 清理和缝合:将腹腔内的胆汁吸干,并检查腹腔内是否有出血等并进行处理。
最后,将切口缝合。
操作体会:腹腔镜下胆囊切除术是一种相对复杂的微创手术技术,需要经验丰富的外科医生来进行操作。
以下是一些操作体会:1. 技术要求高:腹腔镜手术需要医生熟练掌握先进的手术技术,对解剖知识和器械的使用要有深入的了解,才能确保手术的安全和有效性。
2. 操作空间狭小:与传统开腹手术相比,腹腔镜手术的操作空间更为狭小,需要医生具备精细操作和手眼协调能力。
3. 注意观察细节:腹腔镜手术中,医生需要通过腹腔镜观察腹腔内器官的情况,注意细节的变化,及时发现和处理可能出现的问题。
4. 减少并发症:腹腔镜手术相比传统手术,可以减少术后疼痛、伤口感染等并发症的发生,但医生仍然需要注意手术中可能出现的并发症,并做好预防和应对的准备。
腹腔镜胆囊切除术诊疗指南一、概述腹腔镜胆囊切除术(Laparoscopic cholecystectomy,LC)是20世纪普通外科领域最为重要的一项新兴技术。
自80年代后期,法国的Mouret(1987)和Dubois(1988)先后在临床开展了LC以来,得到了外科界公认,并很快推广应用。
与常规开腹胆囊切除术相比,具有创伤小、痛苦轻、恢复快、住院日短、对腹腔内脏器干扰少等优点。
【适应证】腹腔镜胆囊切除术适应于无手术禁忌证的所有胆囊良性疾病。
1.有症状的胆囊结石。
2.有症状的非结石性胆囊炎。
3.胆囊隆起性病变。
【禁忌证】1.疑有胆囊癌者。
2.合并原发性胆管结石及胆道狭窄者。
3.肝硬化并门静脉高压症者。
4.有凝血功能障碍及出血倾向者。
5.腹腔内严重感染及腹膜炎者。
6.妊娠合并胆石症者。
7.Mirizzi综合征。
8.合并胆肠瘘。
9.严重心肺功能障碍及不能耐受气管插管全身麻醉者。
10.腹腔内广泛而严重粘连者。
11.不宜建立人工气腹者。
【术前准备】1.术前检查1) 详细询问病史、仔细的体格检查。
2) 生化及其他常规检查。
3) 影像学检查。
2.术前谈话3.皮肤准备注意脐部的清理。
4.肠道准备术前12小时禁食,4小时禁饮。
5.术前放胃管有助于术野的显露,并可防止误吸。
6.设备和器械的准备1) 仪器:CO2气腹机、内镜电视摄像系统、冷光源、多功能高频电刀和冲洗吸引器。
2) 器械:腹腔镜、气腹针、套管针、各类抓钳、电凝钩、微型剪、冲洗吸引管、钛夹与施夹器、弯型分离钳、取石钳等。
【技术要点】1.麻醉选择多采用气管插管全麻,也可采用硬外麻醉。
2.病人体位及操作者位置1) 病人取仰卧位,头侧抬高10°~20°,手术台向左侧倾斜15°。
2) 术者站在病人的左侧,助手站在术者的同侧,电视腹腔镜主机放在病人的右上方,器械台放在病人的脚侧。
3.手术步骤1) 建立气腹:全麻成功和消毒铺巾后,于脐下缘(或上缘)作一约10mm长的弧形切口,提起切口两侧腹壁,用气腹针垂直插入至腹腔,连接CO2气腹机建立气腹。