动态高血压监测的诊断标准及临床意义
- 格式:doc
- 大小:20.50 KB
- 文档页数:8

24 h动态血压各项指标及其意义于佳岚【期刊名称】《医学综述》【年(卷),期】2012(018)019【摘要】动态血压监测帮助临床医师可以获知以下内容:血压变异性,与患者自主神经调节功能及压力反射的敏感性有关,可预测靶器官受损程度;晨峰血压,晨起交感神经兴奋性及体液调节异常造成血压急剧升高,达一定数值将对心、脑血管造成危害;实时血压数值,单纯收缩期高血压/脉压增大多见于老年高血压患者,在高血压治疗过程可能出现"J曲线效应",准确得到血压数值及正确用药将决定患者预后.%The ambulatory blood pressure monitoring( ABPM )is conducted to obtain the following parameters : blood pressure variability (BPV ), which is related to autonomic nervous system( ANS )and barore-flex sensitivity( BRS ), can be used to predict the severity of target organ damage; morning blood pressure surge( MBPS ): increased sympathetic tone and abnormally high body fluids cause blood pressure significantly elevating, which will damage the blood vessels of the brain and heart; real-time blood pressure: isolated systolic hypertension( 1S11 )/pulse pressure increases is particularly common in the elderly, J-curve phenomenon might appear in the treatment of hypertension. So an accurate blood pressure and a correct medication play an important role in the prognosis of hypertension patients.【总页数】3页(P3210-3212)【作者】于佳岚【作者单位】中国人民解放军第210医院干部一科,辽宁,大连,116000【正文语种】中文【中图分类】R544【相关文献】1.24小时动态血压诊断高血压的临床意义 [J], 王传花2.老年原发性高血压伴靶器官损伤患者24 h动态血压检测临床意义 [J], 侯晶;刘英;李青山;段涛3.24小时动态血压监测在高血压患者中的临床检测意义 [J], 胡雪芳;沈春兰;朱奇志4.24小时动态血压监测在高血压患者中的临床检测意义 [J], 胡雪芳;沈春兰;朱奇志5.老年高血压伴脑梗死患者24h动态血压特点及临床意义 [J], 杨英峰;余志灵;徐方芳因版权原因,仅展示原文概要,查看原文内容请购买。
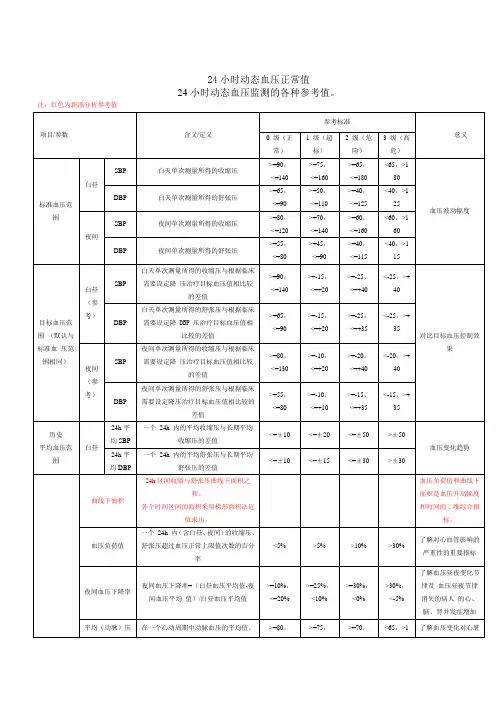
24小时动态血压正常值24小时动态血压监测的各种参考值。
注:红色为新添分析参考值控制 24h 血压的目的:1、降低 24h 血压负荷值2、降低血压变异性3、恢复血压昼夜节律4、降低晨峰血压5、调整治疗手段和用药(T/P 比值、SI 指数符合要求),改善疗效,降低 24h 血压波动幅度,恢复血压平稳适应症:经医生诊治,有以下情况者,可考虑作动态血压监测:①医院内测得血压,与在家中测得血压有较明显差别。
②发作性高血压。
③顽固性高血压。
④体位性低血压。
⑤某些可能与血压改变有关的症状如:晕厥。
⑥高血压治疗效果的评估。
舍弃标准:ABPM 舍弃标准: 由于 ABPM 的局限性,有少数血压读数可信度差,应予舍弃(美国 AND 公司标准):收缩压:> 260mmHg 或<70mmHg。
舒张压:>150mmHg 或<40mmHg。
脉压:>150mmHg 或<20mmHg。
被舍弃的血压读数约占全部读数的10~15%。
ABPM 正常参照值 24小时血压平均值:<125/80mmHg。
白昼血压平均值<135/85mmHg。
夜间血压平均值<115/70mmHg。
血压负荷<10%。
动脉硬化:全称动态动脉硬化指数(Ambulatory arterial stiffness index, AASI)。
其定义为:1减去低压对高压的回归斜率(AASI = 1 - (the regression slope of diastolic pressure on systolicblood pressure))。
具体意思:通过动态血压仪测得多组血压值之后(包括成对的舒张压和收缩压),以横轴为高压值,纵轴为低压值建立坐标系,这些血压值在坐标系中虽是一些散乱的点,但对应的高压和低压值之间有一定的规律,使用统计学中相关系数的定义,可以算出高压值与低压值的一个相关系数,即回归斜率。
也就是说,若令低压为变量y,高压为x,则其关系如下:y = k * x; 则动脉硬化指数为: 1 - k;临床意义: AASI的值范围为:0-1;年经人通常<0.5,老年人通常<0.7。

小时动态血压监测临床意义YKK standardization office【 YKK5AB- YKK08- YKK2C- YKK18】24小时动态血压监测简介心电图室新进英国牛津动态血压分析系统一套,可以对高血压病人进行用药前、后24小时动态血压监测,是高血压病临床诊断、用药指导及疗效评估的重要手段。
该检查项目收费标准:100元/人次,其临床意义如下:一.明确高血压的诊断由于血压波动,偶测血压值对高血压患者较易漏诊,而动态血压动态监测有助于及早发现高血压患者,尤其是一过性血压升高者。
二.鉴别原发性高血压与继发性高血压原发性高血压与正常人相似, %的患者夜间血压下降大于 15mmHg,而继发性高血压66%的患者无明显昼夜节律变化,如嗜铬细胞瘤、糖尿病、肾病、原发性醛固酮增多症及肾移植术后患者血压夜间升高,无昼夜节律变化。
三.判断高血压病情程度动态血压参数和高血压的病情程度均有很好的相关性。
血压水平持续较高、日夜节律减小或消失、血压变异性较大、血压负荷增高等,提示高血压并发症的存在、心、脑血管事件发生的可能性增大,而且呈正相关。
24小时血压均值<120mmHg/80mmHg者很少有并发症,而>160mmHg/100mmHg者则出现并发症。
血压负荷>40%,是高血压心、脑受累的警报。
四.评估高血压的预后1.动态血压与左室肥厚24h平均收缩压增高是导致高血压左室肥厚的重要因素。
昼夜节律消失,夜间血压降幅越小,左心室肥厚程度越重。
2.动态血压与心肌缺血与“勺型”血压患者相比,“非勺型”血压患者更易出现心肌缺血,尤其是清晨血压升高的患者,心源性猝死和心肌梗死等心血管事件的发生率更高。
3.动态血压与肾脏损害“非勺型”患者尿微量白蛋白和尿白蛋白的排泄率均高于“勺型”血压患者,是肾功能受损的早期表现,动态血压监测血压水平越高,尿微量白蛋白和尿白蛋白的排泄率越高。
4.动态血压与脑卒中血压越高,脑卒中发生率越高。
血压昼夜节律消失的患者更容易发生脑卒中。

动态血压监测的临床应用及对降压治疗的指导意义英国高血压指南建议,所有诊室血压在140/90 mm Hg(1 mm Hg=0.133 kPa)以上怀疑高血压的患者都必须进行动态血压监测,对诊室筛查发现的高血压予以确诊[1]。
除了诊室血压≥180/110 mm Hg的重度或3级高血压患者,都应该等待动态血压监测(ambulatory blood pressuremonitoring,ABPM)的结果才能启动降压药物治疗。
该指南强调了动态血压监测对高血压诊断及治疗的指导作用。
在最近进行的欧洲高血压学会年会上,专门召开了“动态血压监测指南研讨会”,共同讨论制定第一部“欧洲动态血压监测指南”,。
由此可见,ABPM在高血压的诊断及治疗领域的地位不断提高。
Journal of Hypertension杂志上发表了澳大利亚动态血压监测专家共识[2](以下简称该共识)。
该共识的主要目的是提供降压起始治疗及降压靶目标的动态血压监测数值以指导临床实践,同时该共识全面系统地阐述了动态血压监测的临床应用。
1 与诊室血压相比,动态血压能更准确地反映实际的血压水平,与预后关系更密切三种常见的测量血压的方法是诊室血压、动态血压监测及家庭自测血压。
血压水平受到活动、体温、情绪及昼夜节律等的影响。
各大高血压指南主要依据诊室血压评价患者心血管病风险。
诊室血压因测量次数过少以至于不能准确地反映真实的血压水平[3]。
动态血压监测白天每15~30分钟测量血压1次,夜间每30~60分钟测量血压1次,通过增加血压测量次数既可以测量活动状态下的血压,也可以测量睡眠中的血压,因而可以更准确地反映一个人整体血压水平(表1)。
西班牙高血压协会在2004年进行了一项大型的“西班牙高血压学会动态血压登记研究”[4]。
该研究共纳入10万余例进行ABPM的患者,通过对比ABPM与诊室测量血压的结果发现,单纯采用诊室血压管理高血压患者既可能低估高血压控制情况,也可能高估血压控制情况,不仅造成大量医疗资源的浪费,也严重不利于患者的健康。


动态血压监测的临床意义【摘要】目的:分析动态血压(abpm)监测的临床意义。
方法:采用美国pmi公司的24h动态血压仪记录(dp 5000a mini),装有计算机系统自动监测分析。
共监测560例(男性347例、女性213例)有临床症状,但常规心电图无明显异常者,分析症状与血压的关系。
结果:117例出现症状时与血压波动有明显关联。
结论:abpm 同步监测有利于分析临床症状与血压的联系。
【关键词】动态血压监测;高血压【中图分类号】r446.1 【文献标识码】a 【文章编号】1004—7484(2013)09—0686—021 资料与方法1.1 对象选择我院2012年3月~2013年3月同步监测成功的560例,男性347例、女性213例,年龄39~75(平均65.8)岁。
均为ⅰ~ii级高血压病者或血压不稳定需确诊者。
1.2 方法1.2.1 abpm监测采用美国pmi公司的24habpm仪(dp 5000a mini)。
将袖带缚于左上臂,袖带下缘距肘窝2 cm,其松紧以刚能容纳2横指为适度。
监测时间为24 h,白天7:00-22:00监测间隔时间为30min,夜间22:00~7:00监测间隔时间为60min。
监测期间嘱患者详细记录生活日志(含休息、生活、运动及自觉症状、服降压药时间等情况)。
如有不适感觉如头晕、胸闷等,可自己临时加测对侧血压。
1.2.2 血压平稳性指标主要包括血压变异系数(cv)、降压平滑指数、谷/峰比值。
cv表示在一定时间内血压波动程度,有短时变异和长时变异,等于每小时血压下降值标准差/24h平均降低值,分别求出24h、白昼、夜间cv值,表示不同时间阶段血压波动程度。
si为cv的倒数(1/ cv),反映降压平稳性。
si愈高,降压愈平稳。
t/ p比值为降压谷效应值与峰效应值之间的比值。
谷效应值指药物在剂量末、下次剂量前血压降低值;峰效应值指药物最大效应时血压降低值。
在良好血压控制下,短时与长时血压变异性降低,(t/ p)达50%~67%以上。

动态血压的诊断标准及其临床意义一、什么是动态血压动态血压,就是使用动态血压记录仪测定一个人昼夜24小时内,每间隔一定时间内的血压值。
动态血压包括收缩压、舒张压、平均动脉压、心率以及它们的最高值和最低值,血压负荷、夜间血压下降百分率、血压晨峰、血压变异系数等项目。
动态血压监测能够评估24 h血压的动态变化,发现阵发性血压升高等血压波动过大情况;能够有效识别诊室外时段血压异常,尤其是夜间血压不下降、夜间高血压等病理状态,这些血压特征对临床排查继发性高血压有一定的提示作用。
二、动态血压的诊断标准根据《2020中国动态血压监测指南》,用于诊断高血压的动态血压监测指标主要包括:24 h、白天、夜间所有血压读数的收缩压与舒张压的平均值。
诊断高血压的动态血压监测标准是:24 h平均收缩压/舒张压≥130/80 mmHg,或白天(6:00~22:00)平均收缩压/舒张压≥135/85 mmHg,或夜间(22:00~6:00)平均收缩压/舒张压≥120/70 mmHg。
不论是否接受降压药物治疗,如果清晨(6:00~10:00)平均收缩压/舒张压≥135/85 mmHg,则可以诊断为“清晨高血压”。
对应不同诊室血压水平,基于人群事件发生风险的动态血压诊断阈值如表1所示:诊室收缩/舒张(mmHg)24 h收缩/舒张(mmHg)白天收缩/舒张(mmHg)夜间收缩/舒张(mmHg)<120/<80<115/<75<120/<80<100/<65120-129/<80115-124/<75120-129/<80100-109/<65130-139/80-89125-134/75-84130-139/80-89110-119/65-74140-159/90-99135-144/85-94140-149/90-99120-129/75-84≥160/≥100≥145/≥95≥150/≥100≥130/≥85表1 对应不同诊室血压水平,基于人群事件发生风险的动态血压诊断阈值三、动态血压的临床意义动态血压监测主要有以下几个方面的临床应用:诊断高血压,提高高血压诊断的准确性,排除白大衣效应,发现隐蔽性高血压。


动态血压监测在高血压诊断与治疗中有何价值?作者:彭峰,谢良地(福建医科大学附属第一医院福建省高血压研究所)发布时间:2012-6-4 15:49:00 点击数:57动态血压监测(ABPM)是通过仪器自动间断性定时测量日常生活状态下血压的一种诊断技术。
由于ABPM 克服了诊所血压测量次数较少、观察误差和白大衣效应等局限性,所以能较客观地反映血压的实际水平与波动状况。
因此较其它血压监测方法具有很多优点:能够发现白大衣性高血压、隐匿性高血压、24 小时血压变异及晨峰现象等。
对高血压的诊断、治疗、疗效评定、预后及对靶器官损害的判断等方面具有非常重要的价值。
1动态血压监测的优点和缺点ABPM 的优点:无观察误差和读数选择偏差;有较多血压读数,可获得24 小时、白昼、夜间和每小时的血压均值,24 小时血压均值有较好的重复性;无白大衣效应和安慰剂效应;可评估短时血压变异、昼夜血压改变和降压治疗后24 小时血压控制状况。
ABPM 的缺点:每次测得的血压读数可能欠准确,尤其在活动时;受睡眠质量的影响;每小时血压均值的重复性较差;费用较高。
2ABPM的诊断标准2010 年版高血压指南明确指出,24 小时、白天与夜间血压的平均值反映不同时段血压的总体水平,是目前采用24小时动态血压诊断高血压的主要依据,其诊断标准包括:24 小时≥ 130/80mmHg,白天≥ 135/85 mmHg,夜间≥120/70 mmHg。
3ABPM在高血压诊断中的应用3.1甄别白大衣性高血压白大衣性高血压是指日常血压正常,但由于对医院环境和医务人员的警觉反应致使血压升高的现象。
在轻型高血压约占20% ~35%,多见于女性、年轻人、体形瘦小以及病程较短、病情较轻的患者。
诊断时要注意与高血压患者的白大衣效应(White Coat Effect)区别开来。
白大衣性高血压的发生机制可能属于条件反射。
这些患者在规律性出现的应激情况,例如上班工作,并不引起血压升高。


动态血压监测的应用及价值我国高血压病的现状据2002年第四次全国居民营养与健康状况调查结果显示,我国人群高血压患病率18.8%,全国有高血压患者约1.6亿;但高血压的知晓率、治疗率及控制率均很低。
大量研究表明,高血压是引起心脑血管疾病最重要的危险因素,其并发症脑卒中、冠心病、心力衰竭等疾患具有高度的致死率和致残率,由高血压引起的心脑血管疾病在我国的疾病负担和死因中均占首位,严重危害我国社区群众的健康。
动态血压监测的应用动态血压监测应用于1962年,国外近年已较广泛应用于临床。
我国于1989年也开始研究和应用这一新技术——24小时无创性动态血压监测(Abpm)。
它能自动监测患者24小时(70~100次)总体血压变化,能体现日常生活及昼夜变化规律。
较偶测血压(偶测血压根据美国预防检测评估和治疗高血压提出的偶测收缩压≥140mmHg或舒张压≥90mmHg的诊断高血压标准[1])产生的白大衣高血压,能诊断和排除高血压,根据血压昼夜节律变化判断靶器官的损害程度,并通过监测血压与心率的变化,可指导临床应用降压药和服药时间。
配戴及记录:动态血压监测仪袖带固定于右上臂下缘距肘关节1~2cm。
松紧为插入1指为度,然后确定测量间隔时间为日间(6:00~22:00)每30分钟自动充压并记录1次夜间(22:00~6:00)每1小时自动充压并记录1次,连续记录24小时血压如果有效血压次数<总测量次数的80%时,重测动态血压。
每例受试者24小时应获得42个血压监测值,有效监测次数应获得次数>85%视为有效。
动态血压研究参数及正常参考值[2]:24小时<30/80mmHg,白昼<138/85mmHg,夜间<125/75mmHg。
24小时血压负荷值<10%。
生理状态下,人体血压表现为夜低昼高型,即夜间血压水平较低,自觉醒前后人体血压迅速增高并于10~12小时达到峰值,此后血压便逐渐降低,但日间一直维持在较高水平,夜间血压进一步下降,于3:00~5:00处于最低谷。
动态血压监测中日友好医院姜红动态血压监测的主要内容有四个方面:第一,是动态血压监测的临床意义;第二,动态血压监测的方法;第三,是动态血压测量的临床应用;第四,我们总结的看一下动态血压监测的总体情况。
首先我们先看一下动态血压监测的意义。
2011年新版英国高血压指南当中,是对于高血压的治疗和诊断进行了如下的评述。
所有诊室血压在140/90mmHg以上怀疑高血压的患者都必须进行动态血压监测(ABPM),对诊室筛查发现的高血压予以确诊。
除了诊室血压在180/110mmHg以上的重度或者3级高血压患者,都应该等待ABPM的结果才能启动降压药物治疗。
这样的降压治疗的指南,引起了很多的争议,我们到底怎样诊断高血压,是否都等待动态血压监测的结果才能启动降压治疗,如何诊断高血压,是先治疗还是要先进行动态血压监测,下面我们从几个方面进行讨论。
首先让我们先复习一下诊所血压和动态血压的不同点。
就像这张幻灯片所示,诊室血压是传统的血压监测方法,在就诊的某一个时间点测量血压值,也叫偶测血压,它反应了患者在某一时间点的血压的状态,但诊所血压有相当的局限性。
因为在有限的就诊时间内测量,测量的次数比较少,仅仅反应了这个血压的个别的数值,难以反应这个患者的全貌。
另外因为患者和医生的观察误差比较大,有可能会出现白大衣效应。
而动态血压是以动态血压监测的方法,在24小时内,每小时或者每半小时多测几次血压,因此动态血压可以较全面的、准确的反应患者的血压的全景。
就像这个图表中所示 (PPT5) ,患者如果服用A药和B药后,在临床上检查的个别时间,我们可以得到相同的诊所血压,但是很容易让人认为两种治疗药物控制血压的能力非常一样,或者是基本相当。
但如果用动态血压监测,我们就会发现两个药在其他时段,也就是说在服药后的8小时以后,对血压的控制能力实际上是非常悬殊的。
如图所示,B药控制血压的能力就不如A药。
正如2010年中国高血压指南当中的描述,血压测量目前主要有三种方式:第一是诊室血压,第二是动态血压,第三是家庭自测血压。
动态血压报告解读xx中医学院附属医院心血管科血压作为重要的生理参数之一,随着机体的生理节奏或外界环境的变化呈明显的波动性,这种现象称为血压的变异性(blood pressure variability,BPV)。
原发性高血压主要是以体循环动脉压力增高为主的临床综合征。
目前大量的研究发现,(1)血压变异性与高血压靶器官损害有相关性动态血压监测(ambulatory blood pressure monitoring,ABPM)可反映不同生理节律和外界环境时的血压变化,无测(2,3)量者偏差及“白大衣”现象,可全面、详尽地观察一天中血压的动态变化。
因此,采用动态血压检测技术可较好地反映血压的变异性,为临床诊断、治疗和预后评估提供重要依据。
临床常用的ABPM参数有平均血压、夜间血压下降率、血压变异系数、血压负荷、动态脉压、趋势图、最高血压值、最低血压值、曲线下面积、动态心率、谷/峰值和平滑指数等。
一. 监测方法:以美国 Welch Allyn 无创性携带式动态血压检测仪为例:袖带绑于受试者左上臂,自动充气测量收缩压、舒张压,并同时记录心率的变化。
设08: 00- 23: 00 为日间,23:00 - 08: 00 为夜间。
白昼为每15min 、夜间每30min测量一次血压,监测期间正常活动,每小时区间有效读数无缺漏,符合有效血压读数标准: 收缩压(4)70-260mmHg, 舒张压40-150mmHg, 脉压20-150mmHg。
有效测量血压>90% , 排除心房颤动者。
二. 动态血压正常参考标准:根据最新2010年中国高血压防治指南(修订版)建议,“使用符合国际标准(BHS和AAMI)的检测仪,动态血压的国内正常参考标准:24小时平均值<130/80mmHg,白昼平均值<135/85mmHg,夜间平均值<120/70mmHg,正常情况下,夜间血压值比白昼血压均值低10-20%”。
动态血压诊断标准动态血压监测是指通过连续24小时测量血压,以了解患者在日常生活中的血压变化情况,是评估高血压患者病情严重程度和治疗效果的重要手段。
动态血压监测不仅可以提供更准确的血压数据,还可以评估患者的心血管风险,指导临床治疗和用药。
因此,动态血压诊断标准对于临床诊断和治疗具有重要意义。
一、动态血压监测的适应症。
1. 反映白大血压的变异性,对于有高血压病史或疑似高血压的患者,尤其是在青壮年患者中,由于血压的变异性较大,单次测量容易出现假阳性或假阴性结果,因此需要进行动态血压监测。
2. 评估降压治疗效果,对于正在接受降压治疗的患者,通过动态血压监测可以全面了解患者的血压状况,评估治疗效果,指导调整用药方案。
3. 伴随症状的患者,对于伴随头晕、头痛、心悸等症状的患者,动态血压监测可以帮助医生判断是否存在血压波动或血压异常。
二、动态血压监测的禁忌症。
1. 急性心肌梗死、心力衰竭等急性病情的患者。
2. 严重心律失常的患者。
3. 血小板减少症、出血性疾病等血液系统疾病患者。
4. 对袖带充气过敏的患者。
5. 无法配合的患者,如精神病患者、智力障碍患者等。
三、动态血压监测的操作方法。
1. 选择合适的动态血压监测仪器,根据患者的情况选择适合的监测方案,一般包括日间监测和夜间监测。
2. 在监测前,应告知患者相关注意事项,如保持正常作息、不要过度活动、避免受到外界刺激等。
3. 在监测过程中,患者应保持正常的日常生活方式,不要过度紧张或焦虑,避免影响监测结果的准确性。
四、动态血压监测结果的评估。
1. 正常动态血压,白天和夜晚平均动态血压均在正常范围内。
2. 白天高夜晚正常,白天动态血压升高,夜晚动态血压正常,提示白天存在高血压。
3. 白天正常夜晚高,白天动态血压正常,夜晚动态血压升高,提示存在夜间高血压。
4. 全天动态血压升高,白天和夜晚动态血压均升高,提示全天动态血压升高。
五、动态血压监测的临床意义。
1. 提供更准确的血压数据,帮助医生更好地评估患者的血压状况。
动态血压监测在高血压诊断与治疗中有何价值?作者:彭峰,谢良地(福建医科大学附属第一医院福建省高血压研究所)发布时间:2012-6-4 15:49:00 点击数:57动态血压监测(ABPM)是通过仪器自动间断性定时测量日常生活状态下血压的一种诊断技术。
由于ABPM 克服了诊所血压测量次数较少、观察误差和白大衣效应等局限性,所以能较客观地反映血压的实际水平与波动状况。
因此较其它血压监测方法具有很多优点:能够发现白大衣性高血压、隐匿性高血压、24 小时血压变异及晨峰现象等。
对高血压的诊断、治疗、疗效评定、预后及对靶器官损害的判断等方面具有非常重要的价值。
1动态血压监测的优点和缺点ABPM 的优点:无观察误差和读数选择偏差;有较多血压读数,可获得24 小时、白昼、夜间和每小时的血压均值,24 小时血压均值有较好的重复性;无白大衣效应和安慰剂效应;可评估短时血压变异、昼夜血压改变和降压治疗后24 小时血压控制状况。
ABPM 的缺点:每次测得的血压读数可能欠准确,尤其在活动时;受睡眠质量的影响;每小时血压均值的重复性较差;费用较高。
2ABPM的诊断标准2010 年版高血压指南明确指出,24 小时、白天与夜间血压的平均值反映不同时段血压的总体水平,是目前采用24小时动态血压诊断高血压的主要依据,其诊断标准包括:24 小时≥ 130/80mmHg,白天≥ 135/85 mmHg,夜间≥120/70 mmHg。
3ABPM在高血压诊断中的应用3.1甄别白大衣性高血压白大衣性高血压是指日常血压正常,但由于对医院环境和医务人员的警觉反应致使血压升高的现象。
在轻型高血压约占20% ~35%,多见于女性、年轻人、体形瘦小以及病程较短、病情较轻的患者。
诊断时要注意与高血压患者的白大衣效应(White Coat Effect)区别开来。
白大衣性高血压的发生机制可能属于条件反射。
这些患者在规律性出现的应激情况,例如上班工作,并不引起血压升高。
有研究显示,白大衣性高血压患者未来进展为持久性高血压的危险为血压正常人群的2倍。
目前一般认为这种类型患者并不需要实施积极降压治疗。
白大衣性高血压的预后和治疗取决于所伴随的心血管危险因素。
3.2发现隐匿性高血压隐匿性高血压是指诊室血压正常,但ABPM 高于正常值,这一类患者又被称为“反白大衣高血压”。
约占正常血压者的15% 左右,这类患者表现为对日常生活中的应激状况或运动有较强的升压反应。
多见于男性、老年人、糖尿病、代谢综合征、诊所血压在正常高值者。
隐匿性高血压患者中在确诊时大部分人已经有微量蛋白尿和左心室肥厚等明显靶器官损害。
如果临床上有难以解释的明显靶器官损害,例如鼻出血、眼底出血、心力衰竭,应高度怀疑隐匿性高血压,其诊断主要依靠动态血压监测。
对这类患者,应该实施积极降压治疗,尽可能逆转靶器官损害。
3.3了解老年高血压的特殊表现老年高血压患者由于动脉血管僵硬、顺应性减退、血管压力感受器的调节功能障碍等因素,血压波动性很大,易出现特殊情况,如单纯性收缩期高血压、白大衣性高血压、饭后低血压以及体位性低血压等。
ABPM 既可以早期发现高血压,又可以避免过度治疗引起严重低血压。
3.4确定夜间高血压夜间血压是指夜间睡眠时血压的平均水平,反应个体的基础血压状态。
ABPM 是唯一可以监测睡眠期间血压的无创性技术。
白天和夜间的动态血压变化与降压治疗具有相关性,夜间血压的诊断价值优于白天的血压水平。
24 小时动态血压监测能更好地发现夜间高血压患者。
3.5识别妊娠高血压白大衣高血压可发生于30% 的妊娠妇女,白大衣高血压的妊娠妇女进行剖宫产的比率明显增高,通过ABPM 明确诊断可以避免过多的和不必要的住院及服用降压药物。
3.6评估顽固性高血压当患者联合使用3 种或3种以上降压药物(其中1种为利尿降压药)后,诊所血压仍未控制在140/90 mmHg 以下,称为顽固性高血压。
除ABPM 外,还需要通过仔细询问病史以排除那些对治疗的依从性不好,药物治疗剂量、联合用药不当的情况。
ABPM 可以鉴别是真正的顽固性高血压还是白大衣效应等引起的高血压,以进一步指导用药。
4了解高血压全貌4.1血压昼夜节律生理状态下正常人的动脉血压呈明显的昼夜波动。
夜间血压下降率=(日间收缩压平均值- 夜间收缩压平均值)/ 日间收缩压平均值×100%。
该值≥ 10%且<20%为“杓型”,<10%为“非杓型”,≥20%称为“深杓型”,<0为“反杓型”,后三者为异常血压昼夜节律。
血压24 小时昼夜节律变化和高血压所致的心脑血管等靶器官损伤有密切关系,“非杓型”和“深杓型”高血压较“杓型”高血压有更严重的靶器官损害。
4.2血压变异性血压变异性增加是不良心血管事件的独立预测因子。
血压波动幅度和频率加大会增加靶器官损害的发生率和严重程度以及心血管疾病发生率和死亡率。
血压变异性与高血压靶器官损伤之间的相关系数大于24 小时平均血压与靶器官损伤之间的相关系数,血压变异性程度与高血压引起的靶器官损害有关。
通常用ABPM 测得的血压均值标准差来反映血压变异性。
4.3血压晨峰现象起床后2 h 内的收缩压平均值-夜间睡眠时的收缩压最低值≥ 35 mmHg 为晨峰血压增高。
许多心血管事件发生于睡眠之后的早晨,与清晨血压高峰出现相关。
有效降低清晨血压的明显波动可减少心血管事件的发生。
4.4动态脉压与动态血压均值24 小时动态血压均值和24 小时脉压是高血压心血管事件的独立预测指标,24 小时动态血压均值亦是诊断高血压的指标。
通过应用ABPM 可以早期发现动态脉压和血压均值的异常,从而达到有效降压和预防靶器官损害的目的。
4.5血压负荷值血压负荷值是指收缩压和舒张压读数分别超过正常范围次数的百分率,正常人一般应<10%。
ABPM 所测得的血压负荷是诊断高血压和预测靶器官损害的重要指标,当血压负荷>40% 时,60% ~90% 患者出现左心室肥厚或舒张功能减退。
收缩压负荷比舒张压负荷与左心室肥厚的相关性更好。
5评估高血压治疗疗效及指标24 小时血压变化幅度越大,靶器官损害越大,ABPM 对研究和了解预后是一个重要工具。
从考核降压疗效的角度,ABPM 最有价值和常用的指标是24 小时、白昼和夜间平均收缩压与舒张压下降幅度(治疗前- 治疗后),降压效应谷/ 峰比值(T/P),平滑指数(SI),以及服药后18~24 h 平均收缩压与舒张压降压幅度(治疗前- 治疗后)。
24 小时、白昼和夜间平均收缩压与舒张压下降幅度反映平均降压强度。
降压效应T/P和服药后18~24 h平均收缩压与舒张压降压幅度是评价24 小时持续降压能力的主要指标。
SI 能综合评价24 小时平稳降压的程度。
ABPM已成为指导降压治疗及评价药物疗效的有效技术手段。
总之,ABPM 作为最重要血压测量方式之一,在高血压的诊断、治疗、疗效评估及基础与临床研究方面具有重要的价值。
然而,ABPM一些参数的分析方法,降压疗效标准和提示预后的参数指标均有待进一步研究、建立和完善。
随着科学的进步,ABPM 在高血压诊断治疗中的应用会更加规范、合理和统一。
动态高血压监测的诊断标准及临床意义:1 动态血压参数的正常值尚无统一标准,1999年10月中国卫生部高血压联盟暂定标准:24h动态血压平均值<130/80mmHg;白天血压平均值<135/85mmHg;夜间血压平均值<125/75mmHg。
White(1989)认为:白昼平均血压应<130/80mmHg,若>140/90mmHg为异常血压,异常血压的读数<总读数20%为正常标准。
白昼平均血压应>135/85mmHg,异常血压的读数>总读数的50%即为高血压,这种表示24h内收缩压和舒张压超过正常范围的次数占记录总次数的百分率称血压负荷值。
国内一般采用>140/90mmHg的次数超过总记数的20%为高血压诊断标准。
昼夜血压节律:把24小时每次测量的血压值连接起来,就是动态血压曲线,它反映了24小时昼夜血压节律。
正常人24小时动态血压曲线形态呈双峰一谷的长柄勺形状,也就是所说的杓型血压。
上午6~10时及下午4~8时是两个峰,夜间最低,是谷。
如果血压节律异常,则高血压靶器官损害如左心室肥厚、脑血管疾病、肾脏损害发生率高且严重。
血压负荷:血压负荷是指血压超过正常值的次数占总测量次数的百分比。
血压负荷更能预测靶器官损害,血压负荷>40%,是高血压并发靶器官损害的指标,应积极治疗。
2 动态血压监测在诊断中的意义主要在于两方面:(1)可用于早期发现高血压患者。
部分高血压病患者血压多在5~6时或19~20时升高,依靠偶测血压易漏诊;(2)区分继发性高血压或特殊类型高血压。
血压正常者和原发性高血压患者均有睡眠中血压下降的规律,而部分继发性高血压患者或特殊类型高血压患者无此规律。
所以对临床怀疑有继发高血压患者应做24h动态血压监测,或夜间血压下降不明显者应想到继发性高血压的可能性。
3 动态血压监测在治疗中的意义在于:(1)避免夜间睡眠中过度的血压下降,因为夜间血压过度下降可导致低血压甚至脑血栓形成或冠状动脉供血不足。
所以应根据血压变化的生理节奏及降压药物在体内的高峰时间合理用药;(2)用24h内血压波动来观察并了解抗高血压治疗效果较偶测血压更有意义。
当高峰时血压降到正常才能更好地预防脑血管并发症的发生。
因为有些轻中度高血压患者接受治疗后,在就诊时血压正常,不一定表明高峰时血压也正常。
如有侵权请联系告知删除,感谢你们的配合!。