急性心力衰竭临床诊治及新进展
- 格式:ppt
- 大小:185.50 KB
- 文档页数:56





急性心力衰竭临床诊治及新进展.txt 遇事潇洒一点,看世糊涂一点。
相亲是经销,恋爱叫直销,抛绣球招亲则为围标。
没有准备请不要开始,没有能力请不要承诺。
爱情这东西,没得到可能是缺憾,不表白就会有遗憾,可是如果自不量力,就只能抱憾了。
急性心力衰竭是指由于心脏结构或功能的异常,迅速引起心排量的降低,导致组织器官低灌注和急性淤血的一组临床综合征。
心脏结构的异常可以表现为急性心肌或瓣膜的病变,功能的异常可以是收缩性或舒张性心力衰竭,也可以由心律失常或心脏前后负荷的不匹配引起。
临床上以突发严重的呼吸困难为首要症状,可以表现为急性肺水肿或心源性休克,严重危及生命,需要紧急处理。
急性心力衰竭可以发生在既往无心脏病的患者,首次新出现急性心衰或一过性的急性心功能异常;也可以发生在有心脏病的患者,在慢性心力衰竭的基础上出现急性失代偿。
急性心力衰竭分为以下几种类型,依其发生频率顺序排列:失代偿性急性心力衰竭,急性肺水肿,高血压性急性心衰,心源性休克,急性右心衰和高心排血量性急性心衰。
近年来,急性心力衰竭日益引起人们的重视,相继有多个急性心衰的注册研究问世,美国发表了ADHER, OPTIMIZE-HF研究的结果,欧洲公布了EUROHF-, EUROHF-II研究,并在2005 年推出了急性心力衰竭的治疗指南。
ADHERE (The Acute Decompensated Heart Failure National Registry )研究回顾性分析2004 年1 月前274 医院105 ,388 名急性失代偿性心衰患者的临床特征及治疗状况,高血压(73%)、冠心病(57%)和糖尿病(44%)是最常见的病因,平均住院死亡率为4%。
收缩功能代偿的急性失代偿心衰约占50.4%,多见于老年、女性、高血压的患者,较少使用ACEI 或ARB该部分病人的住院期间死亡率低于急性收缩性心衰,分别为2.8%、3.9%。
血BUN>37mg/dl, SBF K 120mmHg是预测死亡的独立危险因子。
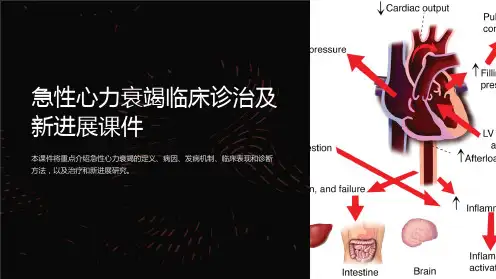

急性心力衰竭的诊断和处理——2008年欧洲心脏病学会/心力衰竭分会(ESC/HFA)指南简介浙江大学医学院附属第一医院胡申江一、定义急性心力衰竭(AHF)是指突然发生的、或加重的心力衰竭症状和体征,须紧急治疗。
AHF可以是新发生的心力衰竭、或慢性心力衰竭恶化。
多种心源性和非心源性因素可诱发急性心力衰竭。
二、急性心力衰竭的病因和诱发因素表急性心力衰竭的病因和诱发因素缺血性心脏病急性冠脉综合征(ACS)、右室心肌梗死瓣膜病变瓣膜狭窄、瓣膜关闭不全、心内膜炎、主动脉夹层分离心肌病原发性心肌病、围产期心肌病、急性心肌炎高血压/心律失常高血压、急性心律失常(室速、室颤、房扑或房颤,其他室上性心动过速)循环衰竭败血症;甲状腺危象;贫血;动静脉分流综合征;肺栓塞慢性心力衰竭失代偿依从性低、容量负荷过重、感染(特别是肺部感染)、脑血管意外、手术、肾功能衰竭等三、常见的AHF临床表现慢性心力衰竭恶化慢性心力衰竭治疗过程中病情恶化和有体、肺循环淤血的体征。
肺水肿患者有严重的呼吸困难和肺部啰音,动脉O2饱和度常常<90%。
高心排出量性心力衰竭除心力衰竭(HF)的临床表现外,患者存在高血压、左室收缩功能相对正常,伴有交感神经张力增高的心动过速和血管收缩。
此类HF对相应治疗的反应迅速和死亡率较低。
心源性休克已纠正前负荷不足和心律失常的情况下,患者仍存在HF导致的组织低灌注表现,组织低灌注和肺淤血表现发展迅速。
单纯性右心衰竭无肺淤血的情况下,患者表现为低输出量综合征。
ACS和HF许多AHF患者存在ACS的临床表现,15%的ACS患者具有HF的症状和体征。
HF的发作常常伴有心律失常或被心律失常所诱发,如心动过缓、心房颤动、室性心动过速。
四、AHF的诊断五、AHF患者相应临床检查和处理心电图(ECG)提供基本的心率、心律、以及常常提供病因的证据。
如ECG可以发现缺血性ST段改变,提示ST段抬高性心肌梗死(STEMI)或非ST段抬高性心肌梗死(NSTEMI)。

中国心力衰竭诊断和治疗指南心力衰竭是一种心脏功能不全的疾病,常常由于心脏结构和功能异常导致。
这种疾病对患者的生命健康造成了严重的影响。
因此,中国心力衰竭诊断和治疗指南的制定对于提高心力衰竭的诊断和治疗水平具有重要意义。
一、诊断1、病史采集在诊断心力衰竭时,医生需要详细询问患者的病史,包括心力衰竭的症状、既往病史、家族史等。
通过询问病史,医生可以初步判断患者的心脏结构和功能是否正常。
2、体格检查体格检查是诊断心力衰竭的重要手段。
医生需要对患者的心率、血压、呼吸频率、体温等进行检查,以判断患者的心脏功能是否正常。
3、实验室检查实验室检查可以帮助医生了解患者的血液生化指标和心电图,从而判断患者的心脏功能是否正常。
4、影像学检查影像学检查是诊断心力衰竭的重要手段之一。
通过超声心动图、心脏CT等检查,可以清楚地了解患者的心脏结构和功能。
二、治疗1、药物治疗药物治疗是治疗心力衰竭的主要手段之一。
医生需要根据患者的病情和身体状况制定相应的药物治疗方案,包括利尿剂、ACE抑制剂、ARB 类药物等。
这些药物可以帮助患者减轻心脏负担,改善心脏功能。
2、非药物治疗非药物治疗也是治疗心力衰竭的重要手段之一。
其中包括心脏起搏器植入、心脏再同步治疗等。
这些治疗方法可以帮助患者改善心脏功能,提高生活质量。
三、预防1、控制血压和血脂控制血压和血脂是预防心力衰竭的重要手段之一。
患者需要定期监测血压和血脂水平,并按照医生的建议进行治疗和控制。
2、健康饮食和生活方式健康饮食和生活方式也是预防心力衰竭的重要手段之一。
患者需要保持低盐、低脂、低糖的饮食,适当运动,避免过度劳累和压力过大。
3、定期检查和维护定期检查和维护也是预防心力衰竭的重要手段之一。
患者需要定期进行心电图、超声心动图等检查,及时发现和处理心脏问题。
还需要注意口腔卫生和皮肤护理,防止感染和其他并发症的发生。
中国心力衰竭诊断和治疗指南的制定对于提高心力衰竭的诊断和治疗水平具有重要意义。

急性左心衰竭是内科常见的急危重症之一,是多种心、肺疾病发展的不同阶段的表现之一,多种疾病晚期均可并发急性左心衰竭,是因不同病因引起的心脏舒缩功能障碍,在循环血量与血管收缩功能正常时,心排血量不能满足全身代谢对血流的需要,导致血流动力学和神经内分泌系统两方面异常的临床综合征[1]。
现将本院2009年12月至2011年12月收治的50例急性左心衰竭患者的资料进行回顾性分析,报道如下。
1资料与方法1.1一般资料50例患者中男29例,女21例;年龄30~90岁,平均(60.70±5.1)岁,其中30~40岁3例,>40~50岁2例,>50~60岁5例,>60~70岁10例,>70~80岁27例,>80岁3例。
依据《临床疾病诊断依据治愈好转标准》确诊为急性左心衰竭。
1.2病因50例患者中冠心病22例,其中冠心病合并心房颤动2例,合并心绞痛2例,合并肺部感染1例;高血压3例;高血压合并冠心病3例;高血压合并糖尿病2例;风湿性心脏病4例,其中风湿性心脏病合并心房颤动2例;慢性阻塞性肺疾病急性发作14例,其中合并高血压、心房颤动2例,合并呼吸衰竭、肺性脑病2例;扩张型心肌病2例。
1.3诱因呼吸道感染28例,心绞痛发作4例,血压急剧升高6例,心律失常4例,静脉滴注过快诱发3例,诱因不明5例。
1.4症状与体征所有患者均有急性胸闷、呼吸困难、不能平卧。
伴心悸、出汗38例,咳嗽、咳痰26例,咳粉红色泡沫痰5例,心率增快(>100次/分)42例。
所有患者均有不同程度的双肺湿啰音及哮鸣音;叩诊心脏增大38例;闻及舒张期奔马律13例;夜间阵发性呼吸困难21例。
1.5辅助检查胸部X线片显示心影增大32例,肺部感染27例,胸腔积液8例,有肺大疱5例;心脏彩超示全心扩大8例,左心室扩大12例,心室射血分数(EF)<45%38例,肺动脉高压14例,瓣膜病变6例;血脂增高28例;心电图示异位心律快速心房颤动4例,左心室肥厚14例,ST-T改变38例,频发房性早搏、阵发性房性心动过速3例。

从难治性心衰看心衰治疗新进展(完整版)心衰是多种原因导致心脏结构和/或功能的异常改变,使心室收缩和/或舒张功能发生障碍,从而引起的一组复杂临床综合征,主要表现为呼吸困难、疲乏和液体潴留(肺淤血、体循环淤血及外周水肿)等。
心衰是很多心胜疾病的最后战场。
我国心衰患病率为0.9%,心衰患者大概有1000万左右。
尽管经过经典的强心、利尿、扩血管治疗以及近20余年来的拮抗神经内分泌激活如拮抗交感神经激活、拮抗RAS系统激活,以及各种器械治疗如:CRT、ICD等治疗,心衰作为所有心血管疾病的终末阶段,患者的住院率和死亡率居高不下。
有许多难治性终末期心衰成为病人的噩梦和医生的难题。
何为难治性心衰?指经充分的优化内科治疗后,严重的心衰症状仍持续存在或进展,常伴有心原性恶病质,且需反复长期住院,死亡率高,即为难治性心衰。
难治性心衰为何难治?1、心功能差,病程时间长。
2、常为结构性心脏病如扩张性心肌病、缺血性心肌病、风心病等。
3、合并症多如肺部感染、电解质紊乱。
4、常合并其他脏器损害:如肾病、肝病、消化性溃疡、脑病。
5、年龄偏大,用药种类繁多。
6、依从性差,恶性循环。
6、合并复杂心律失常如房颤、室性心律失常、慢快综合征等。
7、潜在的感染未控制:如亚急性感染性心内膜炎。
8、合并内分泌系统异常:如甲亢或甲减、醛固酮增多症等。
9、利尿剂剂量不足或利尿剂抵抗,容量负荷过重。
10、洋地黄用量不足或洋地黄中毒。
11、电解质紊乱如低钾血症、低钠血症等未及时纠正。
12、合并心肾综合征、心肝综合征、心肺综合征等多脏器功能衰竭。
本人通过阅读浏览有关心衰的国内外进展和指南,结合自己的临床应用体会,认为有以下心衰新进展亮点值得掌握和推广应用。
1、诺欣妥(沙库巴曲缬沙坦钠):ARB-脑啡肽酶抑制剂(ARNI),PARADIGM-HF试验结果显示:与依那普利比较心血管死亡下降20%,心衰住院下降21%。
本人经临床应用到一些难治性心衰病人,效果的确可靠,EF值、脑钠肽、呼吸困难等心功能指标改善十分显著,值得临床更进一步推广应用。

2021年ESC急慢性心力衰竭诊断与治疗指南解读一、心衰的定义和分类心衰是一组由心脏结构和/或功能异常引起的临床综合征,诊断心衰必须在结构和/或功能异常的基础上有利钠肽水平升高和/或心原性肺淤血/体循环淤血的客观证据。
慢性心衰的分类主要依据左心室射血分数(left ventricular ejection fraction,LVEF),以往的指南将LVEF≤40% 称为射血分数降低的心衰(heart failure with reduced ejection fraction,HFrEF)、LVEF 40%~50% 称为射血分数中间值的心衰(heart failure with mid‑range ejection fraction,HFmrEF)、LVEF≥50% 称为射血分数保留的心衰(heart failure with preserved ejection fraction,HFpEF)。
但越来越多的随机对照试验(RCT)的事后分析发现,HFmrEF患者在治疗获益方面与HFrEF 相似,提示HFmrEF 的病理生理特点与HFrEF更为相似。
在病因评估方面,心脏磁共振被推荐用于评价心脏结构和功能,并用于评价一些怀疑特殊类型的心肌病(如浸润性心肌病、淀粉样变等)患者的心肌组织特性。
新指南增加了右心导管检查的推荐,当怀疑由缩窄性心包炎、限制性心肌病、先天性心脏病和高心输出量导致的心衰时,应该考虑右心导管检查以明确病因(Ⅱa,C)。
右心导管检查可协助评价肺动脉血流参数,用于先天性心脏病术前评估。
吸气和呼气相左右心室压力曲线面积比有助于鉴别缩窄性心包炎和限制性心肌病。
部分HFpEF患者可考虑右心导管检查以明确诊断(Ⅱb,C)。
对于验前概率为中至高且无创负荷试验证实存在心肌缺血的HFrEF 患者,新指南对冠状动脉造影诊断冠心病的推荐级别从Ⅱa降为Ⅱb,此类患者血运重建治疗获益证据不足是原因之一,新指南对于血运重建改善预后推荐级别为Ⅱb;对于验前概率为低至中的患者,新指南对冠状动脉CT 的推荐级别从Ⅱb 升为Ⅱa,其对确定心衰和冠心病的关系有重要价值。