哮喘、COPD 和 ACOS鉴别
- 格式:doc
- 大小:712.50 KB
- 文档页数:7

COPD和支气管哮喘的五个鉴别要点COPD和支气管哮喘是常见的慢性呼吸道疾病,两者的症状和治疗
方法有很多相似之处,但也有一些不同之处。
因此,在诊断和治疗的
过程中,需要注意一些鉴别要点,以确保正确诊断和治疗。
接下来,
我们将介绍COPD和支气管哮喘的五个鉴别要点:
1.年龄:一般来说,COPD主要发生在45岁以上的中老年人群;而支气管哮喘则发生在儿童和青少年,以及30岁以下的年轻人中比较常见。
2.症状:COPD的早期症状多为慢性咳嗽和逐渐加重的呼吸困难,
严重时可能出现青紫和重度呼吸困难;而支气管哮喘的症状则会在某
些情况下迅速发展,如运动、天气变化、感染等,症状包括咳嗽、气急、胸闷、呼吸困难等。
3.影像学表现:肺部影像学检查对于鉴别COPD和支气管哮喘也很
有帮助。
COPD的影像学表现常为纤维化和肺气肿,而支气管哮喘则常
伴有肺部感染和肺炎。
4.病因和诱因:COPD和支气管哮喘的病因和诱因也是有所不同的。
COPD主要与长期吸烟和环境污染有关,而支气管哮喘则与过敏反应和
家族遗传有关。
5.治疗方法:针对COPD和支气管哮喘的治疗方法也有所不同。
COPD的治疗主要包括药物治疗和吸氧治疗,而支气管哮喘则需要注重预防和避免诱因、并使用类固醇和支气管扩张剂等药物治疗。
总之,对于COPD和支气管哮喘的鉴别诊断,需要综合考虑上述几个方面的因素,以确保正确诊断和治疗,从而提高患者的生活质量。


支气管哮喘与慢性阻塞性肺疾病(COPD)的异同支气管哮喘慢性阻塞性肺疾病,也就是COPD,都是阻塞性气道炎症性疾病,两种疾病的诊断也都以来于肺功能的呼气流速的测定,尤其是一秒用力呼气容积,也就是FEV1。
哮喘的特点在于气流受限具有可逆性,但COPD的特点是气流受限不完全可逆。
首先介绍一下两者在定义方面的异同。
哮喘是以不同程度的可逆性气流受限为特征,通常伴有气道高反应性,临床上表现为反复发作的喘息、气急、胸闷和咳嗽。
COPD是一种以不完全可逆的气流受限为特征的疾病。
气流受限常呈进行性加重;与肺部对有害颗粒或气体的异常炎症反应有关。
虽然COPD主要影响肺功能,但它有明显的全身反应。
哮喘病程长者、吸烟者可以出现不可逆气流受限。
因此新的哮喘指南强调:一些哮喘病人可以有混合性或不可逆的气流阻塞成分,有时不可能将气流阻塞不完全缓解的哮喘与具有部分可逆性气流阻塞的慢性支气管炎和肺气肿区分开。
在流行病学方面,哮喘,哮喘病程长者可以出现不完全可逆气流受限,同时可以出现肺弥散功能下降、高分辨率CT显示有肺泡结构破坏。
这些特点都支持哮喘合并COPD。
COPD:部分COPD患者既往有哮喘病史,也就是哮喘对部分COPD的发生起主要作用,哮喘是COPD的危险因素。
下面看一下二者在发病危险因素方面有哪些相同和不同之处。
COPD的危险因素包括吸烟、支气管高反应性、哮喘、以及哮喘反复发作。
哮喘肺功能加速下降的原因,也包括吸烟、严重的支气管高反应性,以及哮喘的反复发作。
下面我们看一下二者的共同危险因素,气道高反应性。
在哮喘,气道高反应性在幼小患儿中就可以存在,早期严重的气道高反应性与将来的肺功能减低有关,儿童期低的一秒用力呼气容积预示着成年后更严重的气道高反应性,这些显示了肺功能与AHR间复杂的相互作用,它们都对哮喘有独立的影响。
COPD已经明确气道高反应性可以引起肺功能降低,气道高反应性的存在先于慢性气道症状的发生,并预示肺功能加速下降,气道高反应性的严重程度与FEV1的水平间存在密切相关性。


肺功能鉴别是诊断慢性阻塞性肺疾病(COPD)和支气管哮喘的重要工具之一。
COPD和支气管哮喘是两种常见的慢性肺部疾病,虽然在临床上有一些相似之处,但在治疗和预后上却有很大的差异。
正确地进行肺功能鉴别对于制定合理的治疗方案至关重要。
1. 流量-容积曲线的形状COPD患者的流量-容积曲线通常呈现为均匀下降的特征,呼气末段通常有明显的延长。
而支气管哮喘的流量-容积曲线则表现为快速下降并在呼气末期出现急剧上升的特征。
2. 肺功能检测指标COPD主要表现为气流受限,通气功能减退,最典型的肺功能检测指标包括用力呼气一秒容积占用力肺活量的比值(FEV1/FVC)降低,而FVC也明显降低。
而支气管哮喘通常呈现为可逆性气流受限,即在支气管舒张试验后,FEV1明显增加。
3. 症状和临床表现COPD患者通常具有慢性咳嗽、咳痰和呼吸困难的症状,而且多数情况下患者有明显的吸烟史。
而支气管哮喘患者则表现为阵发性的喘息、呼吸困难和胸闷感,常见的诱因包括过敏原、冷空气等。
4. 化验检查COPD患者的动脉血氧分压(PaO2)和动脉血二氧化碳分压(PaCO2)通常有不同程度的异常,表现为低氧血症和高碳酸血症。
而支气管哮喘患者的动脉血气分析通常在急性发作时会出现低氧血症和呼吸性碱中毒。
5. 可逆性检测支气管哮喘的一个重要特征是可逆性气流受限,因此可逆性试验是支气管哮喘诊断和鉴别的重要手段。
在肺功能检测中,可逆性气流受限通常是指用支气管舒张试验(如吸入β2受体激动剂)后FEV1明显增加,通常超过200ml,并占预减值的12以上。
正确地进行肺功能鉴别对于COPD和支气管哮喘的诊断和治疗至关重要。
通过对比病史、临床表现和肺功能检测指标,可以辅助临床医生准确地进行诊断和制定治疗方案,提高患者的生活质量和预后。
临床医生在接诊患者时应当充分了解COPD和支气管哮喘的肺功能鉴别要点,提高对这两种疾病的警惕性。
肺功能鉴别是确定患者肺部疾病类型和程度的重要手段。
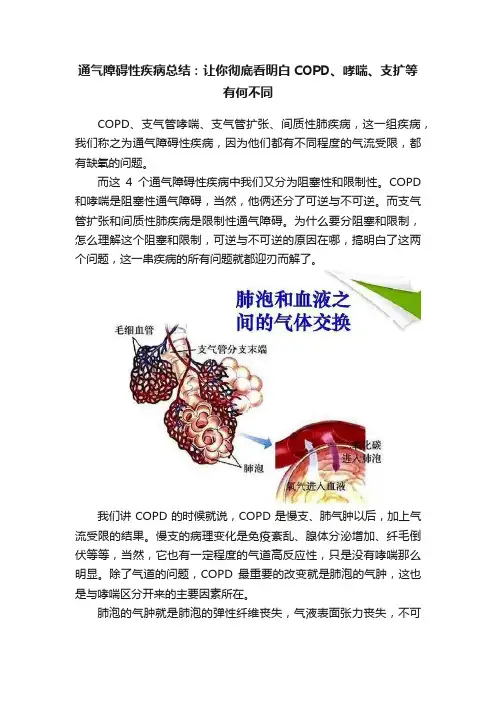
通气障碍性疾病总结:让你彻底看明白COPD、哮喘、支扩等有何不同COPD、支气管哮喘、支气管扩张、间质性肺疾病,这一组疾病,我们称之为通气障碍性疾病,因为他们都有不同程度的气流受限,都有缺氧的问题。
而这4个通气障碍性疾病中我们又分为阻塞性和限制性。
COPD 和哮喘是阻塞性通气障碍,当然,他俩还分了可逆与不可逆。
而支气管扩张和间质性肺疾病是限制性通气障碍。
为什么要分阻塞和限制,怎么理解这个阻塞和限制,可逆与不可逆的原因在哪,搞明白了这两个问题,这一串疾病的所有问题就都迎刃而解了。
我们讲COPD的时候就说,COPD是慢支、肺气肿以后,加上气流受限的结果。
慢支的病理变化是免疫紊乱、腺体分泌增加、纤毛倒伏等等,当然,它也有一定程度的气道高反应性,只是没有哮喘那么明显。
除了气道的问题,COPD最重要的改变就是肺泡的气肿,这也是与哮喘区分开来的主要因素所在。
肺泡的气肿就是肺泡的弹性纤维丧失,气液表面张力丧失,不可逆转的持续性扩张,形成气肿。
我们知道气道阻力分两块,弹性阻力和非弹阻力,其中弹性阻力也就是肺泡的回缩力占据呼吸总阻力的70%,非弹性阻力中主要是口鼻支气管的管道阻力,占据30%。
也就是说,呼吸的阻力大不大,重点看弹性阻力,就是看肺泡的弹性。
那我们再看COPD的病理改变,气道炎症渗出,肺泡气肿。
从这里不难看出,COPD的病人弹性与非弹性阻力都有,只是肺气肿的弹性阻力占据气道阻力的主要部分。
又因为肺泡的气肿是持续性扩张不可逆的,所以我们说,COPD的阻塞性通气障碍是不可逆的。
那哮喘为什么是可逆的,因为哮喘的病理改变只有支气管的炎症浸润,增加了气道的阻力,也就是只增加了非弹性阻力,并没有肺泡的气肿发生,没有增加弹性阻力,所以使用支气管舒张剂,支气管的气道阻力改善,哮喘可以得到很快的缓解,而反观COPD使用支气管舒张剂改变则不明显,因为COPD的主要阻力问题在肺泡气肿上,而支气管舒张剂改变不了肺泡的弹性,也就无法有效改善COPD的症状,这也就是COPD与哮喘可逆与不可逆的根本区别所在。

慢性阻塞性肺疾病及哮喘重叠综合征患者临床特征及其区别分析张特;王斌;马国峰【期刊名称】《中国现代医生》【年(卷),期】2018(056)006【摘要】目的探讨慢性阻塞性肺疾病(Chronic obstructive pulmonary disease,COPD)以及哮喘重叠综合征(asthma COPD overlap syndrome,ACOS)患者临床特征及其区别.方法前瞻性选取2016年2月~2017年2月我院收治的COPD患者60例以及ACOS患者60例,统计对比两组患者临床特征、肺功能及实验室指标方面的区别.结果两组患者的性别无明显差异(P>0.05),ACOS患者的年龄、BMI指数以及外周血嗜酸性粒细胞百分比高于COPD患者(P<0.05);ACOS 患者的FEV1、FCV以及FEV1/FCV低于COPD患者,同时Dlco-SB、FeNO高于COPD患者(P<0.05);实验室检查结果对比方面,ACOS患者PaO2低于对照组,同时WBC、CRP等指标高于对照组(P<0.05).结论 ACOS患者的典型特征为气流受限,同COPD患者较为类似,因此需要分辨二者临床特征以及实验室指标等方面的区别,从而准确鉴别并为患者提供针对性治疗.【总页数】4页(P31-34)【作者】张特;王斌;马国峰【作者单位】浙江省湖州市中心医院呼吸内科,浙江湖州313000;浙江省湖州市中心医院呼吸内科,浙江湖州313000;浙江大学医学院附属邵逸夫医院呼吸内科,浙江杭州310016【正文语种】中文【中图分类】R563.9;R562.25【相关文献】1.哮喘-慢阻肺重叠综合征患者240例临床特征分析 [J], 贺岚;付秀华2.哮喘-慢阻肺重叠综合征患者76例临床特征分析 [J], 卢芳;张新球3.慢性阻塞性肺疾病-哮喘重叠综合征和COPD患者临床特征的差异性 [J], 黄晓梅;贺云鹏;许元文4.哮喘—慢性阻塞性肺疾病重叠综合征患者76例临床特征 [J], 谢浩波5.中老年人群中慢性阻塞性肺疾病、哮喘和哮喘-慢阻肺重叠综合征的临床特征分析 [J], 王晶;汪玉龙;郭锋因版权原因,仅展示原文概要,查看原文内容请购买。


布地奈德联合噻托溴铵治疗哮喘-慢阻肺重叠综合征的疗效哮喘和慢性阻塞性肺疾病(COPD)是两种常见的呼吸系统疾病,它们在患病生理机制和治疗方法上存在一定的差异。
有一部分患者同时具备哮喘和COPD的特征,这种情况被称为哮喘-慢阻肺重叠综合征(ACOS)。
ACOS的发病率逐年增加,给患者的治疗和管理带来了一定的挑战。
布地奈德联合噻托溴铵是一种常用的治疗ACOS的药物组合,本文将就该药物联合治疗ACOS的疗效进行探讨。
一、哮喘-慢阻肺重叠综合征的特点ACOS患者表现为哮喘和COPD双重特征,主要包括哮喘样炎症、气道高反应性和可逆气道阻塞等哮喘特征,以及气道狭窄、肺功能不全和慢性肺部炎症等COPD特征。
ACOS患者病情复杂,易于出现急性加重和难以控制的症状,给患者的生活质量和长期预后带来了不利影响。
二、布地奈德联合噻托溴铵的药物作用1. 布地奈德布地奈德是一种糖皮质激素类药物,具有抗炎和免疫抑制作用。
其主要作用机制是抑制炎症介质的释放,减轻气道炎症反应,从而缓解哮喘和COPD的症状。
布地奈德可通过吸入给药途径达到气道局部作用,减少全身吸收,降低药物的毒副作用。
2. 噻托溴铵噻托溴铵是一种长效β2-肾上腺素能受体激动剂,能促进气道平滑肌松弛,扩张气道,改善肺功能。
通过激活β2-肾上腺素能受体,噻托溴铵可以有效扩张气道,减轻气道痉挛,缓解呼吸困难。
1. 改善症状布地奈德联合噻托溴铵能够同时作用于哮喘和COPD的病理生理过程,改善患者的症状。
研究表明,该药物组合可以显著减轻患者的气喘、咳嗽、咳痰等呼吸系统症状,提高患者的生活质量。
2. 减少急性加重ACOS患者容易出现急性加重,给患者的治疗和管理带来了一定的挑战。
布地奈德联合噻托溴铵可以有效减少ACOS患者的急性加重次数和严重程度,降低患者的医疗费用支出,改善患者的预后。
3. 改善肺功能布地奈德联合噻托溴铵不仅可以改善患者的症状,还可以显著提高患者的肺功能。
该药物组合能够增加患者的最大呼气流量(FEV1)和用力肺活量(FVC),改善患者的气道通透性,减少气道狭窄,提高肺功能水平。

copd和哮喘的鉴别要点1. COPD 往往是长期吸烟等因素导致的,就像一辆用久了的车子,零部件都逐渐老化出问题啦!而哮喘很多时候是过敏引起的,好比遇到特定过敏原就突然抛锚的车子。
想想看,你身边有长期吸烟最后得COPD 的人吗?2. COPD 的症状是慢慢加重的,如同慢慢涨起来的潮水,不知不觉就越来越厉害啦!哮喘则可能突然发作,像突然刮起的一阵狂风。
你说这差别是不是还挺大呀?3. 得 COPD 后呼吸会变得越来越困难,仿佛身上背了个重重的包袱。
哮喘发作时也会呼吸不畅,但就像被人捂住了口鼻一会儿。
你能想象那种感觉吗?4. COPD 可不是一下就得来的,那是长时间积累的呀,就像盖房子是一砖一瓦盖起来的。
哮喘却可能一下子就来了,就像天上突然掉下块石头。
有没有觉得很神奇呢?5. COPD 的喘息是持续存在的,就像一直响个不停的警报。
哮喘的喘息则是间歇性的,像偶尔响一下的闹钟。
这两者可太不一样了吧!6. 对于 COPD 患者来说,日常活动都可能变得很艰难,如同腿上绑了沙袋走路。
哮喘患者在不发作时可能没啥大问题,就像车子不抛锚时能正常行驶一样。
你能理解这种感受吗?7. COPD 就像个顽固的敌人,很难一下子赶走。
哮喘则像是调皮的小精灵,时不时出来捣乱一下。
你有没有遇到过这样的情况呀?8. 治疗 COPD 和哮喘的方法也不一样哦,COPD 得长期抗战,哮喘有时能快速解决战斗。
就好比打一场持久的战役和一次小规模冲突。
大家可一定要分清它们呀!我的观点结论:COPD 和哮喘的鉴别真的太重要啦,只有清楚地区分它们,才能更好地治疗和管理呀!。

布地奈德联合噻托溴铵治疗哮喘-慢阻肺重叠综合征的疗效【摘要】布地奈德联合噻托溴铵是一种用于治疗哮喘-慢阻肺重叠综合征的药物。
它通过抑制气道炎症和平滑肌收缩,起到帮助患者呼吸更加顺畅的作用。
临床研究表明,这种联合治疗方案在改善患者的呼吸功能、减少呼吸急促症状和减少急性加重次数方面取得了良好的效果。
在安全性评估方面,布地奈德联合噻托溴铵的不良反应较轻,潜在不良反应较少。
这种治疗方案在改善哮喘-慢阻肺重叠综合综合征的症状和预防加重方面表现出良好的疗效和安全性,为今后该病种的治疗提供了有益的参考。
未来还有待更多研究来进一步验证其疗效和完善治疗方案。
【关键词】关键词:布地奈德、噻托溴铵、哮喘、慢阻肺、重叠综合征、药物作用机制、临床研究、疗效评估、安全性评估、不良反应、治疗需求、未来展望1. 引言1.1 疾病背景哮喘-慢阻肺重叠综合征(ACOS)是指患者同时具有哮喘和慢性阻塞性肺病(COPD)的特征。
哮喘是一种慢性炎症性疾病,通常表现为可逆性气道阻塞和支气管痉挛,导致呼吸困难和喘息等症状。
而COPD是一种进行性疾病,主要由吸入有害物质引起的气道炎症和气道重塑所致,导致气道壁肥厚、黏液分泌增加和气道狭窄等症状。
ACOS患者往往表现出哮喘和COPD的混合特征,病情复杂且易于误诊、漏诊。
1.2 治疗需求哮喘-慢阻肺重叠综合征是一种疾病,其发病机制复杂,病情严重且难以治愈。
目前现有的治疗方法往往难以满足患者的需求,存在一定的局限性。
寻找一种更有效的治疗方案变得尤为重要。
患有哮喘-慢阻肺重叠综合征的患者常常面临着呼吸困难、咳嗽、胸闷等症状,给他们的生活造成了极大的困扰。
目前市场上的治疗药物虽然可以缓解症状,但并不能从根本上解决问题。
患者和医生都急需一种能够更好地控制病情、提高生活质量的治疗方案。
2. 正文2.1 药物作用机制布地奈德联合噻托溴铵治疗哮喘-慢阻肺重叠综合征的药物作用机制主要是通过多种途径发挥作用。
布地奈德是一种糖皮质激素,通过激活细胞内的胺基酸受体,抑制炎症细胞的释放和活性,减轻气道炎症和水肿。
COPD的诊断和鉴别诊断COPD 定义: COPD 是一种具有气流受限特征的可以预防和治疗的疾病。
气流受限不完全可逆、呈进行性发展,与肺部对香烟烟雾等有害气体或有害颗粒的异常炎症反应有关。
COPD 主要累及肺脏,但也可以引起全身的不良效应。
肺功能检查对确定气流受限有重要意义。
在吸入支气管扩张剂后,第一秒用力呼气容积( FEV1 )/用力肺活量( FVC )<70%表明存在气流受限,并且不能完全逆转。
慢性咳嗽、咳痰常先于气流受限许多年存在;但不是所有有咳嗽、咳痰症状的患者均会发展为 COPD 。
部分患者可仅有不可逆气流受限改变,而无慢性咳嗽、咳痰症状。
临床表现如图所示。
症状:慢性咳嗽为首发症状,起初间歇性咳嗽,晨起重,后早晚或整日均咳嗽,夜间不明显,少数患者没有咳嗽。
咳痰,少量黏液痰,清晨较多;合并感染时痰量增多,常有浓性痰。
气短或呼吸困难,为标志性症状,可以是焦虑不安的主要原因,早期劳力时表现日渐加重,日常活动甚至休息也气短。
喘息和胸闷,喘息和胸闷不是特异性症状。
重度患者有喘息;胸部紧闷感常于劳力后发生,与呼吸费力、肋间肌等容性收缩有关。
全身性症状,体重下降、食欲减退、外周肌肉萎缩和功能障碍、精神抑郁和焦虑等。
合并感染时咳血痰或咳血。
病史特征。
吸烟史,患者有长期大量的吸烟史;职业性,环境有害物质接触史;家族史, COPD 家族聚集倾向;发病年龄、季节,一般为中年发病,秋冬寒冷季节好发,反复呼吸道感染及急性加重史。
随病情进展,急性加重愈渐频繁;慢性肺原性心脏病史,出现低氧血症/高碳酸血症,右心衰竭。
体征,早期不明显。
视诊,胸部过渡膨胀、前后径增大、腹上角增宽及腹部膨凸等;呼吸变浅,频率增快,辅助呼吸肌如斜角肌及胸锁乳突肌参加呼吸,重症可以见到胸腹矛盾运动;缩唇呼吸;前倾坐位;低氧血症者出现粘膜及皮肤紫绀,右心衰竭者下肢水肿、肝脏增大。
叩诊,过度充气使心浊音界缩小,肺肝界降低,肺叩诊呈过清音。
肺功能检测对于支气管哮喘、慢阻肺及哮喘慢阻肺重叠综合征的诊断价值王丽发表时间:2018-08-20T16:17:43.750Z 来源:《医师在线》2018年5月下第10期作者:王丽[导读] 慢性阻塞性肺疾病(POCD)与支气管哮喘(哮喘)是临床呼吸内科最常见的慢性炎症性气道疾病。
(成都市龙泉驿区中医院内科;四川成都 610100)【摘要】目的:探讨肺功能检测对于支气管哮喘、慢阻肺(POCD)及哮喘慢阻肺重叠综合征(ACOS)的诊断价值。
方法:随机选取2016年1月至2017年12月于我院就诊的哮喘、POCD、ACOS患者资料105例,其中哮喘组35例,POCD组35例,ACOS组35例,分别行肺功能检测,比较分析三组间检测结果差异。
结果:哮喘组FEV1、FEVl/FVC、DLCO显著高于ACOS组和POCD组(P<0.05),哮喘组RV/TLC显著低于哮喘组和POCD组(P<O.05);ACOS组DLCO高于POCD组,但ACOS组FEV1、FEV1/FVC、RV/TLC与POCD组差异无统计学意义(P>0.05)。
哮喘组25例(71.4%)小气道功能障碍显著低于ACOS组34例(97.1%)和POCD组32例(91.4%)(P<O.05);ACOS组与COPD组差异无统计学意义(P>0.05)。
结论: 肺功能检测对于支气管哮喘、POCD及ACOS三种疾病的的鉴别诊断价值高,值得临床推广。
【关键词】肺功能;支气管哮喘;慢性阻塞性;哮喘-慢阻肺重叠综合征The value of pulmonary function test in the diagnosis of bronchial asthma,chronic obstructive pulmonary disease and asthma chronic obstructive pulmonary disease overlap syndrome WANG LiLongquanyi District hospita of chengdu citySichuan Chengdu 610100 【Abstract】Objective To explore the value of pulmonary function test in the diagnosis of bronchial asthma,chronic obstructive pulmonary disease(POCD) and asthma chronic obstructive pulmonary disease overlap syndrome(ACOS).MethodsSelected 105 patients withBronchial Asthma、POCD、ACOS in our hospital from January 2016 to December 2017 were classified as Bronchial asthma group(n=35), COPD group (n=35) and ACOS group (n=35). The differences of pulmonary function indexes for the three groups of patients were analyzed and compared. ResultsThe level of FEV1、FEVl/FVC、DLCO in asthma group were significantly greater than ACOS group and POCD group(P<0.05),the level of RV/TLC were significantly lower than than ACOS group and POCD group(P<0.05); The level of DLCO in ACOS group were greater than POCD group (P<0.05),however, there was no significant difference between the POCD group and ACOS group in FEV1、FEV1/FVC、RV/TLC index,without statistical significance(P>0.05); The number of patients with small airway function obstaclein asthma group was significantly lower than that in ACOS group and POCD group [25 cases(71.4%) vs34 cases(97.1%) and 32 cases(91.4%),P<0.05] ,while, there was no statistically significant difference in the number of patients with small airway function obstacle between ACOS group and POCD group(P>0.05).ConclusionPulmonary function tests used to identify bronchial asthma, COPD and asthma COPD overlap syndrome have a high diagnosis value and it is worthy of being?widely?applied?in? clinic.【keywords】Pulmonary function; bronchial asthma; chronic obstructive;;Asthma-COPD overlap syndrome 慢性阻塞性肺疾病(POCD)与支气管哮喘(哮喘)是临床呼吸内科最常见的慢性炎症性气道疾病,两者均存在气流受限,且两者在临床症状上表现相似,均以“咳嗽、咳痰、气喘”为主要临床症状,故在临床实践中准确区分哮喘和POCD患者有一定难度[1]。
龙源期刊网 什么是哮喘—慢阻肺重叠综合征作者:刘晓芳来源:《大众健康》2016年第12期部分患者在临床表现、肺功能检查等方面既有与哮喘相似的地方,也有与慢阻肺符合之处。
这类疾病的诊断和治疗,到底是应该针对慢阻肺还是哮喘呢?慢性阻塞性肺疾病(chronic obstructive disease,COPD,简称“慢阻肺”)和支气管哮喘(asthma,简称“哮喘”)是临床上常见的慢性气道炎症性疾病。
我国40岁以上人群的慢阻肺发病率为8.2%,哮喘的发病率约为1%~3%。
作为两种常见的慢性气道阻塞性疾病,哮喘和慢阻肺在临床症状、肺功能改变方面各有特征。
慢阻肺和哮喘各具特征慢阻肺的发生与气道和肺对有毒有害颗粒或气体(如吸烟、接触柴火等生物燃料烟尘及职业环境等)引起的炎性反应增强相关,其气流受限呈常呈进行性发展。
慢阻肺的主要临床表现是呼吸困难,活动后气短,常伴有咳嗽、咳痰症状。
肺功能表现为不可逆的阻塞性通气功能障碍。
哮喘是另一种气道慢性炎症性疾病,其特征性临床表现是喘息、气短、胸闷和咳嗽,这些症状往往与接触变应原、运动、环境变化及病毒性呼吸道感染相关,哮喘的临床症状变化性大,在不同时间和环境下其严重程度可不同,肺功能表现为可逆性的阻塞性通气功能障碍。
什么是哮喘-慢阻肺重叠综合征虽然慢阻肺和哮喘各具特征,但在临床上有时对两者的区分仍有困难,而且会存在另一种情况。
例如,一些老年患者,有长期大量吸烟史,逐渐出现活动后气短,并有咳嗽、咳痰,急性加重时也有喘息症状。
追问病史,在年轻时(多数40岁以前甚至是青少年)即出现发作性喘息,肺功能检查虽表现为持续存在的气流受限,但又有舒张试验阳性,在疾病的发展过程中,感染可以是其急性发作的诱因,但也有类似于哮喘急性发作的症状,如接触过敏源后出现喘憋加重伴喘鸣音。
这类患者在临床表现、肺功能检查等方面既有与哮喘相似的地方,也有与慢阻肺符合之处,那么诊断和治疗是应该针对慢阻肺还是哮喘呢?针对此类哮喘与慢阻肺并存的临床问题,2014年全球哮喘防治倡议(GINA)更新版首先正式提出“哮喘-慢阻肺重叠综合征”这一概念,将表现有慢性气道疾病症状特征的同时具备哮喘和慢阻肺临床特征的一类疾病正式确立为“哮喘-慢阻肺重叠综合征”,即ACOS(asthma-COPD overlap syndrome)。
哮喘、COPD 和 ACOS鉴别
近年的研究发现,有相当比例存在慢性呼吸道症状的患者(特别是老年患者),同时具有哮喘和慢性阻塞性肺疾病(COPD,慢阻肺)的诊断和 / 或特征,并存在使用支气管扩张剂后不完全可逆的慢性气流受限。
与单纯的哮喘或 COPD 患者相比较,同时具有哮喘和 COPD 特征的患者,会具有频繁的急性加重发作、较差的生活质量、更快速的肺功能下降和更高的死亡率,并消耗更多的医疗资源。
因此,目前的相关国际组织大多倾向采用哮喘 -COPD 重叠综合征(ACOS)来描述这类患者的状况;而且这一主题已得到了广泛地综述和讨论。
2016 年全球哮喘防治倡议 (GINA) 组织再次发布了其与全球慢性阻塞性肺疾病防治倡议 (GOLD) 组织科学委员会共同制定的《哮喘、COPD 和哮喘 -COPD 重叠综合征》诊疗共识,旨在为人们提供一种识别这类患者的方法。
共识的主要目标
该共识是要帮助临床医生实现以下目标:①确定有慢性气流受限的患者;
②区分哮喘、COPD 和 ACOS;③确定患者的初始治疗及转诊需要;④促进人们在广大慢性气流受限患者人群中进行 ACOS 特点、潜在发病机制和预后方面的研究。
哮喘、COPD 和 ACOS 的相关定义
哮喘:是一种异质性疾病,通常以慢性气道炎症为特征。
患者存在随时间和强度而变化的呼吸道症状,如喘鸣、气短、胸闷和咳嗽等,并伴有可逆性的呼气气流受限。
(GINA 2015)
COPD:是一种常见的可预防和可治疗性疾病,其特征是存在持续的气流受限。
这种气流受限为进行性的,且与患者气道和肺部对有毒颗粒或气体增强的慢性炎症反应相关。
急性加重和合并病可影响患者疾病的整体严重程度。
(GOLD 2015)
ACOS:在获得更多相关临床表型和潜在机制方面的可用证据之前,还难以提出 ACOS 的具体定义。
目前,该术语只是针对相关患者临床特点的适用性描述,即:患者存在持续性气流受限,且具有数个通常与哮喘相关和数个通常与 COPD 相关的特征。
因此,在临床实践中,可以通过同时存在哮喘和 COPD 特征,来识别 ACOS 患者。
哮喘、COPD 和 ACOS 的主要特征
表 1 总结了典型哮喘、典型 COPD 和 ACOS 的主要特征,并描述了三者在病史和检查方面的相似性与差异。
表 1哮喘、COPD 和 ACOS的一般特点表2 支持为哮喘或COPD 的特征
参考下文中的步骤 2。
慢性呼吸道疾病相关患者循序渐进的诊断方法及治疗
步骤 1:患者是否存在慢性气道疾病?
诊断这类患者的第一步是明确其是否存在慢性气道疾病的风险或显著可能性,并排除可导致其呼吸症状的其他潜在原因。
这需要通过详细的病史询问、体格检查和辅助检查来完成。
提示慢性气道疾病的临床病史包括:①存在慢性或反复咳嗽、咳痰、呼吸困难或喘鸣史,或反复出现急性下呼吸道感染;②先前经医生诊断为哮喘或 COPD;
③先前存在吸入药物治疗史;④吸烟史和 / 或其他物质滥用史;⑤暴露于环境危害,如暴露于职业或家庭空气污染物。
(参见表 1、表 2)
慢性气道疾病患者的体检或放射学检查可能是正常的,特别是在早期阶段。
但典型患者通常存在肺充气过度、听诊异常(哮鸣音或湿啰音),以及慢性肺疾病或呼吸功能不全的其他特征性证据。
胸片或 CT 扫描可存在肺充气过度、气道壁增厚、空气滞留、透光度增强、肺大疱或肺气肿的其他特征。
并可能存在某种其他诊断的证据,如支气管扩张、肺部感染(如结核)、间质性肺疾病或心力衰竭等。
步骤 2:成年哮喘、COPD 和 ACOS 患者的综合诊断
如果步骤 1 认定患者存在慢性气道疾病或其显著可能性,接下来就要综合分析其到底是哮喘、COPD 还是 ACOS。
具体方法包括:
①通过对病史、查体和辅助检查结果的仔细评估,收集患者有利于哮喘或COPD 诊断的特征及其数量(参见表 1、表 2);
②对所获得的特征及数量进行比较和分析。
使用表 2 比较患者是否具有表内各列中的特点,如患者的特征和哮喘列特征全部符合,则为最好识别的典型哮喘;如和 COPD 列的特征全部符合,则为典型的 COPD。
如果患者的特征和表内各列中的特点不晚完全相符,但有≥ 3 个哮喘列的特征,则可能为哮喘;同样,如果有≥ 3 个 COPD 列的特征,就可能为 COPD。
如果患者在每列中符合的特征数类似,则应考虑为 ACOS。
③评估哮喘或 COPD 相关诊断的置信水平,或这两者的特征是否提示为ACOS。
通过评估诊断置信水平进行决策,可以引导医生选择最安全的治疗选项。
一般而言,患者特征和表 2 相关各列中的特点符合越多;病史、查体和辅助检查结果越支持相应疾病,则其诊断为相应疾病的置信水平就越高;反之亦然。
也就是说,当患者的诊断有疑问,置信水平较低时,可先不处理,或仅处理那些必须治疗的症状;而当患者的哮喘或 COPD 诊断置信水平较高时,医生就可以将注意力更多地放在选择初始治疗的安全性和效果方面(见步骤 4)。
步骤 3:肺功能检查
肺功能检查是评估疑似慢性气道疾病患者的必备项目,应在初诊或随后的诊疗过程中进行;如果可能的话,还应在治疗试验之前和之后进行。
早期证实或排除慢性气流受限的诊断,可以避免不必要的治疗试验,或其他辅助检查的延误。
但肺功能检查对于区分存在固定气流阻塞的哮喘、COPD 和 ACOS 的价值有限(表3)。
呼气峰流速(PEF)测量,虽然不能替代肺功能检查,但如果能每隔 1-2 周使用同一测量仪反复进行,也可能通过显示过度的变异性,而有助于哮喘的诊断。
但 PEF 正常并不能排除哮喘或 COPD。
此外,ACOS 也可能有高水平的肺功能变异。
表 3 哮喘、COPD 和 ACOS 患者的肺功能指标
*BD = 使用支气管扩张剂
在取得可用的肺功能检查结果后,必须对基于综合症状所做出的临时诊断进行审查和必要修正。
如表 3 所示,单次就诊时的肺功能检查未必能确认诊断,其检查结果必须结合患者的临床表现及是否开始治疗等情况综合考虑。
ICS 和长效支气管扩张剂可影响检查结果,尤其是肺功能检查前没有长时间停药的患者,更是如此。
因此,为了确认诊断或评估初始及后续治疗反应,进一步的肺功能检查可能必不可少(见步骤 5)。
步骤 4:启动治疗(注意参考 GINA 和 GOLD 文件中推荐的治疗)
如果综合评估支持将哮喘作为单一诊断:可按照 GINA 策略报告中的描述开始抗哮喘治疗。
药物选择以 ICS 为基础;如果需要,可添加长效β2 受体激动剂(LABA)和 / 或长效毒蕈碱拮抗剂(LAMA);但不要行 LABA 单药治疗。
如果综合评估支持将 COPD 作为单一诊断:可按照 GINA 策略报告中的描述开始 COPD 治疗。
通常使用支气管扩张药物(LABA 和 / 或 LAMA)或联合疗法进行对症治疗,而不是 ICS 单药治疗。
如果哮喘和 COPD 的鉴别诊断特征基本相当,综合评估支持为 ACOS:推荐的处理方式是在进一步检查完成前,先开始针对哮喘的治疗(ICS,通常联用 LABA 和 / 或 LAMA)。
这是因为,和那些具有中、重度 COPD 症状的患者相比较,即使是看似「温和」的哮喘症状,也可能潜藏着致命性病情发作的重大风险,而这种处理方法体现了 ICS 在预防哮喘患者发病、甚至死亡方面的关键作用,可以减少相关的风险。
ACOS 药物治疗的具体方法包括:使用 ICS(根据不同的症状水平,采用低或中等剂量);通常还需添加 LABA 和 / 或 LAMA;如果患者有哮喘的特征,不要在没有联用 ICS 的情况下,单用 LABA 治疗。
根据 GINA 和 GOLD 报告的描述,还应为所有慢性气流受限患者提供以下建议,即:处理可改变的危险因素,包括劝告戒烟;治疗并存病;制定非药物治疗策略,包括体力活动等,并建议 COPD 或 ACOS 患者进行肺康复和预防接种;制定适当的患者自我管理策略;定期随访等。
对于大多数患者而言,哮喘和 COPD 的初始管理,可以在初级保健机构内令人满意地进行。
但 GINA 和 GOLD 的策略报告都规定了在管理的相关时点,转诊患者作进一步诊断的条款(见步骤 5)。
这对于疑似 ACOS 的患者可能尤为重要,因为该病与较差预后和更多的卫生保健服务利用相关。
步骤 5:如有必要,应转诊患者进行专业检查
当存在以下情况时,有必要转诊患者寻求专家建议,并作进一步的诊断评估:
①尽管经过治疗,症状仍持续,和 / 或病情加重。
②诊断不确定,特别是在需要排除另外一种诊断时,例如怀疑为支气管扩张、肺结核后瘢痕、支气管炎、肺纤维化、肺动脉高压、心血管疾病和可导致呼吸系统症状的其他原因等。
③症状或体征不典型或存在提示其它肺病诊断的症状或体征(如咯血、体重明显减轻、夜间盗汗、发热、支气管扩张或其他结构性肺部疾病)的疑似哮喘或COPD 患者。
这类患者应该及时、早期转诊,而不必等待哮喘或 COPD 治疗试验的结果。
④怀疑为慢性气道疾病,但患者的哮喘和 COPD 症状特征都很少。
⑤存在并存病,可能会干扰患者气道疾病的评估和管理。
⑥存在 GINA 和 GOLD 策略报告所列的其它转诊理由。
表 4 列举了有时被用来区分哮喘和 COPD 的一些专业性检查
表 4 有时用来区分哮喘和 COPD 的专业性检查
DLCO = 肺一氧化碳弥散量;FENO = 呼出气一氧化氮分数;IgE = 免疫球蛋白E。