急性缺血性脑梗死常规治疗临床路径表
- 格式:doc
- 大小:90.50 KB
- 文档页数:6

急性缺血性脑梗死(2012,非部颁版2)一、急性缺血性脑梗死临床路径标准住院流程(一)适用对象。
第一诊断为急性缺血性脑梗死(ICD10:I63)(二)诊断依据。
根据《中国脑血管病防治指南》(卫生部疾病控制司,中华医学会神经病学分会2007.01脑梗死指因脑部血液循环障碍,缺血、缺氧所致的局限性脑组织的缺血性坏死或软化。
脑梗死的诊治重在根据发病时间、临床表现、病因及病理进行分型分期,综合全身状态,实施个体化治疗。
在超急性期和急性期采取积极、合理的治疗措施尤为重要。
1、临床特点(1)多数在静态下急性起病,动态起病者以心源性脑梗死多见,部分病例在发病前可有TIA 发作。
(2)病情多在几小时或几天内达到高峰,部分患者症状可进行性加重或波动。
(3)临床表现决定于梗死灶的大小和部位,主要为局灶性神经功能缺损的症状和体征,如偏瘫、偏身感觉障碍、失语、共济失调等,部分可有头痛、呕吐、昏迷等全脑症状。
2、辅助检查(1)血液检查:血小板、凝血功能、血糖等。
(2)影像学检查:脑的影像学检查可以直观地显示脑梗死的范围、部位、血管分布、有无出血、陈旧和新鲜梗死灶等,帮助临床判断组织缺血后是否可逆、血管状况,以及血液动力学改变。
帮助选择溶栓患者、评估继发出血的危险程度。
① 头颅计算机断层扫描(CT)② 头颅磁共振(MRI)③ 经颅多普勒超声(TCD)④ 血管影像⑤ 其他(三)临床分型(OCSP 分型)。
OCSP 临床分型标准:1、完全前循环梗死(TACI):表现为三联征,即完全大脑中动脉(MCA)综合征的表现:大脑较高级神经活动障碍(意识障碍、失语、失算、空间定向力障碍等);同向偏盲;对侧三个部位(面、上肢与下肢)较严重的运动和(或)感觉障碍。
多为MCA 近段主干,少数为颈内动脉虹吸段闭塞引起的大片脑梗死。
2、部分前循环梗死(PACI):有以上三联征中的两个,或只有高级神经活动障碍,或感觉运动缺损较TACI 局限。
提示是MCA 远段主干、各级分支或ACA 及分支闭塞引起的中、小梗死。

脑梗死临床路径表单一、脑梗死临欷径标准住院流程(A)(一)适用对象单纯脑梗死无合并症或合并轻微无需特殊处理的合并症(二)诊断依据根据《中国脑血管病防治指南》1>多数在静态下急性起病,动态起病下以心源性脑梗死多见,2、偏瘫、偏身感觉障碍、失语,共济失调等,部分可有头痛、呕吐、昏迷等全脑症状。
3、头颅CT提示MRI提示(三)纳入标准1>符合诊断标准2、无意识障碍(四)排除标准1>不符合纳入标准2、有各种类型意识障碍3,进展型(五)治疗常规1、内科综合支持治疗,应特别注意血压调控2、抗脑水肿,降颅高压3、改变脑循环4、神经保护剂5、中药活血化瘀治疗6、康复治疗(六)标准住院日:10-20天(七)出院标准1、生命体征平稳2、肢体或语言功能稳定或改善(八)变异及原因分析1>有合并症,进展性,病情危重,不能出院 2、患者拒绝出院脑梗死临床路径表单A住院第1天(住院日)询问病史及体格检完成病历书写…结果 初步诊断 签署医患沟通记 录,告知病人或家 属病情住院第2天住院第3天分析辅助检查 上级医师查房…上级医师查房 注意病情变化嘱住院第4天完成病历书写…注意病情变化生活、心理护理作复查血糖 复查电解质宣教观察病情变化功能锻炼 宣教宣教 观察病情变化观察病情变化 功能锻炼功能锻炼生活、心理护理生活、心理护理21W 57EI « 9KI «il270At ir *M *)9742 VBAH « W«)5W) KIS 24199 5Eu7 MZIlC ■:。


脑梗死临床路径一、脑梗死临床路径标准住院流程(一)适用对象。
第一诊断为脑梗死((ICD-10:I63).(二)诊断依据。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)。
1.临床表现:急性起病,出现局灶症状和体征,伴或不伴意识障碍。
2.头颅CT证实颅内无出血改变。
(三)选择治疗方案。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)1.整体治疗:(1)卧床休息,维持生命体征和内环境稳定,预防感染等并发症。
(2)维持呼吸道通畅,鼻导管吸氧。
(3)不能经口喂食者给予鼻饲,以维持机体营养需要,避免吸入性肺炎。
(4)控制血压。
(5)降低颅内压。
大面积脑梗死或后颅窝梗塞存在颅内压升高的征象时,采取降颅压措施,药物可选用20%甘露醇,严重时可考虑去骨瓣减压。
(6)控制体温在正常水平,38℃以上应给予物理和药物降温。
(7)防治应激性溃疡。
(8)早期康复治疗, 根据病情选择运动处方。
2.特殊治疗:(1)溶栓治疗(发病3-6小时之内);1)对经过严格选择的发病3h内急性缺血性脑卒中患者应积极采用静脉溶栓治疗。
首选rtPA,无条件采用rtPA时,可用尿激酶替代。
2)发病3-6h的急性缺血性脑卒中患者可应用静脉尿激酶溶栓治疗,但选择患者应该更严格3)对发病6h以内的急性缺血性脑卒中患者,可以考虑进行动脉内溶栓治疗研究4)基底动脉血栓形成的溶栓治疗时间窗和适应症可以适当放宽5)超过时间窗溶栓多不会增加治疗效果,且会增加再灌注损伤和出血并发症,不宜溶栓,恢复期患者应禁用溶栓治疗(2)抗凝治疗;1)一般急性脑梗死患者不推荐常规立即使用抗凝剂。
2)使用溶栓治疗的患者,一般不推荐在24小时内使用抗凝剂。
3)如果无出血倾向、严重肝肾疾病、血压>180mmHg/100mmHg等禁忌症时,下列情况可考虑选择性使用抗凝剂:①心源性梗死(如人工瓣膜、心房纤颤,心肌梗死伴腹壁血栓、左心房血栓形成等)患者,容易复发卒中。


缺血中风病(脑梗死)急性期中医临床路径路径说明:本路径适合于西医诊断为脑梗死的急性期患者。
一、中风病(脑梗死)急性期中医临床路径标准住院流程(一)适用对象中医诊断:第一诊断为中风病(TCD编码:BNG080)。
西医诊断:第一诊断为脑梗死(ICD-10编码:I63)。
(二)诊断依据1.疾病诊断(1)中医诊断标准:参照国家中医药管理局脑病急症科研协作组《中风病中医诊断疗效评定标准》(试行,1995年)。
(2)西医诊断标准:参照2010年中华医学会神经病学分会脑血管病学组制定的《中国急性缺血性脑卒中诊治指南2010》。
2.疾病分期(1)急性期:发病2周以内。
(2)恢复期:发病2周至6个月。
(3)后遗症期:发病6个月以上。
3.病类诊断(1)中经络:中风病无意识障碍者。
(2)中脏腑:中风病有意识障碍者。
4.证候诊断参照“国家中医药管理局‘十一五’重点专科协作组中风病(脑梗死)急性期诊疗方案”。
中风病(脑梗死)急性期临床常见证候:(1)中脏腑①痰蒙清窍证:意识障碍、半身不遂,口舌歪斜,言语謇涩或不语,痰鸣漉漉,面白唇暗,肢体瘫软,手足不温,静卧不烦,二便自遗,舌质紫暗,苔白腻,脉沉滑缓。
②痰热内闭证:意识障碍、半身不遂,口舌歪斜,言语謇塞或不语,鼻鼾痰鸣,或肢体拘急,或躁扰不宁,或身热,或口臭,或抽搐,或呕血,舌质红、舌苔黄腻,脉弦滑数。
③元气败脱证:昏愦不知,目合口开,四肢松懈瘫软,肢冷汗多,二便自遗,舌卷缩,舌质紫暗,苔白腻,脉微欲绝。
(2)中经络①风火上扰证:眩晕头痛,面红耳赤,口苦咽干,心烦易怒,尿赤便干,舌质红绛,舌苔黄腻而干,脉弦数。
②风痰阻络证:头晕目眩,痰多而粘,舌质暗淡,舌苔薄白或白腻,脉弦滑。
③痰热腑实证:腹胀便干便秘,头痛目眩,咯痰或痰多,舌质暗红,苔黄腻,脉弦滑或偏瘫侧弦滑而大。
④阴虚风动证:眩晕耳鸣,手足心热,咽干口燥,舌质红而体瘦,少苔或无苔,脉弦细数。
⑤气虚血瘀证:面色晄白,气短乏力,口角流涎,自汗出,心悸便溏,手足肿胀,舌质暗淡,舌苔白腻,有齿痕,脉沉细。



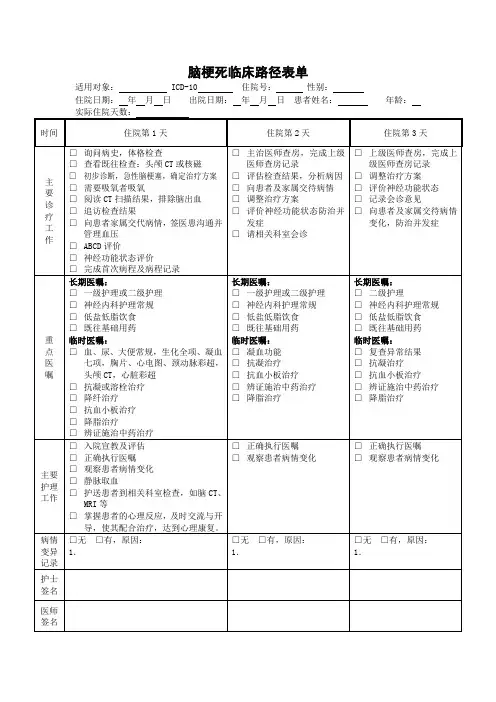

急性缺血性脑梗死4.5小时内静脉溶栓治疗临床路径(2020年版)一、适用对象第一诊断为急性缺血性脑梗死(ICD-10:I63)。
4.5小时内采取静脉溶栓治疗(ICD-9-CM-3:99.10)二、诊断依据根据《中国急性缺血性脑卒中诊治指南2014》(中华医学会神经病学分会脑血管病学组制定,中华神经科杂志;2015;48:246-257)1. 急性起病;2. 局灶神经功能缺损(一侧面部或肢体无力或麻木,语言障碍等),少数为全面神经功能缺损;3. 症状或体征持续时间不限(当影像学显示有责任缺血性病灶时),或持续24 h以上(当缺乏影像学责任病灶时);4. 排除非血管性病因;5. 头部CT/MRI排除脑出血。
三、治疗方案选择《中国急性缺血性脑卒中诊治指南2014》(中华医学会神经病学分会脑血管病学组制定,中华神经科杂志;2015;48:246-257)四、标准住院天数≤7天五、进入路径标准1. 第一诊断必须符合急性缺血性脑梗死疾病编码(ICD-10:I63)。
2. 当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
六、住院检查项目(一)必需检查的项目:1.三大常规、肝功能、肾功能、电解质、血糖、血脂、凝血功能、感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等)2.12导联心电图;3.头部CT。
(二)根据患者情况可选择检查项目:1. 胸部X线平片、头颅磁共振血管造影(MRA)、头颈CT 血管造影(CTA)、CT灌注成像(CTP)、数字减影血管造影(DSA);2. 经颅多普勒超声(TCD)及发泡试验、颈部动脉血管超声、心脏彩超、超声心动图、动态心电监测、腹部B超;3.自身免疫抗体[抗核抗体(ANA)、可提取性核抗原(ENA)、抗中性粒细胞浆抗体(ANCA)等;4.红细胞沉降率、同型半胱氨酸,纤维蛋白原水平、抗心磷脂抗体、维生素B12、叶酸。
七、选择用药根据《中国急性缺血性脑卒中诊治指南2014》,结合患者具体情况选择治疗药物。
急性缺血性脑梗死4.5小时内静脉溶栓治疗临床路径(2020年版)一、适用对象第一诊断为急性缺血性脑梗死(ICD-10:I63)。
4.5小时内采取静脉溶栓治疗(ICD-9-CM-3:99.10)二、诊断依据根据《中国急性缺血性脑卒中诊治指南2014》(中华医学会神经病学分会脑血管病学组制定,中华神经科杂志;2015;48:246-257)1. 急性起病;2. 局灶神经功能缺损(一侧面部或肢体无力或麻木,语言障碍等),少数为全面神经功能缺损;3. 症状或体征持续时间不限(当影像学显示有责任缺血性病灶时),或持续24 h以上(当缺乏影像学责任病灶时);4. 排除非血管性病因;5. 头部CT/MRI排除脑出血。
三、治疗方案选择《中国急性缺血性脑卒中诊治指南2014》(中华医学会神经病学分会脑血管病学组制定,中华神经科杂志;2015;48:246-257)四、标准住院天数≤7天五、进入路径标准1. 第一诊断必须符合急性缺血性脑梗死疾病编码(ICD-10:I63)。
2. 当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
六、住院检查项目(一)必需检查的项目:1.三大常规、肝功能、肾功能、电解质、血糖、血脂、凝血功能、感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等)2.12导联心电图;3.头部CT。
(二)根据患者情况可选择检查项目:1. 胸部X线平片、头颅磁共振血管造影(MRA)、头颈CT 血管造影(CTA)、CT灌注成像(CTP)、数字减影血管造影(DSA);2. 经颅多普勒超声(TCD)及发泡试验、颈部动脉血管超声、心脏彩超、超声心动图、动态心电监测、腹部B超;3.自身免疫抗体[抗核抗体(ANA)、可提取性核抗原(ENA)、抗中性粒细胞浆抗体(ANCA)等;4.红细胞沉降率、同型半胱氨酸,纤维蛋白原水平、抗心磷脂抗体、维生素B12、叶酸。
七、选择用药根据《中国急性缺血性脑卒中诊治指南2014》,结合患者具体情况选择治疗药物。