食管癌新分期及2010NCCN指南
- 格式:ppt
- 大小:333.50 KB
- 文档页数:26

2010版cNCCN NSCLC指南更新要点解读中山大学附属肿瘤医院内科黄岩张力由美国21家顶级癌症中心联合发起和制定的《NCCN肿瘤临床实践指南》在我国临床肿瘤学界获得广泛认同和应用。
其中《NCCN非小细胞肺癌(NSCLC)临床实践指南》(以下简称:NCCN 指南)是最早被国内同行认识并引进入中国的诊疗指南之一,我国NSCLC治疗领域专家与NCCN的专家们进行详细的讨论和交流,制定了NCCN指南中国版(cNCCN指南),并每年更新。
在此,笔者将2010版《NCCN NSCLC临床实践指南(中国版)》的更新要点予以介绍,供同道们参考。
关于肺癌新分期的更新由于国际肺癌研究学会(IASLC)公布了第七版NSCLC分期,该分期在2009年被国际抗癌联盟(UICC)和美国癌症协会(AJCC)批准成为全球公认的新分期。
2010版NCCN指南对国际肺癌研究协会(IASLC)公布的肺癌新分期系统修订内容进行了相关更新,2010版NCCN指南中国版也进行了有关肺癌新分期的更新。
该新分期的详细资料可参考2009年在《Chest》杂志上发表的文章(Chest. 2009,136: 260)。
Ⅰ、Ⅱ期肺癌治疗前评估2010版NCCN指南对Ⅰ、Ⅱ期肺癌的治疗前评估检查进行了更新。
在ⅠA期(周围型T1abN0)患者治疗前评估中,注明纤维支气管镜检查首选在术中进行。
在Ⅰ期和Ⅱ期患者治疗前评估检查方法中,增加了“支气管内镜超声(EBUS)”,推荐级别为2B类。
由于ⅠA、ⅠB期患者术中气管镜检查及支气管内超声检查(EBUS)在我国开展得较少,中国的专家组提出修改意见,该意见被NCCN的专家所认同。
最终,在2010版NCCN指南中国版加上脚注如下:“建议有条件的医院行此项检查”。
早期肺癌:术后辅助化疗应更为慎重2010版NCCN指南中,在ⅠA期切缘阴性患者的治疗选择中,删除了化疗;对于切缘阳性的患者,删除了再次手术切除之后或化放疗之后的巩固化疗,手术切缘阳性是指术中冰冻检查发现切缘阳性者应继续切除,而不是指术后再次行手术切除。

1 概述上消化道肿瘤〔指那些起源于食管、胃食管连接处和胃的〕是全世界的一大健康问题。
据估计,2004年美国大约新增36960例上消化道肿瘤病例,约有25080例死亡。
在过去15年中,美国上消化道肿瘤病例的发生位置有明显变化。
在欧洲的某些地方也观察到上消化道肿瘤组织学和发生位置的变化。
在西半球国家,最常见的食管癌发生位置是食管下1/3段,常常包括胃食管连接处。
2 食管癌的流行病学食管癌是全球第九大恶性疾病,在全球许多地区流行,特别是在开展中国家。
食管癌是发病率差异最大的疾病之一。
高发地区和低发地区的发病率相差达100倍。
“食管癌发病带〞从中国东北部延伸至中东地区,其中包括伊朗的里海地区,中国北部的湖南省〔原文如此,译者注〕,和前苏联的许多加盟共和国,南非特兰斯凯地区〔南非东南部,译者注〕也是高发区。
在美国食管癌少见,仅仅占所有恶性疾病的1.5%和所有消化道肿瘤的7%,发病率到达每年每100000人3.5例,2004年预计大约有14250例新病例和13300例死亡病例。
尽管在食管癌高发区鳞癌最常见;但是在食管癌非高发区,腺癌却是最常见的食管癌,如北美洲和许多西欧国家。
食管鳞癌男性多于女性,并且与吸烟、饮酒有一定关系。
食管鳞癌的病人常常有头和颈部癌肿病史。
诊断为腺癌的病人多数是白人〔比鳞癌的病人多〕,并且与吸烟、饮酒的关系不大。
Barrett食管、胃食管反流、食管裂孔疝常常与腺癌有关。
3 分期食管癌新的分期在AJCC〔美国癌症联合委员会〕原有TNM分期根底进一步修改而来的。
病人预后与初诊时的临床分期相关。
虽然随着影像学的开展,包括EUS〔食管内镜超声〕术前分期正确性有一定提高,但是术后病理分期仍为金标准。
在西方国家〔如北美和所多西欧国家〕,没有开展早期食管癌筛选工作,食管癌一般都在晚期的才得到诊断。
诊断时,近50%的病人已经超出肿瘤原发灶局部,近60%的病人局部病灶不能完全切除,近70-80%切除标本在相关的淋巴引流区域出现转移。

食管癌分期2010年,AJCC(美国癌症联合委员会)公布最新(第七版)T分期Tx:不能明确的原发癌,如拉网等细胞学检查发现瘤细胞,但未能发现瘤体。
T0:无原发瘤证据。
Tis:原位癌,也即所谓的高度不典型增生。
指局限在上皮层内、未侵出基底膜的肿瘤。
有人不严格地将高度不典型增生归为Tis。
但要注意,在食管腺体内的原位癌,可能随腺体超过了食管上皮的基底膜,但其并未超出腺管的基底膜。
T1:肿瘤侵出上皮层,如侵犯固有膜、粘膜肌层或粘膜下层。
T2:肿瘤侵犯肌层(muscularis propria),未达食管外膜。
T3:肿瘤侵及食管外膜(the adventitia)。
T4:肿瘤侵犯食管周边组织。
4a:肿瘤侵犯胸膜、心包或膈肌,但可手术切除。
T4b:肿瘤因侵犯气管、主动脉、肌注或其他重要脏器而不能手术切除。
N分期N0:无邻近淋巴结转移。
N1:邻近淋巴结组有1或2枚淋巴结转移。
N2:邻近淋巴结组有3-6枚淋巴结转移。
N3:邻近淋巴结组有超过7枚淋巴结转移。
M分期M0:肿瘤无远处脏器和淋巴结转移。
M1:肿瘤已转移至远处淋巴结和/或其他脏器。
G分期 G指肿瘤的病理分化程度分期,在AJCC肿瘤分期的第六版为可选指标,但第七版将其接纳为S分期中的一项。
GX:组织学不能分级(在S分期中同G1);G1:细胞分化好的高分化癌;G2:细胞中等分化的中分化癌;G3:细胞分化差的低分化癌;G4:未分化癌(按G3鳞癌行S分期)。
有时G3、G4可能混存,可登记为G3-4。
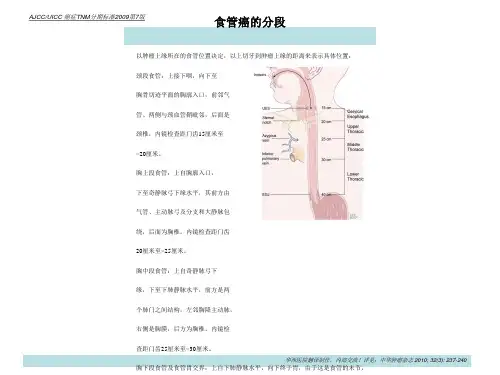
肿瘤部位早期鳞癌的S分期考虑到了肿瘤在食管上的部位,按肿瘤的上缘分为上段、中段和下段。
S分期S分期是归纳了T、N 、M等多组分期而成,第七版将食管鳞癌和腺癌分开分期。
食管鳞癌其分期包括了T、N、M、G分期和肿瘤的部位。
0期:Tis, N0, M0, GX 或 G1,任何部位。
为食管癌的最早期,等同于原位癌,肿瘤仅限于上皮层,无任何转移或播散。
IA期:T1, N0, M0, GX或G1,任何部位。

由美国癌症联合委员会(AJCC)和国际抗癌联盟(UICC)联合制订的食管癌国际TNM分期标准是国际通用的分期“金标准”,目前版本为2002年的第6版。
AJCC主导的国际食管癌协作项目(WECC)进行了该标准第7版(2009)修订,四川大学华西医院陈龙奇教授是我国大陆唯一的获邀参加者。
国内专家对此次修订很关注,陈教授以及中山大学肿瘤防治中心的傅剑华教授结合他们的临床资料,针对第7版标准的相关内容分别提出了自己的观点。
表食管癌国际TNM分期标准第7版(2009)的原发肿瘤(T)、区域淋巴结(N)及远处转移(M)分级T分级Tx 原发肿瘤不能确定T0 无原发肿瘤证据Tis 高度不典型增生(腺癌无法确定原位癌)T1a 肿瘤侵及黏膜固有层T1b 肿瘤侵及黏膜下层T2 肿瘤侵及固有肌层T3 肿瘤侵及纤维膜T4a 肿瘤侵及胸膜、心包、膈肌T4b 肿瘤侵及其他邻近器官N分级*Nx 区域淋巴结无法确定N0 无区域淋巴结转移N1a 1~2个区域淋巴结转移N1b 3~5个区域淋巴结转移N2 6~9个区域淋巴结转移N3 ≥10个区域淋巴结转移* AJCC建议清扫淋巴结总数不少于12个,并应记录清扫的区域淋巴结总数M分级#Mx 远处转移无法确定M0 无远处转移M1 有远处转移# 锁骨上淋巴结和腹腔动脉干淋巴结不属于区域淋巴结,而为远处转移食管癌国际分期标准第7版(2009)的TNM分期注:H分级(癌细胞类型)H1 鳞癌H2 腺癌G分级(细胞分化程度)G1 高分化癌G2 中分化癌G3 低分化癌G4 未分化癌观点1 对淋巴瘤转移数目划分界限的争议颇大,这种划分也忽略了食管癌跳跃式转移的特点,因此需要继续改进陈龙奇(四川大学华西医院胸心外科)淋巴结转移数目划分界限存争议第6版食管癌TNM分期标准的N分级是:N0,无淋巴结转移;N1,有淋巴结转移。
拟议中的食管癌TNM 分期标准第7版的N分级将按照淋巴结转移数目划分(见表)。
大量研究的确发现,淋巴结转移程度是食管癌预后的最显著独立影响因素,但各家对这种数目划分界限争议颇大,并且这种划分也忽略了食管癌常见的跳跃式转移特点,因此需要继续改进N分级。


食管癌的分期决定了治疗效果!食管癌是一种常见的恶性肿瘤,由于食管癌发展快速、早期症状不明显,病情往往已经较为严重才能得到诊断。
因此,早期分期对于食管癌的治疗和预后具有极其重要的意义。
食管癌的分期决定了治疗效果,下面我们一起来了解一下食管癌的分期以及相应治疗策略。
一、食管癌的分期标准目前常用的食管癌分期系统主要有国际癌症联盟(UICC)和美国癌症组织(AJCC)的TNM系统、日本癌症协会(JSSC)的分期系统等。
其中,TNM分期系统被广泛应用于临床实践中。
TNM分期系统根据肿瘤(T)、淋巴结(N)和远处转移(M)进行分期。
具体的分期标准如下:1. T分期:- T1期:肿瘤局限于粘膜或粘膜下层,未侵犯肌层。
- T2期:肿瘤侵犯肌层。
- T3期:肿瘤侵犯浆膜(外囊)。
- T4期:肿瘤侵犯或穿透深层器官或破坏邻近结构。
2. N分期:- N0期:淋巴结无转移。
- N1期:浅层淋巴结转移。
- N2期:中深层淋巴结转移。
3. M分期:- M0期:远处无转移。
- M1期:远处转移。
根据T、N、M分期结果的组合,可以得到完整的食管癌分期。
二、食管癌分期与治疗策略1. 早期食管癌(Ⅰ期和Ⅱ期):早期食管癌是指局限于食管黏膜和粘膜下层的肿瘤。
这类肿瘤发展缓慢,一般没有明显的症状,早期可以通过内窥镜检查发现。
早期食管癌的治疗主要是手术切除,常见的手术方式包括部分食管切除术、食管全切除术等。
对于不能耐受手术的患者,还可以考虑内镜下黏膜切除术或放射治疗等。
2. 中晚期食管癌(Ⅲ期和Ⅳ期):中晚期食管癌是指肿瘤已经侵犯浆膜层或向局部淋巴结转移的肿瘤。
这类肿瘤病情相对较为严重,手术切除效果较差。
综合治疗是中晚期食管癌的主要治疗方式,包括手术、化疗和放疗的综合应用。
一般来说,首先要进行化疗和放疗,以缩小肿瘤体积并控制转移,然后再进行手术切除。
对于不能进行手术的患者,也可以考虑放化疗联合治疗。
3. 远处转移食管癌(Ⅳ期):远处转移食管癌是指肿瘤已经转移到远处器官或组织的肿瘤。

2010年NCCN指南更新之——非小细胞肺癌美国国立综合癌症网络(NCCN)制定的临床实践指南是目前我国肿瘤诊疗的主要参考指南。
随着最新的非小细胞肺癌(NSCLC)循证医学证据的公布,《NCCN非小细胞肺癌临床实践指南(2010版)》(以下简称《指南》)也进行了相应的更新。
下面就《指南》的更新作简要概述。
《指南》采用了2009年国际肺癌研究学会(IASLC)推荐的最新TNM分期系统。
该分期系统纳入分析的NSCLC病例数达68463例,修订主要体现在T分期和M分期中,N分期无变化,具体包括:①肿瘤≤7 cm为T2,>7 cm为T3,同时将T1和T2各分为a、b两个亚组,即T1a≤2 cm,T1b>2 cm且≤3 cm,T2a>3 cm且≤5 cm,T2b>5 cm且≤7 cm;②原发肿瘤所在同一肺叶内有单个或多个卫星结节由T4降级为T3,同侧非原发肿瘤所在肺叶单个或多个结节由M降级为T4;③恶性胸水或恶性心包积液由T4升级为M1a,远处转移变更为M1b。
总体分期也相应更新,T2aN0M0和T2aN1M0分别由ⅠB、ⅡB 期变更为ⅡA期,T4N0~1M0由ⅢB期降级为ⅢA期(见上图)。
新的TNM分期系统更好地体现了不同期别的预后差异,但因其主要建立于回顾性分析的基础上,对预后的影响尚需后续研究的进一步验证。
早期NSCLC的治疗手术切除根治性手术是早期NSCLC患者的首选治疗手段,但对部分基础条件差的患者无法行根治性手术,若能行根治性放疗或局限性手术切除,可提高其5年生存率。
因此,《指南》推荐,对于Ⅰ期和Ⅱ期纵隔淋巴结阴性而因医学原因不能手术者,可行根治性放疗或局限性手术切除(2A类推荐),并对手术和放疗原则进行了限定。
其中,局限性手术切除包括肺段切除术(首选)或楔形切除术,仅用于三类特殊人群:①可保留肺组织很少或者因其他重要合并症而不能接受根治术;②周围型结节≤2 cm,并至少符合组织学类型为单纯细支气管肺泡癌或CT显示结节磨玻璃样改变≥50%中的一项;③影像学随诊证实肿瘤倍增时间≥400天(2B类推荐)。


食管癌分期2010年,AJCC(美国癌症联合委员会)公布最新(第七版)T分期Tx:不能明确的原发癌,如拉网等细胞学检查发现瘤细胞,但未能发现瘤体。
T0:无原发瘤证据。
Tis:原位癌,也即所谓的高度不典型增生。
指局限在上皮层内、未侵出基底膜的肿瘤。
有人不严格地将高度不典型增生归为Tis。
但要注意,在食管腺体内的原位癌,可能随腺体超过了食管上皮的基底膜,但其并未超出腺管的基底膜。
T1:肿瘤侵出上皮层,如侵犯固有膜、粘膜肌层或粘膜下层。
T2:肿瘤侵犯肌层(muscularis propria),未达食管外膜。
T3:肿瘤侵及食管外膜(the adventitia)。
T4:肿瘤侵犯食管周边组织。
4a:肿瘤侵犯胸膜、心包或膈肌,但可手术切除。
T4b:肿瘤因侵犯气管、主动脉、肌注或其他重要脏器而不能手术切除。
N分期N0:无邻近淋巴结转移。
N1:邻近淋巴结组有1或2枚淋巴结转移。
N2:邻近淋巴结组有3-6枚淋巴结转移。
N3:邻近淋巴结组有超过7枚淋巴结转移。
M分期M0:肿瘤无远处脏器和淋巴结转移。
M1:肿瘤已转移至远处淋巴结和/或其他脏器。
G分期 G指肿瘤的病理分化程度分期,在AJCC肿瘤分期的第六版为可选指标,但第七版将其接纳为S分期中的一项。
GX:组织学不能分级(在S分期中同G1);G1:细胞分化好的高分化癌;G2:细胞中等分化的中分化癌;G3:细胞分化差的低分化癌;G4:未分化癌(按G3鳞癌行S分期)。
有时G3、G4可能混存,可登记为G3-4。
肿瘤部位早期鳞癌的S分期考虑到了肿瘤在食管上的部位,按肿瘤的上缘分为上段、中段和下段。
S分期S分期是归纳了T、N 、M等多组分期而成,第七版将食管鳞癌和腺癌分开分期。
食管鳞癌其分期包括了T、N、M、G分期和肿瘤的部位。
0期:Tis, N0, M0, GX 或 G1,任何部位。
为食管癌的最早期,等同于原位癌,肿瘤仅限于上皮层,无任何转移或播散。
IA期:T1, N0, M0, GX或G1,任何部位。

食管癌的化疗原则郑州大学第一附属医院樊青霞食管癌辅助治疗适应证●癌已侵及食管黏膜下层的T1N0期患者,如食管切除长度不足、伴低分化或未分化、年龄<40岁者;●癌侵及食管肌层的T2N0期患者,伴淋巴管、血管及神经浸润或切缘阳性者;●癌侵及食管周围或邻近器官的T3-4N0-1期患者;●发现或可疑有远处转移的任何T、任何N、M1a或M1b期患者。
中国《规范》与《NCCN指南》对化疗药物选择的异同。
顺铂●《NCCN指南》推荐的一线化疗药物,可用于术前化疗、术前放化疗、根治性放化疗、术后化疗及转移或局部进展食管癌的化疗。
●《规范》推荐的一线化疗药物,可用于局部晚期食管癌的新辅助和辅助化疗、晚期复发食管癌的化疗和放化疗。
奥沙利铂●《NCCN指南》推荐的二线化疗药物(2B类证据),可用于术前放化疗、根治性放化疗及转移或局部进展食管癌的化疗。
注:在2010年《NCCN指南》中,奥沙利铂的相关研究主要针对食管腺癌患者(>80%),中位年龄为61~65岁,单组例数<100例,治疗疗效与顺铂相当,脱发、贫血及中性粒细胞减少症等不良反应的发生率较低,而神经毒性及胃肠道毒性显著高于顺铂。
●《规范》仅将奥沙利铂作为用于复发转移性食管癌化疗和放化疗的二线药物。
卡铂●《指南》推荐的二线化疗药物(2B类推荐),可用于术前放化疗。
奈达铂●《规范》推荐的一线化疗药物,可用于晚期复发转移食管癌化疗及放化疗,还可用于局部晚期食管癌的新辅助化疗。
注:大量国内及日本的临床研究证实,组织学类型以鳞癌为主的食管癌患者接受奈达铂联合化疗或放化疗方案治疗后,临床疗效显著,这在食管鳞癌高发的中国有极大的应用价值。
由于食管癌患者早期症状隐匿,诊断时70%~80%的患者已为晚期,失去了手术和放疗的机会,且接受手术或放疗后出现复发转移的患者尚不能得以治愈。
在我国及亚太地区,食管癌仍以食道中段鳞癌为主,占90%以上。
辅助治疗辅助化疗接受辅助化疗的对象一般是Ⅱ期以上有高危复发因素的食管癌患者,治疗时机宜在术后3周左右。