首次病程记录(再生障碍性贫血)
- 格式:doc
- 大小:22.00 KB
- 文档页数:3
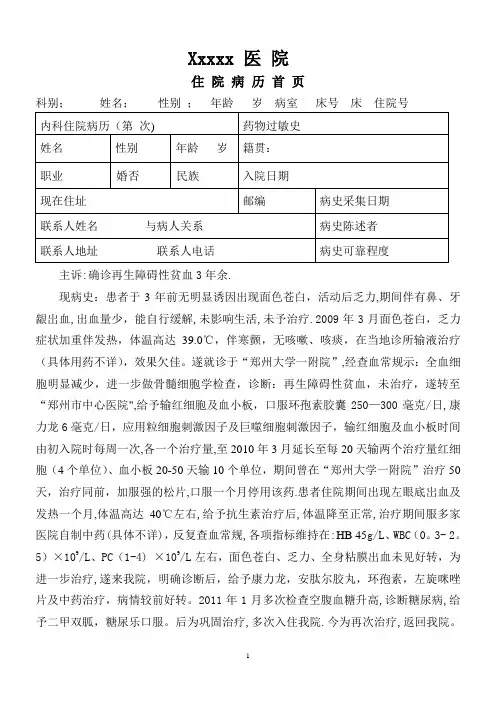
Xxxxx 医院住院病历首页科别;姓名;性别;年龄岁病室床号床住院号主诉:确诊再生障碍性贫血3年余.现病史:患者于3年前无明显诱因出现面色苍白,活动后乏力,期间伴有鼻、牙龈岀血,出血量少,能自行缓解,未影响生活,未予治疗.2009年3月面色苍白,乏力症状加重伴发热,体温高达39.0℃,伴寒颤,无咳嗽、咳痰,在当地诊所输液治疗(具体用药不详),效果欠佳。
遂就诊于“郑州大学一附院”,经查血常规示:全血细胞明显减少,进一步做骨髓细胞学检查,诊断:再生障碍性贫血,未治疗,遂转至“郑州市中心医院",给予输红细胞及血小板,口服环孢素胶囊250—300毫克/日,康力龙6毫克/日,应用粒细胞刺激因子及巨噬细胞刺激因子,输红细胞及血小板时间由初入院时每周一次,各一个治疗量,至2010年3月延长至每20天输两个治疗量红细胞(4个单位)、血小板20-50天输10个单位,期间曾在“郑州大学一附院”治疗50天,治疗同前,加服强的松片,口服一个月停用该药.患者住院期间出现左眼底岀血及发热一个月,体温高达40℃左右,给予抗生素治疗后,体温降至正常,治疗期间服多家医院自制中药(具体不详),反复查血常规,各项指标维持在:HB 45g/L、WBC(0。
3- 2。
5)×109/L、PC(1-4) ×109/L左右,面色苍白、乏力、全身粘膜出血未见好转,为进一步治疗,遂来我院,明确诊断后,给予康力龙,安肽尔胶丸,环孢素,左旋咪唑片及中药治疗,病情较前好转。
2011年1月多次检查空腹血糖升高,诊断糖尿病,给予二甲双胍,糖尿乐口服。
后为巩固治疗,多次入住我院.今为再次治疗,返回我院。
患者发病来,神志清,精续页科别姓名性别年龄岁病室床号床住院号神、饮食可、大小便无异常,体重无明显改变.既往史:患者平素体健,无肝炎、结核等其它传染病史,无药物、食物过敏史,无输血、献血史,无高血压、糖尿病病史,预防接种随当地进行。

入院记录姓名:工作单位:无性别:女职业:农民年龄:45岁入院日期:2010年04月26日09时09分民族:汉族记录日期:2010年04月26日籍贯:病史陈述者:患者本人婚姻:已婚可靠程度:可靠家庭地址:主诉:反复乏力、头晕5月余。
现病史:患者于入院前5月无明显诱因出现乏力、头晕,恶心,食欲下降,全身不适病症,伴有高热,最高体温达400C,咳嗽,无咳痰,腹胀,无明显腹痛,无鼻衄、牙龈出血,无便血、血尿。
患者××1012/L, HGB 53g/L,PLT 5×××1012/L, HGB 46g/L,PLT 4××××1012/L,HGB 67g/L,PLT 59××××1012/L,HGB 68g/L,PLT 178×109/L;患者病情好转出院。
目前患者为进一步治疗来我科化疗,我科以"急性粒细胞白血病未分化型〔M1型〕"收住。
自发病以来,患者精神差,食欲、睡眠欠佳,大小便正常,体重无明显变化。
既往史:既往体健,否认肝炎、结核、伤寒等传染病史,否认心脏病、糖尿病等慢性病史,否认外伤及手术史。
否认输血及血制品史。
否认食物及药物过敏史,预防接种史不详。
个人史:生于原籍,无疫区居住史。
生活规律,无粉尘、毒物及放射性物质接触史,无特殊不良嗜好。
月经史:14,3-5/28-30,2010年04月18日。
既往色暗红,量中等,无痛经。
婚育史:已婚,育有1子2女,现爱人和孩子身体安康,家庭关系和睦。
家族史:家庭成员中无类似疾病,否认家族遗传病史。
体格检查T℃,P80次/分,R20次/分,BP110/60mmHg,患者发育正常,营养一般,神志清楚,步入自动体位,查体合作。
全身皮肤黏膜无黄染,无瘀点、瘀斑及出血点,浅表淋巴结未触及肿大。
头颅无畸形,五官端正。
眼睑无浮肿,睑结膜无苍白,巩膜无黄染,双侧瞳孔等大等圆,对光反射灵敏。

中医治疗再生障碍性贫血的优秀病例患者档案 :刘*荣,女,32岁,石家庄市人病史记录 :患者发病 3年,连续 3个月体温 37.5度左右,头晕,失眠, 皮肤牙龈容易出血 ,腰痛,气短,自汗盗汗 ,食欲差,腹胀,尿频,大便稀每日3吒次月经超前间10-5天来潮一次,色鲜量多,有淤块,约10天才干净。
曾有肾炎史 ,尿培养大肠杆菌生长 ,服用氯霉素 300余片。
也曾有与二甲苯接触史 10年, 与铀接触 3 周史。
在省医院作骨穿检查 ,诊断为 :再障贫血。
入院病情:入院时查肝肋下1.5cm,下肢有散在出血点,牙龈见渗血。
查血:血红蛋白4.9g/L,红细胞2.90x 1012 /L,白细胞3.9 x 109/L,中性57%淋巴43%,血小板65*109 /L。
面色苍白、脉缓弱、舌质瘀红、苔薄白。
患者于 2014年3月23日来石家庄现代中医血液肾病医院求治。
治疗方案分析:刘女士长期接触毒物 ,毒邪内伏 ,中伤脏腑,以致精髓不足 ,血液生化之源障碍而成血虚 ,不能滋养肝肾。
其血虚为病之本 ,诸症为病之标。
我院专家组按非输血非化疗免疫平衡体系给予治疗, “根据急则治标 , 缓则治本”的原则,针对性的利用五步清髓解毒法”加,入具有益阴清热 ,凉血止血等功效的药物基础上 ,排除毒素 ,刺激血红素的生成 ,配合我院国家专利药物,为骨髓细胞提供良好的内环境 ,把治疗分期 ,按阶段进行 ,逐步恢复脏腑功能。
因为患者总是失眠 ,专家组选取炮制中药多途径(中药足浴熏蒸配合治疗,通过足底穴位按摩 ,治疗 2个疗程后,自觉症状好转 ,3个疗程后二便逐渐规律 ,食欲增加,牙龈出血减少 ,晚上能入睡 4~5小时,舌红苔薄 ,脉细数,血压正常。
治疗效果:坚持我院治疗方案1个月后,复查血红蛋白89g/L,红细胞3.07x 1012 /L,白细胞 6.25 x 109 /L,中性 74%,淋巴 26%,血小板96x 109 /L。
服药2个月后,能室外活动。

河南省XX县人民医院入院记录门诊号:住院号:科别:肿瘤科病房:肿瘤科床号:医疗保险号:━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━肿瘤科住院病历(第6次)过敏史:无─────────────────────────────────────────姓名:刘XX 性别:女年龄:12岁民族:汉族籍贯:河南省罗山县职业:学生婚姻:未婚身份证明号:4115212006XXXXX入院时间:2019年09月02日08时06分现在住址:XXXXXX 入院情况:一般病史采集时间:2019年09月02日08时06分联系人姓名:XX 与患者关系:父病史叙述者:患者及家属联系人地址:同患者地址电话:XXX 可靠程度:可靠━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━主诉: 面黄、乏力4年余现病史: 4年余前无明显诱因出现面黄、乏力,伴头晕,呈进行性加重,于河南省肿瘤医院血液科行骨髓穿刺及骨髓活检术,确诊为再生障碍性贫血,长期口服司坦唑醇及环孢素治疗,效果不佳。
今日贫血症状加重,遂来我院就诊,遂以"再生障碍性贫血"收入院。
发病来,神志清,精神差,饮食睡眠尚可,大小便尚正常,体重无明显变化。
既往史:无"心血管、高血压、糖尿病"等病史,无"肝炎、结核"等传染病史,无药物及食物过敏史,无外伤史,无输血史。
预防接种史随社会进行。
个人史: 生于本地,无外地长期居住史,无与传染病人密切接触史,无毒物接触史,无特殊嗜好。
婚育史:未婚未育。
家族史:家族成员均健康,无家族性遗传性传染性病史。
体格检查T 37.0℃ P 109次/分 R 19次/分 BP 134/92mmHg发育正常,营养中等,神志清晰,步入病房,自主体位,查体合作。
全身皮肤粘膜苍白,无黄染,无色素沉着、皮肤光滑有弹性,无皮疹。
无出血、无皮下结节或肿块。

再生障碍贫血报告模板引言再生障碍性贫血(AA)是一种罕见但严重的造血系统疾病,其特征为造血干细胞数量减少和造血功能受损。
本报告旨在提供关于再生障碍性贫血的详细信息,包括病因、发病机制、临床表现、诊断和治疗等方面的内容。
通过深入了解这一疾病,可以为医生和患者提供更好的医疗决策和管理。
1. 病因再生障碍性贫血的病因尚不明确,但家族聚集性和暴露于某些环境和化学物质的因素似乎与其发病有关。
感染(如乙型肝炎病毒、Epstein-Barr病毒等)、药物暴露(如苯扎贝特、卡马西平等)和自身免疫反应等也可能导致该疾病的发生。
2. 发病机制在再生障碍性贫血中,骨髓中的造血干细胞和祖细胞受到损害,导致红细胞、白细胞和血小板生成减少或中断。
这种损害可以是由于免疫介导的T淋巴细胞攻击造血干细胞,也可以是由于骨髓中异常造血细胞的增加而导致的。
3. 临床表现再生障碍性贫血的临床表现因个体差异而有所不同,但常见的症状包括贫血、易出血和易感染。
患者可能会出现乏力、头晕、皮肤苍白以及瘀点、瘀斑、鼻出血、牙龈出血等出血倾向。
由于白细胞数量减少,患者容易感染,并可能出现发热、咽痛、咳嗽等症状。
此外,由于血小板减少,患者可能有易瘀斑、皮肤淤血、鼻出血、月经过多等表现。
4. 诊断再生障碍性贫血的诊断需要排除其他可能的病因,如先天性骨髓发育异常、骨髓浸润等。
诊断依据包括骨髓活检结果、血液学检查、染色体分析、免疫学检查和免疫组织化学等。
其中,骨髓活检是确诊此疾病的关键检查。
5. 治疗再生障碍性贫血的治疗策略根据患者的临床表现和病情的严重程度而定。
治疗的目标是恢复造血功能、改善贫血、控制出血和感染,以及提高患者的生活质量。
治疗方法包括药物治疗、免疫抑制疗法、造血干细胞移植和对症治疗等。
6. 预后再生障碍性贫血的预后取决于许多因素,包括患者年龄、病情的严重程度、治疗的及时性和有效性等。
对于一些轻度病例,约30%的患者在没有治疗的情况下可以自愈。

此医案仅证明中医可以治疗此类疾病,但医案仅供参考,切勿个人盲目用药,建议到正规中医治疗机构详细辩证论治。
小建中汤为主治疗衄血病案:韩某,男,23岁。
初诊:1967年6月29日。
主诉及病史:反复齿龈及鼻出血伴头昏乏力半年余。
发病前曾出现感冒、鼻塞、头痛、头昏、头晕。
一周后牙龈部苍白,继则出血、高热、喉痛。
以后几乎每隔日牙龈、鼻出血一次。
渐感体力不支,心慌气短,头昏眼花。
在本单位卫生所检查血红蛋白45g/L,红血细胞计数2.5×1012/L,白细胞计数4.1×109/L,血小板计数140×109/L。
按失血性贫血治疗。
后经检查确诊为再生障碍性贫血。
第二次输血后出现严重反应。
四个月以后经常发热,自觉胸闷气短,记忆力减退,不欲饮食。
诊查:呈慢性病容,血压110/80mmHg,面色苍白。
舌质淡苔厚,脉芤。
辨证:虚劳里急,脾胃衰败。
治法:温中补虚、和里缓急。
处方:白芍20g 桂枝10g 生姜10g 炙甘草10g 大枣12枚服上方药6剂后热退,精神好转,衄血减少,饥饿欲食。
舌苔较薄,脉转沉缓。
病大见转机,尚未痊愈,改服丸剂。
处方如1下何首乌50g 生地黄20g 熟地黄20g 当归20g 苁蓉20g 菟丝子20g 党参50g 黄芪20g 枸杞20g 肉桂10g 炙甘草10g 阿胶20g 以上各味为末,熔入阿胶,炼蜜为丸服用,两年后复诊,全身情况良好,无出血现象。
按语此案系虚劳阳虚发热典型病例,由于脾胃衰败,以致脾无统摄之力。
先用甘温建中补虚之剂,使中阳得运,气血化生,虚劳发热及离经妄行之血则愈。
不就失血止血,而是治病求本。
后用益气生血补肾,巩固效果。
(汤云龙整理)本医案摘自《中国现代名中医医案精粹》第4集,P246,吴一纯医案。
吴一纯,1920年生,陕西兴平人。
教授、主任医师。
幼年在教会学堂攻读文史,1942年就读于国防医学院,毕业后到重庆北碚医院内科工作。
1951年回陕,在第四军医大学工作。


重型再生障碍性贫血病史1.病史摘要:蔡××,男,16岁。
主诉:皮肤出血点、头晕乏力1周,发热、视物模糊2天。
患者于1周前无明显诱因出现双下肢皮肤出血点、面色苍白、头晕乏力、鼻出血,2天前又咳嗽、咳白色粘痰,自觉左眼视物模糊,发热,体温最高“39.8℃”,发热前感畏寒、无寒战,无头痛、恶心、呕吐,无骨关节酸痛,食欲不振,大小便正常,外院就诊后诊断“全血细胞减少”。
两月前因乏力、尿黄,化验肝功能后曾被诊断为“非甲非乙型病毒性肝炎”,经药物(具体用药不详)治疗后肝功能恢复正常。
既往体健。
患者为中学生,无射线、毒物接触史。
2.病史分析:(1)同时有贫血、出血、感染症状的病史采集应高度怀疑全血细胞减少性疾病。
要重点询问起病情况及严重情况,是否有病毒感染史、药物(解热镇痛药、细胞毒药物、氯霉素等)服用史、电离辐射史,是否有血吸虫感染病史,是否有骨关节酸痛、皮疹、盗汗,局部和左上腹部肿块及不适,巩膜黄染、小便颜色变化等。
从症状可以大致鉴别如下:起病急、病情重、进展快者可能为重型再生障碍性贫血;反之可能为轻型再生障碍性贫血;巩膜黄染、晨尿为浓茶色或酱油色,提示阵发性睡眠性血红蛋白尿;起病缓,有血吸虫病史、上腹部不适,提示脾功能亢进;伴骨关节酸痛、盗汗、皮疹等,考虑急性白血病或自身免疫性疾病等。
(2) 病史特点:①年轻男性,起病急、病情重、进展快。
②无明显诱因出现贫血、出血、感染等临床表现。
③2月前有病毒性肝炎史、血象正常。
体格检查1.结果:T 39.8℃,P118次/分,R 28次/分,Bp 120/70mmHg。
发育正常,营养中等,精神差,自主体位,面色苍白,神志清楚、查体合作;皮肤无黄染及皮疹,四肢、胸部皮肤密布瘀点;浅表淋巴结未触及;巩膜无黄染,角膜透明,双侧瞳孔等大正圆,左眼视物模糊,眼底检查(眼科会诊):左眼视神经乳头境界尚清,视网膜见出血灶,尤以颞侧明显,黄斑部结构不清,提示左眼底出血;口腔黏膜未见充血、水肿及出血点,牙龈未见肿胀、出血,咽部黏膜未见充血、红肿,扁桃体无肿大;胸骨无压痛,双肺叩诊为清音,左下肺闻及少许细湿啰音;心界无扩大,心率118次/分,律齐,未闻杂音;腹平软,肝脾肋下未触及,移动性浊音阴性;肠鸣正常;双下肢无水肿;生理反射存在,病理反射未引出。

周某某男 7岁病历号48652003年9月低烧,体温37.8℃左右,无力,面色黄白。
3月22日到天津血研所化验,WBC 3.0G/L、HGB 70G/L、PLT 19G/L。
作骨髓穿刺检查,确诊为再生障碍性贫血。
住院后输血 200ml,输血小板8个单位,口服康力龙4mg/日,田可3粒/日,胸腺肽 20ml/日等。
住院2个月共输血3次(600ml),输血小板6次(48各单位),病情无明显改善,有间断发烧WBC 3.47G/L、HGB 86G/L、PLT 23G/L,出院。
2003年5月26日到石家庄某医院,服中药西药治疗4个月,共输血16次(3200ml),输血小板4次,病情仍然没有明显好转,于9月25日出院。
后因牙龈感染发烧38-39度,于10月6日再次到天津血研所,用抗生素输血5次(1000ml)输血小板8次(64个单位),10月24号出院,继续服康力龙4mg/日、田可3粒/日、中成药,大约20天输血400ml。
8-9天输血小板8个单位来维持。
后经病人介绍于2003年12月12日来北总三院就诊,采用五联一体滋髓疗法治疗,服药20天,精神好转,服药2个月不用输血和血小板,此后病情稳定,精神佳,面色转红,食欲好,体力好,能自由活动。
共治疗十个月个月血象恢复正常。
专家解读五联一体滋髓疗法优势:腧穴输注疏经通络腧穴是人体经络气血顺畅出人之所,即人体气血循环必经的站点,气血旺则经络畅。
腧穴导入技术将古老传统针灸术和现代生物全息技术融为一体,将中药有效成分萃取制成一定浓度的药剂,通过对局部穴位的多重刺激,改变穴位所支配区域的内外环境,使机体重新恢复正常的生理平衡状态。
持续给药高倍浓缩药物因子通过离子导络仪经透皮吸收到达人体相关“腧穴”部位,以缓释渗透的方式发挥局部或全身作用,药物有效成份由经络内传相应脏腑,调理脏腑功能,改善微循环,增强血细胞活力,净化血液,纠正内分泌失调和紊乱,促使骨髓重新恢复造血机能。

教育查房----再生障碍性贫血主讲者:参加人员:2009.2.姓名:鲁玉庭性别:女年龄:48岁入院时间:现病史:患者7年余前因贫血(Hb 2g/L)就诊外院,效果不佳,2001年初转入我院,经骨穿等检查,诊断“慢性淋巴细胞白血病伴纯红细胞再生障碍性贫血、胸腺瘤”,以环孢素、瘤可然口服治疗,并于我院行胸腺瘤切除术,术后出院,门诊随访,监测血常规:Hb上升至115g/L左右,WBC维持于<10.0×109/L,减量环孢素并于03.1停用;2003.7左右停用瘤可然,病情平稳。
再生障碍性贫血简称再障,是多种病因引起的造血障碍,导致红骨髓总容量减少,代以脂肪髓造血衰竭,以全血细胞减少为主要表现的一组综合征。
在我国比较常见,多见于青壮年,男性多于女性。
一:临床表现临床表现主要为进行性贫血、体表及内脏出血以及反复感染等。
根据病理、临床表现、治疗效果及疾病转归等不同,又可将本病分为急性型和慢性型。
(一)急性型:进展迅速,常以出血和感染发热为首见和主要表现。
随后贫血严重,几乎所有的病变都有体表及内脏出血,甚至颅内出血。
患者均有感染性发热,在口腔、咽部、肛门周围常发性坏死性溃疡和局部感染,并由此引起败血症,以革兰阴性杆菌(包括绿脓杆菌等)、金黄色葡萄球菌等为主。
感染和出血常互相影响,互为因果,促使病情日益恶化,病人常在数周或数月进入衰竭状态,病程较短,平均在8个月左右。
(二)慢性型:较多见,起病和进展大多缓慢,病程一般均在4年以上,甚至长达10余年之久。
贫血常为主要临床表现。
出血较轻,多限于皮肤粘膜。
病程中也有不规则低热,但感染较轻,多在呼吸道,且易控制。
部分病人经适当的治疗,可获得长期缓解以至痊愈,但也有部分病人迁延多年不愈,个别可有急性发作,多与感染有关,致使病情急转直下。
二:实验室检查(1)血常规:呈全血细胞减少,贫血为正细胞正色素性。
急性再生障碍贫血血红蛋白随贫血的进展而降低;网织红细胞计数<0.01,绝对值<15×109/升;中性粒细胞绝对值<0.5×109/升;血小板数<20×109/升。

2013—2014年度案例分析作业患者,秦某,男,19岁,2014年1月25日以“口腔溃疡两月余,头晕、乏力一月余”为主诉入院。
患者2个月前开始出现无明显诱因口腔溃疡,创面约1.5x0.8cm,伴头痛饮食差,一月余前出现头晕、乏力,伴眩晕,恶心,结膜苍白,全身皮肤苍白,贫血貌,全身散在出血点,无发热,腹泻胸闷等不适,至当地医院就诊诊断为“肺热”为进一步治疗至我院。
既往史:无“高血压、糖尿病、心脏病史、无家族遗传病史、无药物过敏史”辅助检查:血常规:白细胞数0.20x10*9/L;红细胞2.04x10*12/L血红蛋白64.0g/L血小板总数6x10*9/L;骨髓象:骨髓增生低下,粒细增生低下,红细增生低下,淋巴细胞比值增高,浆细胞比值相对增高。
骨髓活检显示:造血组织6%,脂肪组织94%,骨髓组织增生低下,脂肪组织明显增多,粒细胞系增生低下,红细胞缺如,淋巴细胞、浆细胞比值相对增高,巨核细胞未见。
入院查体:T:36.4℃P:90次/分R:22次/分BP:126/85mmHg,自发病以来患者神志清,精神一般差,食欲一般,睡眠一般,大小便正常,无药物过敏史1.该患者最可能的诊断是:再生障碍性贫血2.主要的护理问题有:(1)疼痛与口腔出现的溃疡创面有关(2)活动无耐力与贫血有关(3)有感染的危险与粒细胞减少有关(4)有损伤的危险:出血与血小板减少有关(5)自我形象紊乱与雄激素的不良反应有关3.可采取的护理措施:(1)用药护理:如何做重再患者粒细胞极度缺乏且用药过程中可能会出现类过敏反应如寒战、发热、多形性皮疹,因此患者应入住有空气净化装置的无菌层流病房,床旁备齐各种监护设备,严格控制药物浓度及流速,密切观察病情变化,并详细记录。
(2)出血的护理:A TG可增加血小板的消耗而加重出血,用药期间应输注足量的血小板,以避免危及生命的严重出血。
(3)饮食护理:也是再生障碍性贫血的护理方法,患者应进食高压无菌饮食。
2012/5/31 17:57:17首次病程记录病例特点:1、老年男女性。
病前6个月有无病毒感染、应用骨髓毒性药物、接触有毒化学物质、长期或过量暴露于射线工作环境接触史。
2、隐匿急性发病。
贫血、发热、出血为病史特征。
3、体征:贫血貌,皮下出血点,淋巴不及,肝脾未扪及。
4、辅助检查:血常规:WBC Lymph Gran% Lymph% Rbc HGB HCT MCV MCHC PLT初步诊断:再生障碍性贫血(aplastic anemia, AA,再障)诊断依据:1、可疑病史:病毒感染(如肝炎病毒、微小病毒B19等)、应用骨髓毒性药物、接触有毒化学物质、长期或过量暴露于射线是再障的高危因素。
2、(1)全血细胞减少,网织红细胞<0.01,淋巴细胞比例增高。
血象满足至少下列2项:a:血红蛋白<100g/l b:血小板<50×10^9/L c:中性粒细胞<1.5×10^9/L。
(2)一般无肝脾肿大。
(3)骨髓多部位增生减低(<正常的50%)或重度减低(<正常的25%),造血细胞减少,非造血细胞比例增高,骨髓小粒空虚,骨髓活检示造血组织减少。
(4)除外引起全血细胞减少的其它疾病,如急性造血功能停滞、骨髓增生异常综合症、范科尼贫血、PNH、Evans 综合征、免疫相关性全血细胞减少、骨髓纤维化、毛细胞白血病、低增生性白血病、间变性T细胞淋巴瘤等。
鉴别诊断:1、阵发性睡眠性血红蛋白尿尤其是血红蛋白尿不发作者极易误诊为再障。
本病出血和感染较少见,网织红细胞增高,骨髓幼红细胞增生,尿中含铁血黄素、糖水试验及Ham试验呈阳性反应,成熟中性粒细胞碱性磷酸酶活力低于正常,均有助于鉴别。
2、骨髓增生异常综合征(MDS)FAB协作组将MDS分为五型,其中难治性贫血型易和不典型再障相混淆。
MDS虽有全血细胞减少,但骨髓三系细胞均增生,巨核细胞也增多,三系中均可见有病态造血,染色体检查核型异常占20%~60%,骨髓组织切片检查可见“造血前驱细胞异常分布”现象。
血小板减少原因待查本患儿急性起病,病史短,以皮肤散在出血点为主要表现,查体:全身皮肤散在针尖样出血点,多次查血常规示血小板重度减少,余二系正常,故血小板减少诊断成立,分析病因如下:1、免疫性血小板减少性紫癜此病以皮肤粘膜出血点为主要表现,血象示血小板一系减低,骨髓示增生活跃,粒红两系正常,巨核细胞代偿性增生,以成熟未释放为主,2-4周前有免疫接种史及感染史,须除外其它疾病。
本患儿起病急,以全身皮肤出血点为主要表现,查体全身皮肤散在针尖样出血点,脾及浅表淋巴结无肿大。
外周血象仅示血小板一系减低,白细胞及血色素大致正常,病情有疫苗接种史,骨髓示增生活跃,粒红两系正常,巨核细胞代偿性增生,故考虑本病可能性大。
入院后完善相关检查排除其它因素所致血小板减少,行血小板抗体等以协诊。
2、感染相关性血小板减少性紫癜患儿起病急,病初有发热、抽搐表现,主要表现皮肤散在出血点,入院时血小板明显减低,需注意病毒、细菌感染引起的感染相关性血小板减少性紫癜可能,尤其是流行性脑脊髓膜炎可能,但患儿抽搐后精神反应好,此后未再有发热及抽搐发作表现,全身未见散在瘀斑等DIC表现,无明显感染中毒症状,目前血常规提示白细胞不高,中性为主,淋巴细胞比例不高,考虑流脑可能性不大,但仍需除外其它感染可能,需入院后完善相关病原学检查协诊,如ASO、支原体抗体、EB病毒、TORCH等以协诊。
3、血栓性血小板减少性紫癜本患儿临床上有发热、抽搐、皮肤出血点表现,故需注意本病可能,但患儿仅抽搐1次,抽搐后精神反应好,无其他神经系统后遗症表现,且门诊查血生化示肾功正常,凝血大致正常,考虑可能性不大,入院后动态观察患儿神经系统表现、凝血功能等协诊。
4、再生障碍性贫血本病为骨髓增生低下性疾病,骨髓至少一个部位增生减低,巨核细胞减少,血象三系均低下。
本患儿以全身皮肤散在出血点为主要表现,无感染、贫血等表现,血象仅示血小板一系减低,白细胞、红细胞未见明显异常。
贫血病历模板范文一、基本信息。
姓名:[患者姓名]性别:[男/女]年龄:[X]岁。
职业:[具体职业,比如办公室文员、建筑工人之类的]住址:[详细住址]联系电话:[电话号码]二、主诉。
“大夫啊,我最近老是觉得浑身没劲儿,就像个泄了气的皮球似的。
脸色也白得像张纸,走几步路就气喘吁吁的,感觉自己都快成林黛玉了,您快给我瞅瞅是咋回事儿呀。
”三、现病史。
患者大概在[X]个月前开始,逐渐出现乏力症状。
最开始没太在意,以为就是累着了,毕竟每天忙活着工作和家里的事儿。
可是呢,这劲儿越来越小,以前能轻松抱起来的东西,现在都费劲。
上班的时候,从公司门口走到自己的工位,都得歇好几回,同事还打趣说我是不是被什么妖怪吸了阳气了呢。
脸色也变得越来越差,本来还有点红润的脸蛋儿,现在就像刷了一层白墙灰似的。
而且还特别容易心慌,有时候正坐着呢,突然心就“咚咚咚”地狂跳起来,跟打鼓似的,可吓人了。
晚上睡觉也不踏实,老觉得头晕乎乎的,就像脑袋里进了棉花一样,迷迷糊糊的。
食欲也不怎么好,看见啥都不想吃,感觉那些美食都失去了吸引力,以前可是个十足的吃货呢。
没有什么明显的诱因,也没有受过什么重伤或者大量失血之类的情况。
自己也没有吃什么特殊的药物或者食物,就正常生活着,这症状就慢慢找上门来了。
四、既往史。
患者身体之前还算可以,没得过什么大病。
不过小毛病倒是有一些,小时候得过几次感冒,吃点药就好了。
没有做过什么大手术,就是[具体年份]拔过一颗智齿,那过程也是相当痛苦啊,不过术后恢复得还不错。
没有什么药物过敏史,平时感冒了吃点感冒药也没什么不良反应。
也没有什么家族遗传病史,家里人都挺健康的,突然自己这样了,心里还挺纳闷儿的。
五、个人史。
患者生活比较规律,每天[起床时间]左右起床,然后简单吃个早饭就去上班。
工作环境也还可以,虽然有点忙,但也不是那种特别累人的体力活。
因为工作性质的原因,经常一坐就是一整天,缺乏运动。
饮食方面,不算特别均衡。
比较爱吃肉,像红烧肉啊、糖醋排骨之类的,但是蔬菜吃得就比较少。
旬邑县湫坡头镇卫生院病历纸门诊号数:住院号数:科别:内科姓名:白存叶性别:女年龄:49岁婚姻:已婚职业:农民床号:6床工作单位:农民籍贯:陕西省咸阳市旬邑县湫坡头镇湫坡头村初诊:2013年3月8日住院:2013年3月8日出院:2013年月日病历陈述者:患者本人记录日期:2013年3月8日2pm头昏、乏力、食欲减退,活动后心慌,气短约6个月自感于6个月前未明显原因出现头昏、乏力、食欲减退,走路稍快或上楼时感心慌、气短,鼻腔、齿龈、皮肤等无出血现象。
曾经口服硫酸亚铁2片,3/d,3天后因胃内不适,恶心而自行停服,改服中药煎剂1个多月,症状无明显好转。
今特来我院住院治疗,门诊以“贫血”收入我科。
发病以来食欲减退、睡眠差、多梦、记忆力减退,有时耳鸣。
大小便正常。
既往体健。
否认有“肝炎、肠伤寒、肺结核”等传染病史,否认有重大外伤史,否认有手术、食物中毒、药物食物过敏及输血史。
生于原籍,长于本地,生活居住条件一般,否认有疫水、疫区接触史,否认有毒物及放射性物质接触史,无不良生活嗜好。
月经正常,生育一子一女,均健康,否认家族遗传性疾病,否认家族中有传染病史者。
查体:T:36.9℃ P:70次/分 R:20次/分 BP:100/70mmHg。
发育正常,营养差,神志清楚,精神差,对答切题,步入病区,自动体位,查体配合;全身皮肤粘膜未见黄染、皮疹、出血点、淤斑、肝掌及蜘蛛痣,毛发分布正常;全身各浅表淋巴结均未触及;头颅外形正常,无瘢痕、压痛及结节,头发润泽;眉毛无脱落,眼睑无浮肿、下垂及闭合障碍,结膜无充血,无出血点、瘢痕及滤泡,巩膜无黄染,角膜透明,眼球运动自如,无斜视及震颤,双侧瞳孔等圆等大,直径约为3mm,对光反射灵敏;耳廓无畸形,无结节,外耳道无异常分泌物,耳屏、乳突无压痛;鼻外观无畸形,通气良好,无鼻翼扇动,鼻中隔无弯曲,鼻粘膜无出血及脓性分泌物,鼻旁窦无压痛;口唇无紫绀,颊粘膜无出血点及溃疡,无口臭,牙龈无红肿、溢脓及压痛,舌体大小正常,舌苔白薄,舌质淡红、润泽、柔软,伸舌居中,活动自如;咽无充血,扁桃体无肿大、脓点;双腮腺区无肿大,无压痛;颈软,两侧对称,颈静脉无怒张,肝颈静脉回流征阴性,气管居中,甲状腺未触及,未闻及血管杂音;胸廓外形正常,无畸形、无桶状胸,无胸壁静脉曲张及皮下气肿,胸骨无压痛;双肺呼吸运动对称,呼吸活动度对称,语颤正常,无胸膜摩擦感,双肺叩诊呈清音,肺界正常,呼吸音粗,双肺可闻及湿性啰音,未闻及哮鸣旬邑县湫坡头镇卫生院病历续页姓名:郭芹彩住院号:病历(二)音,语音共振无异常,未闻及胸膜摩擦音;心前区无隆起,未见异常搏动,心尖搏动位于左锁骨中线第5肋间内1cm,未触及震颤及抬举样搏动,心浊音界正常,心率70次/分,律齐,心音有力,各瓣膜听诊区未闻及杂音;脉率70次/分,节律齐,无脉搏短础、奇脉、交替脉、水冲脉,双侧足背动脉及桡动脉搏动良好对称;腹平坦,两侧对称,无皮疹、瘢痕及静脉曲张,未见胃肠蠕动波,腹软,无压痛、反跳痛,未触及包块,肝脾肋下未触及,腹叩诊呈鼓音,肝上界位于右锁骨中线上第五肋间,肝肾区无叩击痛,移动性浊音阴性,肠鸣音正常,无振水音,未闻及血管杂音;肛门及外生殖器无异常;脊柱无畸形,生理弯曲存在,无压痛及叩击痛,活动自如;四肢关节无红肿、畸形,活动自如,双下肢无浮肿,四肢肌力、肌张力正常,双侧肱二头肌、肱三头肌反射、膝腱反射正常,病理反射未引出,脑膜刺激征阴性。
男性,35岁,头晕、乏力伴出血倾向半年,加重1周半年前无诱因开始头晕、乏力,间断下肢皮肤出血点,刷牙出血,服过20多剂中药不见好转,1周来加重。
病后无鼻出血和黑便,二便正常,进食好,无挑食和偏食,无酱油色尿,睡眠可,体重无变化。
既往体健,无放射线和毒物接触史,无药敏史。
查体:T36℃,P100次/分,R20次/分,BP120/70mmHg,贫血貌,双下肢散在出血点,浅表淋巴结未触及,巩膜不黄,舌乳头正常,胸骨无压痛,心肺无异常,肝脾未触及,下肢不肿。
化验:Hb 45g/L,RBC 1.5×1012/L,网织红细胞0.1%,WBC 3.0×109/L, 分类:中性分叶30%,淋巴65%,单核5%,plt 35×109/L,中性粒细胞碱性磷酸酶(NAP)阳性率80%,积分 200分,血清铁蛋白 210μg/L,血清铁 170μg/dl, 总铁结合力280μg/dl,尿常规(-),尿Rous试验阴性。
[分析]一、诊断及诊断依据(8分)(一)诊断全血细胞减少:慢性再生障碍性贫血可能性大(二)诊断依据1.病史:半年多贫血症状和出血表现2.体征:贫血貌,双下肢出血点,肝脾不大3.血象:三系减少,网织红细胞减低,白细胞分类中淋巴细胞比例增高1分4.NAP阳性率和积分均高于正常,血清铁蛋白和血清铁增高,而总铁结合力降低,尿Rous试验阴性二、鉴别诊断(5分)1.骨髓增生异常综合征(MDS)2.阵发性睡眠性血红蛋白尿(PNH) 1分3.急性白血病4.巨幼细胞性贫血三、进一步检查(4分)1.骨髓穿刺或活检2.骨髓干细胞培养3.糖水试验和Ham试验以除外PNH 1分4.肝肾功能以利于治疗(肝功异常不能用雄性激素)四、治疗原则(3分)1.对症治疗:如成分输血,造血生长因子2.针对发病机理给药:①针对干细胞:雄性激素,输脐带血,有条件可考虑骨髓移植;②改善微循环:654-2,一叶秋碱,硝酸士的宁(选一种);③抑制免疫:强的松,左旋咪唑 1.5分3.中医中药:辩证施治Welcome 欢迎您的下载,资料仅供参考!。
2012/5/31 17:57:17 首次病程记录
病例特点:
1、老年男女性。
病前6个月有无病毒感染、应用骨髓毒性药物、接触有毒化学物质、长期或过量暴露于射线工作环境接触史。
2、隐匿急性发病。
贫血、发热、出血为病史特征。
3、体征:贫血貌,皮下出血点,淋巴不及,肝脾未扪及。
4、辅助检查:血常规:WBC Lymph Gran% Lymph% Rbc HGB HCT MCV MCHC PLT
初步诊断:再生障碍性贫血(aplastic anemia, AA,再障)
诊断依据:
1、可疑病史:病毒感染(如肝炎病毒、微小病毒B19等)、应用骨髓毒性药物、接触有毒化学物质、长期或过量暴露于射线是再障的高危因素。
2、(1)全血细胞减少,网织红细胞<,淋巴细胞比例增高。
血象满足至少下列2项:a:血红蛋白<100g/l b:血小板<50×10^9/L c:中性粒细胞<×10^9/L。
(2)一般无肝脾肿大。
(3)骨髓多部位增生减低(<正常的50%)或重度减低(<正常的25%),造血细胞减少,非造血细胞比例增高,骨髓小粒空虚,骨髓活检示造血组织减少。
(4)除外引起全血细胞减少的其它疾病,如急性造血功能停滞、骨髓增生异常综合症、范科尼贫血、PNH、Evans综合征、免疫相关性全血细胞减少、骨髓纤维化、毛细胞白血病、低增生性白血病、间变性T细胞淋巴瘤等。
鉴别诊断:
1、阵发性睡眠性血红蛋白尿尤其是血红蛋白尿不发作者极易误诊为再障。
本病出血和感染较少见,网织红细胞增高,骨髓幼红细胞增生,尿中含铁血黄素、糖水试验及Ham试验呈阳性反应,成熟中性粒细胞碱性磷酸酶活力低于正常,均有助于鉴别。
2、骨髓增生异常综合征(MDS)
FAB协作组将MDS分为五型,其中难治性贫血型易和不典型再障相混淆。
MDS虽有全血细胞减少,但骨髓三系细胞均增生,巨核细胞也增多,三系中均可见有病态造血,染色体检查核型异常占20%~60%,骨髓组织切片检查可见“造血前驱细胞异常分布”现象。
3、低增生性急性白血病多见于老年人,病程缓慢或急进,肝、脾、淋巴结一般不肿大,外周呈全血细胞减少,未见或偶见少量原始细胞。
骨髓灶性增生减低,但原始细胞百分比已达白血病诊断标准。
4、纯红细胞再生障碍性贫血溶血性贫血的再障危象和急性造血停滞,可呈全血细胞减少,起病急,有明确诱因,去除后可自行缓解,后者骨髓象中可出现巨原红细胞。
慢性获得性纯红再障如有白细胞和血小板轻度减少,需注意和慢性再障作鉴别。
诊疗计划:
1、建议上级医院进一步检查,甚至劝解转院治疗。
2、抗感染、抗病毒、避免使用影响骨髓造血药物、对症治疗。
3、上级医院血液科专科治疗。
住院医师:孙拥军/贾璐2012/5/31 19:42:12 孙拥军主治医师查房记录
今日孙拥军主治医师巡视病房,病史:急慢性出血伴感染、贫血。
查体:贫血貌,皮下出血点,淋巴不及,肝脾未扪及。
血常规:全血细胞减少入院诊断:贫血待诊:AA 再生障碍性贫血分先天性和获得性两大类,以获得性居绝大多数。
先天性再障甚罕见,其主要类型为Fanconi 贫血。
获得性再障可分原发和继发性两型,前者系原因不明者,约占获得性再障的50%;又可按临床表现、血象和骨髓象不同综合分型,分为急性和慢性两型;各国按严重度划分出严重型再障,后者划分标准须血象具备以下三项中之二项:①中性粒细胞绝对值<500/mm3,②血小板数<2万/mm3,③网织红细胞(红细胞压积纠正值)<1%;骨髓细胞增生程度低于正常的25%,如<50%,则造血细胞<30%。
其中中性粒细胞绝对值<200/mm3者称极重型再障。
1987年第四届中国再障
学术会议上将急性再障称重型再障I型,慢性再障后期发生急变者称重型再障Ⅱ型。
治疗建议上级医院血液科专科治疗,目前以完善检查,明确骨髓象,抗感染、抗病毒、激素及对症治疗为主。