2017 AHA临床实践指南解读
- 格式:pptx
- 大小:4.81 MB
- 文档页数:37

第24卷第3期2018年6月(自然科学版)JOURNAL OF SHANGHAI UNIVERSITY(NATURAL SCIENCE)Vol.24No.3June2018DOI:10.12066/j.issn.1007-2861.2003•精准与转化医学•2017年版《美国成人高血压防治指南》解读潘新,徐亚伟,徐大春(同济大学附属第十人民医院心内科,上海200072)摘要:2017年11月14日,美国心脏病学学会(American College of Cardiology,ACC)、美国心脏协会(American Heart Association,AHA)联合其他9大民间权威机构,发布了2017年版《美国成人高血压防治指南》(2017ACC/AHA).该版指南重新划分了高血压阈值,设置了新的降压目标值,而不再延续执行先前已颁布10余年的高血压诊断标准.该指南一经发布,就引起了全球范围的关注和争议,后续所带来的冲击更是不容小觑.结合中国高血压现状对该指南进行初步解读.关键词:高血压;指南;解读中图分类号:R544.1文献标志码:A文章编号:1007-2861(2018)03-0331-05Interpretation of2017American Guideline forHypertension in AdultsPAN Xin,XU Yawei,XU Dachun(Department of Cardiology,Shanghai Tenth People’s Hospital,Tongji University,Shanghai200072,China) Abstract:On November14,2017,American College of Cardiology(ACC)and Ameri-can Heart Association(AHA),together with9other authorities,released2017American Guideline for Hypertension in Adults(2017ACC/AHA).The guideline no longer used the past diagnostic standard of hypertension,and it set up a new antihypertensive target.Ever since the issue of the guideline,experts and researchers around the world have been de-bating over the pros and cons of the new changes the guideline contains,and it can be expected that this guideline will continue to remain a controversial topic.This paper is an attempt to interpret the American guideline by taking into account the present situation in China.Key words:hypertension;guideline;interpretation12017ACC/AHA高血压指南更新要点2017年11月14日,美国心脏病学学会(American College of Cardiology,ACC)、美国心脏协会(American Heart Association,AHA)联合其他9大民间权威机构,发布了2017年版《美国成人高血压防治指南》(2017ACC/AHA高血压指南).收稿日期:2018-01-06基金项目:国家自然科学基金资助项目(81270194,81770391)通信作者:徐大春(1974—),男,副教授,博士生导师,博士,研究方向为心力衰竭发生的分子机制及干细胞转化.E-mail:xdc77@332(自然科学版)第24卷在2017ACC/AHA高血压指南中,高血压前期120/80∼140/90mmHg的概念被删除,收缩压120∼129和舒张压<80mmHg被定义为血压升高.收缩压130∼139或舒张压80∼89mmHg被定义为1级高血压,美国预防、检测、评估与治疗高血压全国联合委员会第7次报告(JNC7指南)定义高血压为“血压高于140/90mmHg”在2017ACC/AHA高血压指南中已经属于2级高血压(见表1).表1高血压定义的更新Table1Update of the hypertension definition收缩压/mmHg逻辑符号舒张压/mmHg JNC7指南2017ACC/AHA指南<120和<80正常血压正常血压120∼129和<80高血压前期血压升高130∼139或80∼891级高血压140∼159或90∼991级高血压2级高血压 160或 1002级高血压另外,2017ACC/AHA高血压指南推荐在诊室外进行血压监测,以确诊高血压及滴定药物剂量,并与远程医疗咨询或临床干预相结合,进一步避免白大衣高血压和隐蔽性高血压带来的测量误差(I级推荐).与之前的JNC8指南相比,2017ACC/AHA高血压指南对于高血压的治疗更加积极,推荐血压升高的患者(BP120∼129/<80mmHg)以改善生活方式为主的非药物治疗,如减重、健康饮食、限盐、补钾、增加运动量、限酒(I级推荐,A类证据).对于1级高血压(BP 130∼139/80∼89mmHg)合并冠心病(arteriosclerotic cardiovascular disease,ASCVD)或评估未来10年动脉粥样硬化性心血管疾病(cardiovascular disease,CVD)风险 10%(Framingham 评分),以及2级高血压患者建议非药物治疗联合降压药物治疗(I级推荐)(见图1).同时指南推荐总体降压目标应控制在<130/80mmHg,包括老龄、糖尿病、慢性肾脏病、心力衰竭、稳定性冠心病、脑卒中(非急性期)等患者(见表2).对于一线降压药物,2017ACC/AHA高血压指南推荐噻嗪类利尿剂、钙拮抗剂、血管紧张素转化酶抑制剂(angiotensin converting enzyme inhibitors,ACEI)或血管紧张素受体拮抗剂(angiotensin receptor blocker,ARB)作为初始治疗药物,对于不同的病人进行有针对性的个体化治疗.对于β受体阻断剂,目前没有证据显示其能优先应用于一般的高血压患者[1].图1高血压治疗推荐Fig.1Recommendations for hypertension treatment第3期潘新,等:2017年版《美国成人高血压防治指南》解读333表2高血压治疗目标值的变化Table2Variations of hypertension treatment target类目2003JNC7指南2014JNC8指南2017ACC/AHA指南总体血压目标<140/90<140/90<130/8060岁<140/90<150/90<130/80<60岁<140/90<130/80慢性肾脏病<140/90<140/90<130/80糖尿病<140/90<140/90<130/80稳定性冠心病<140/90—<130/80心力衰竭<140/90—<130/80脑卒中(非急性期)——<130/802解读与讨论2017ACC/AHA高血压指南引用了1000多项临床研究证据,涉及了高血压的流行病学、诊断、评估、治疗、降压目标值等各种高血压领域的问题.简而言之,该指南强调了高血压早期诊断、非药物治疗、家庭自测血压以及更低的血压目标值等重要性.毋庸置疑, 2017ACC/AHA高血压指南的预防前移、进一步加强心血管疾病危险因素的全面干预的理念是正确的.“血压从115/75mmHg开始,每增加20/10mmHg,心脑血管病危险增加一倍或更多,血压升高意味着心血管事件增加,是强力干预血压的主要证据”[2].但是,该指南带来4个最核心的争议问题:①高血压颠覆性的诊断靶标是否准确以及更改依据是否严谨?②过度强调降压效果是否会忽略过度降压带来的风险?③高血压患病人群进一步增加,房颤、脑卒中患者预防性用药的人群也随之扩大是否合理?④高血压治疗阈值与目标值是否符合中国国情?高血压是全球死亡率最高的疾病之一,回顾近几年的研究,血压从115/75mmHg开始,每增加20/10mmHg,心脑血管疾病的危险增加一倍或更多[2].更有研究表明,高血压会增加心绞痛、心肌梗死、心衰、脑卒中等12种心血管疾病发病率[3].而推动新指南发布的SPRINT 研究表明,比以往更积极地降压能让患者获得更大的收益.当血压降至130/80mmHg以下时,与标准降压方案(降至140/90mmHg以下)相比,相对死亡风险降低了27%.即使在高风险人群,如糖尿病、肾病和老年人(>75岁)群体,积极治疗的获益也是明显的[4],可见这是新版指南推荐高血压治疗目标值130/80mmHg的主要依据.同时,2017ACC/AHA高血压指南推荐以非药物治疗的方式降压.新的诊断标准前移将使美国高血压患者人数增加了3110万,45.6%的人群获病,但这并未使美国需要药物治疗的人数大幅增加[5].绝大多数的新诊病人群需要的是更健康的生活方式,指南的更新强调了对高危人群尽早进行药物干预以及非药物治疗.与JNC8相似,新版指南同样推荐诊室外测量血压,强调晨起服药前及晚餐前血压测量的重要性,用以证实高血压的诊断并监测低血压的发生.高血压患者的自我管理在新版指南中变得尤为重要.然而,新版指南的颁布也带来了在全球范围内的质疑之声:高血压定义的更新很大程度依赖SPRINT的研究成果,缺乏系统的证据评估.SPRINT的临床试验病例设置了较为苛刻的病例入选标准,而事实上临床实践的多数病例不能完全符合试验入选标准,且样本量仅9000多人,不能代表所有的成人群体[4].另外,在SPRINT研究中强化降压只能将主要终点事件、334(自然科学版)第24卷全因死亡和心血管死亡的绝对风险分别降低1.6%,1.2%和0.6%,过度放大SPRINT的研究结果必然有失偏颇.新版指南撰写委员会主席,同时又是SPRINT临床试验的指导委员会主席成员,这不禁使人对新版指南的科学性和准确性产生怀疑.2017ACC/AHA高血压指南还指出,从收缩压115mmHg、舒张压75mmHg开始,随着血压的升高,心血管(cardiovascular,CV)事件的发生率也随之升高.收缩压的目标值低于130mmHg具有疗效和安全性的最佳平衡[6],然而目前尚不清楚的是,药物降低至115/ 75mmHg是否会降低心血管事件,并且是否处于安全状态.INVEST研究亚组分析显示, 70∼79岁人群血压维持在135mmHg,大于等于80岁患者血压维持在140mmHg,与维持在低于130mmHg的患者相比,发生死亡、心肌梗死、脑卒中的概率更低一些[7].ACCORD研究及HOT研究均提示,血压过度降低并不能带来临床获益[8-9].此外,研究对象为来自21个国家的12705名患者(其中1/3来自中国大陆)的HOPE-3研究,平均随访5.6年,都不建议把血压降至130/80mmHg以下[10].因此,是否将绝大多数患者血压目标值调整到130/80mmHg 仍有待商榷,如强化降压可能会出现低血压、晕厥、电解质紊乱、急性肾功能衰竭等副作用;强化降压还需要噻嗪类利尿剂,但中青年患者长期使用噻嗪类利尿剂的副作用不可忽视.同时,高血压诊断前移不仅影响了高血压的干预治疗,同时还使得房颤的抗凝治疗和冠状动脉硬化性心血管病他汀药物1级预防的治疗范围进一步扩大,随之带来的出血风险及药物不良反应也将增大,未来治疗与预防策略将面临重大改革,高血压诊断前移带来的蝴蝶效应不可小觑.3新版高血压指南在中国2017ACC/AHA高血压指南是否适用于中国高血压患者还存在疑问.近期,蒋立新教授在《柳叶刀》杂志同期在线发表了2项关于高血压流行病方面的研究,这是迄今为止中国最大范围的高血压管理调查.在将年龄性别调整后,高血压患病、知晓、治疗和控制的标化率分别为37.2%,36.0%,22.9%和5.7%[11].如果根据2017ACC/AHA高血压指南,中国高血压控制率将由13%进一步下降到不足10%,这对于中国而言,亟待解决的不是如何进一步减少高血压患病人数,也不是如何更好地控制血压,而是进一步扩大高血压常识普及范围,提高高血压筛查率及进行规范化治疗.中国是人口大国,高血压患病人数也居全球首位,但与美国不同的是中国的高血压主要是盐敏感性高血压,另外有较高比例的高同型半胱氨酸血症.虽然冠心病的发病率在进一步升高,但是脑卒中仍是中国高血压病人群最主要并发症之一[12].而在SPRINT的研究中,强化降压(目标低于120/80mmHg)和常规降压组(低于140/90mmHg)相比,脑卒中患病人数未明显减少.可见,对于中国高血压人群来说,不宜降压至过低.2017ACC/AHA高血压指南干预理念存在其合理性:早期发现和早期干预.然而,该指南高血压治疗靶标尚缺少足够的临床证据来支撑,而中国高血压诊治指南要想立足于国情,则需走中国特色的高血压防治道路,高血压治疗个体化与精准化是未来的研究方向之一.参考文献:[1]W helton P K,C arey R M,A ronow W S,et al.2017ACC/AHA/AAPA/ABC/ACPM/AGS/APHA/ASH/ASPC/NMA/PCNA guideline for the prevention,detection,evaluation,and man-agement of high blood pressure in adults:executive summary:a report of the American College of Cardiology/American Heart Association task force on clinical practice guidelines[J].Hyper-tension,2018,71(6):1269-1324.第3期潘新,等:2017年版《美国成人高血压防治指南》解读335[2]L ewington S,C larke R,Q izilbash N,et al.Age-specific relevance of usual blood pressure tovascular mortality:a meta-analysis of individual data for one million adults in61prospective studies[J].Lancet,2002,361:1903-1913.[3]R apsomaniki E,T immis A,G eorge J,et al.Blood pressure and incidence of twelve cardiovas-cular diseases:lifetime risks,healthy life-years lost,and age-specific associations in1.25million people[J].Lancet,2014,383:1899-1911.[4]W illiamson J D,S upiano M A,A pplegate W B,et al.Intensive vs standard blood pressurecontrol and cardiovascular disease outcomes in adults aged>=75years a randomized clinical trial[J].Journal of the American Medical Association,2016,315(24):2673-2682.[5]M untner P,C arey R M,G idding S,et al.Potential US population impact of the2017ACC/AHA high blood pressure guideline[J].Journal of the American College of Cardiology, 2018,71(2):109-118.[6]B angalore S,T oklu B,G ianos E,et al.Optimal systolic blood pressure target after SPRINT:insights from a network meta-analysis of randomized trials[J].American Journal of Medicine, 2017,130(6):707-719.[7]D enardo S J,G ong Y,N ichols W W,et al.Blood pressure and outcomes in very old hyperten-sive coronary artery disease patients:an INVEST substudy[J].American Journal of Medicine, 2010,123(8):719-726.[8]C ushman W C,E vans G W,B yington R P,et al.Effects of intensive blood-pressure controlin Type2diabetes mellitus[J].New England Journal of Medicine,2010,362(17):1575-1585.[9]Z anchetti A,H ansson L,C lement D,et al.Benefits and risks of more intensive blood pressurelowering in hypertensive patients of the HOT study with different risk profiles:does a J-shaped curve exist in smokers?[J].Journal of Hypertension,2003,21(4):797-804.[10]L onn E M,B osch J,L opez-J aramillo P,et al.Blood-pressure lowering in intermediate-riskpersons without cardiovascular disease[J].New England Journal of Medicine,2016,374(21): 2009-2020.[11]L u J P,L u Y,W ang X C,et al.Prevalence,awareness,treatment,and control of hypertensionin China:data from1.7million adults in a population-based screening study(China PEACE million persons project)[J].Lancet,2017,390:2549-2558.[12]W ang X B,Q in X H,D emirtas H,et al.Efficacy of folic acid supplementation in strokeprevention:a meta-analysis[J].Lancet,2007,369:1876-1882.本文彩色版可登陆本刊网站查询:。

AHA高血压管理指南解读由美国心脏学会(AHA)和美国心脏病学学会(ACC)联合推出的2017年AHA/ACC高血压指南。
新指南是既JNC7(2003)之后,14年来首次全面更新,其编写历时4年,由21位权威专家组成的编委会成员共同完成,共包括15个部分,106条推荐。
旨在成为临床实践的重要参考,并给与简洁实用的专业推荐,同时对高血压的防治工作带来了新视角。
下面介绍一下有关此指南的情况2017 AHA/ACC高血压指南进行了较大幅度的更新,主要包括以下4个方面分别是:一、新定义二、新治疗时机三、新治疗目标四、新测量方法。
一、高血压新定义高血压新定义:血压≥130/80 mmHg。
指南重新定义高血压标准是荟萃了众多循证医学证据得出的结论而做出的推荐。
近年来,越来越多的循证证据证实:按新指南诊断标准,血压从正常血压(<120/80 mm Hg)上升到血压升高(120-129/80-84 mm Hg),患者心血管事件风险和死亡风险就显著增高,而上升到一级高血压(130-139/85-89 mm Hg)时,患者的心血管疾病及死亡风险进一步升高。
因此,从CVD和死亡风险的角度来说,新定义体现了早期干预的重要性。
但是中国关于高血压的定义,目前仍然不变(大于等于140/90mmHg),期待2018年中国高血压指南更新。
二、新治疗时机新指南更强调了早期干预的重要性,在血压超过130/80mmHg即可以开始干预,预防血压的进一步升高及高血压并发症的发生。
新指南指出“仅根据血压水平来决定高血压药物治疗时机是具有成本效益的。
但联合使用CVD绝对风险和血压水平较仅使用血压水平来指导降压治疗,在降低CVD风险方面更有效且具有成本效益。
”新指南强调了是否起始降压治疗,不能仅基于血压水平,CVD风险评估也极其重要。
新指南建议使用ACC/AHA汇总队列方程来评估高血压患者的10年CVD风险。
通过输入患者基本情况(如:年龄、性别、种族)、实验室检查(总胆固醇、HDL胆固醇、LDL胆固醇、收缩压)、既往史(包括:糖尿病史、吸烟史、降压治疗、他汀类治疗、阿司匹林治疗)等数据,则可计算出患者未来10年的CVD风险。

美国心脏病学会(ACC)和美国心脏协会(AHA)《美国高血压临床实践指南》(二)美国当地时间11月13日,由美国心脏病学会(ACC)和美国心脏协会(AHA)联合多个学术机构共同制定的美国新版高血压指南正式颁布。
中国医师协会高血压专业委员会(CHC)组织专家进行了一次线上专家研讨会(查看解读一)。
全国各地的高委会专家第一时间研究了美国2017高血压临床实践指南的内容,并结合中国的高血压指南以及中国临床实践的实际情况进行了深入的探讨和交流。
本期评述专家为:名誉主委孙宁玲教授、副主委李玉明教授、副主委杨天伦教授、委员张新军教授,分别对指南进行了述评。
名誉主委孙宁玲教授诊断高血压指南的标准前移,即≥130/80 mmHg基于美国10年来(2007-2017年)高血压的患病人数增加13.7%,接受药物治疗的仅增加了1.9%(34.2%~36.2%/10年)这样一个特点,同时也基于一些重要的研究,例如SPRINT研究和JAMA的meta分析,鉴于美国患病人数与治疗人数之间存在的巨大差别。
诊断目标的前移,以及早期血压管理对美国改善高血压所导致的器官损害和疾病具有一定的意义。
药物治疗理念以10年风险>10%+ 血压≥130/80 mmHg可以启动降压药物的治疗,而前面任何一种状况(仅10年风险>10%或者血压≥130/80 mmHg且<140/90 mmHg)都是以强化的生活方式干预为主的治疗,而不必强调药物治疗。
我们最关心的问题还是:美国指南的这种血压分级理念和治疗理念适合中国吗?以下几个问题需要思考:(1)要看中国目前有多少血压在≥130/80~140/90 mmHg的人群(2)在这样的人群中,10年心血管风险>10%的有多少?(3)目前的我国的生话方式干预的结果可以使多少人达到血压下降5%~10%的效果(4)中国目前心血管危险因素(血压、血脂)和心脑血管疾病(冠心病、脑卒中)的直接线性关系是什么?血压高直接导致脑卒中的风险升高,血脂高直接导致冠心病的风险增高,这涉及到预防的重点在哪里?是单一重点预防还是联合治疗方案的(血压血脂管理)这些都涉及到防治策略的一系列调整。

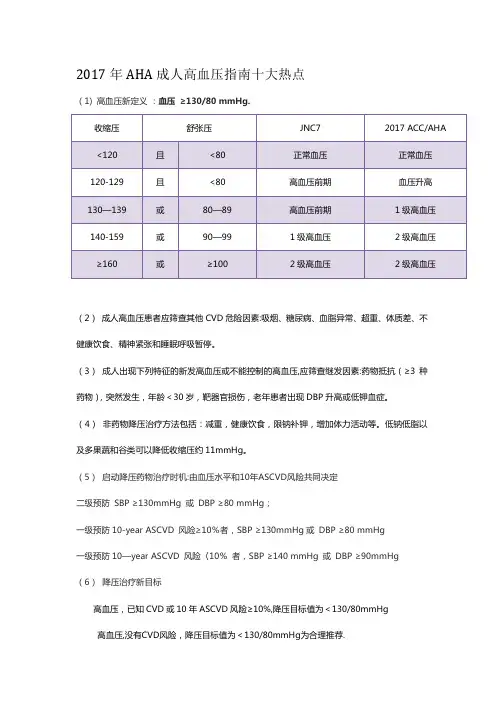
2017年AHA成人高血压指南十大热点(1) 高血压新定义:血压≥130/80 mmHg.(2)成人高血压患者应筛查其他CVD危险因素:吸烟、糖尿病、血脂异常、超重、体质差、不健康饮食、精神紧张和睡眠呼吸暂停。
(3)成人出现下列特征的新发高血压或不能控制的高血压,应筛查继发因素:药物抵抗(≥3种药物),突然发生,年龄<30岁,靶器官损伤,老年患者出现DBP升高或低钾血症。
(4)非药物降压治疗方法包括:减重,健康饮食,限钠补钾,增加体力活动等。
低钠低脂以及多果蔬和谷类可以降低收缩压约11mmHg。
(5)启动降压药物治疗时机:由血压水平和10年ASCVD风险共同决定二级预防SBP ≥130mm Hg 或DBP ≥80 mm Hg;一级预防10-year ASCVD 风险≥10%者,SBP ≥130mm Hg或DBP ≥80 mm Hg一级预防10—year ASCVD 风险〈10%者,SBP ≥140 mm Hg 或DBP ≥90mmHg (6)降压治疗新目标高血压,已知CVD或10年ASCVD风险≥10%,降压目标值为<130/80mmHg高血压,没有CVD风险,降压目标值为<130/80mmHg为合理推荐.(7)随访:1级高血压低ASCVD风险者,非药物治疗3-6个月复诊1级高血压高ASCVD风险(≥10%)者,药物和非药物治疗1月复诊2级高血压,非药物治疗联合2种不同机制药物治疗,1月复诊血压非常高者(≥160 mm Hg 或DBP ≥100 mm Hg),立即药物治疗并认真随访。
(8) 非药物降压治疗方法包括:减重,健康饮食,限钠补钾,增加体力活动等。
低钠低脂以及多果蔬和谷类可以降低收缩压约11mmHg.(9)药物治疗原则:1级高血压推荐的初始药物治疗包括噻嗪类利尿剂、钙拮抗剂、ACEI/ARB,没有β受体阻滞剂. 2级高血压,如果血压高于目标值20/10 mm Hg(即≥150/90 mmHg),初始就应使用2种一线降压药物或固定剂量复方制剂.1级高血压起始也可使用单一降压药物(10) 特殊人群:合并CKD或DM者血压管理目标值:<130/80mmHg对于能自己活动的〉65岁老年人血压目标值:<130mmHg。

美国心脏病学会(ACC)和美国心脏协会(AHA)《美国高血压临床实践指南》(二)美国当地时间11月13日,由美国心脏病学会(ACC)和美国心脏协会(AHA)联合多个学术机构共同制定的美国新版高血压指南正式颁布。
中国医师协会高血压专业委员会(CHC)组织专家进行了一次线上专家研讨会(查看解读一)。
全国各地的高委会专家第一时间研究了美国2017高血压临床实践指南的内容,并结合中国的高血压指南以及中国临床实践的实际情况进行了深入的探讨和交流。
本期评述专家为:名誉主委孙宁玲教授、副主委李玉明教授、副主委杨天伦教授、委员张新军教授,分别对指南进行了述评。
名誉主委孙宁玲教授诊断高血压指南的标准前移,即≥130/80 mmHg基于美国10年来(2007-2017年)高血压的患病人数增加13.7%,接受药物治疗的仅增加了1.9%(34.2%~36.2%/10年)这样一个特点,同时也基于一些重要的研究,例如SPRINT研究和JAMA的meta分析,鉴于美国患病人数与治疗人数之间存在的巨大差别。
诊断目标的前移,以及早期血压管理对美国改善高血压所导致的器官损害和疾病具有一定的意义。
药物治疗理念以10年风险>10%+ 血压≥130/80 mmHg可以启动降压药物的治疗,而前面任何一种状况(仅10年风险>10%或者血压≥130/80 mmHg且<140/90 mmHg)都是以强化的生活方式干预为主的治疗,而不必强调药物治疗。
我们最关心的问题还是:美国指南的这种血压分级理念和治疗理念适合中国吗?以下几个问题需要思考:(1)要看中国目前有多少血压在≥130/80~140/90 mmHg的人群(2)在这样的人群中,10年心血管风险>10%的有多少?(3)目前的我国的生话方式干预的结果可以使多少人达到血压下降5%~10%的效果(4)中国目前心血管危险因素(血压、血脂)和心脑血管疾病(冠心病、脑卒中)的直接线性关系是什么?血压高直接导致脑卒中的风险升高,血脂高直接导致冠心病的风险增高,这涉及到预防的重点在哪里?是单一重点预防还是联合治疗方案的(血压血脂管理)这些都涉及到防治策略的一系列调整。
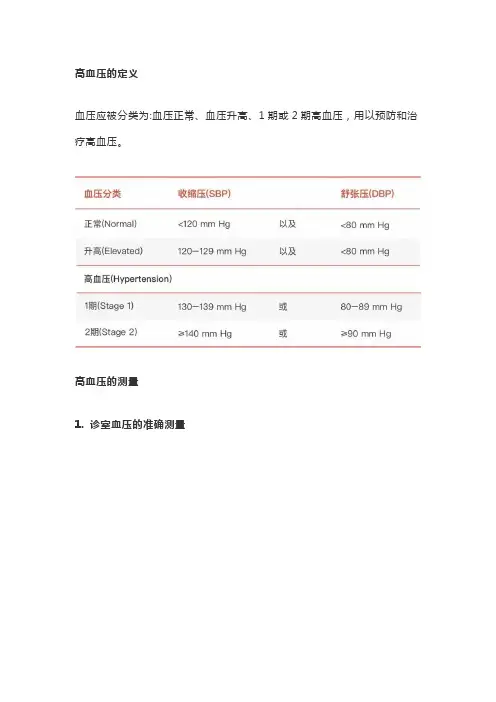
高血压的定义血压应被分类为:血压正常、血压升高、1期或2期高血压,用以预防和治疗高血压。
高血压的测量1.诊室血压的准确测量为了高血压的诊断和管理,推荐合适的方法来准确测量和记录血压。
(测量血压的关键步骤清单详见原文的下表)2.诊室外血压测量以及自我监测推荐进行诊室外血压测量以确认高血压的诊断,并可用于调整降压药的使用。
3.隐匿性高血压和白大衣高血压对于未经治疗、SBP超过130mm Hg但低于160mm Hg,或者DBP超过80mmHg但低于100mm Hg的成人,在下高血压诊断前通过日间ABPM(动态血压监测)或HBPM(家庭自测血压)来筛查是否存在白大衣高血压,是合理的。
针对有白大衣高血压的成人,定期通过ABPM或HBPM进行监测,以检测是否转为持续性高血压,是合理的。
对于正在治疗的高血压患者,诊室血压读数未达标,HBPM读数提示存在明显的白大衣效应,使用ABPM可有助于确认。
诊室血压测量中,未经治疗的SBP始终在120-129mm Hg,或者DBP 始终在75-79mm Hg的成人,使用HBPM或ABPM来筛查隐匿性高血压是合理的。
对于使用多种药物治疗高血压的患者,诊室血压超过目标值10mm Hg 以,通过HBPM(或ABPM)来筛查是否存在白大衣效应,可能是合理的。
正在接受高血压治疗的患者,诊室血压读数达标,如果患者存在靶器官损害或者整体CVD风险增加,使用HBPM来筛查是否存在隐匿性未治愈高血压,可能是合理的。
正在接受高血压治疗的患者,HBPM读数升高,提示存在隐匿性未治愈高血压的可能,在强化降压药物治疗之前,使用ABPM进行确诊可能是合理的。
高血压的原因1.继发性高血压当患者存在原文中表13中所列的临床表现和体格检查发现,或者患者存在难治性高血压,推荐进行继发性高血压的筛查。
(表13容较多,这里不再具体列出,感兴趣的伙伴请看原文)如果持续性高血压患者的某种继发性高血压筛查结果为阳性,将该患者转诊至治疗此类继发性高血压有经验的医生处,以进行确诊和治疗,可能是合理的。


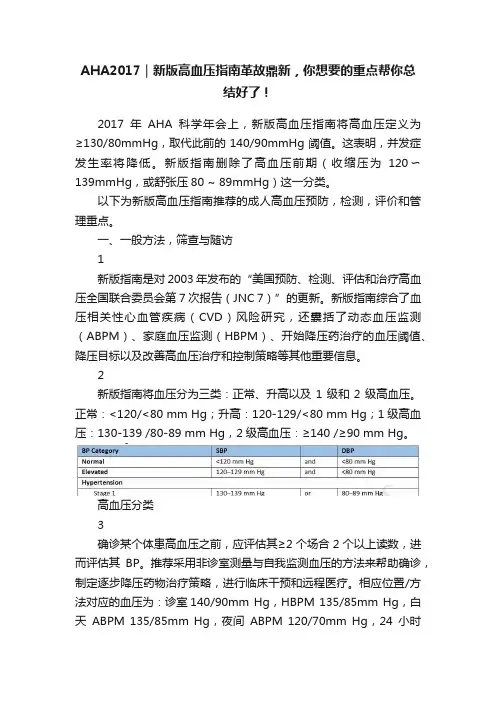
AHA2017|新版高血压指南革故鼎新,你想要的重点帮你总结好了!2017年AHA科学年会上,新版高血压指南将高血压定义为≥130/80mmHg,取代此前的140/90mmHg阈值。
这表明,并发症发生率将降低。
新版指南删除了高血压前期(收缩压为120〜139mmHg,或舒张压80 ~ 89mmHg)这一分类。
以下为新版高血压指南推荐的成人高血压预防,检测,评价和管理重点。
一、一般方法,筛查与随访1新版指南是对2003年发布的“美国预防、检测、评估和治疗高血压全国联合委员会第7次报告(JNC 7)”的更新。
新版指南综合了血压相关性心血管疾病(CVD)风险研究,还囊括了动态血压监测(ABPM)、家庭血压监测(HBPM)、开始降压药治疗的血压阈值、降压目标以及改善高血压治疗和控制策略等其他重要信息。
2新版指南将血压分为三类:正常、升高以及1级和2级高血压。
正常:<120/<80 mm Hg;升高:120-129/<80 mm Hg;1级高血压:130-139 /80-89 mm Hg,2级高血压:≥140 /≥90 mm Hg。
高血压分类3确诊某个体患高血压之前,应评估其≥2个场合2个以上读数,进而评估其BP。
推荐采用非诊室测量与自我监测血压的方法来帮助确诊,制定逐步降压药物治疗策略,进行临床干预和远程医疗。
相应位置/方法对应的血压为:诊室140/90mm Hg,HBPM 135/85mm Hg,白天ABPM 135/85mm Hg,夜间ABPM 120/70mm Hg,24小时ABPM 130/80 mm Hg。
若成人未治疗时,130<收缩压(SBP)<160 mm Hg或80<舒张压(DBP)<100 mm Hg,则应先借助白天ABPM或HBPM筛查白大衣高血压。
若成人诊室BP升高(120-129/<80 mm Hg)但未满足高血压标准,则建议借助白天ABPM或HBPM筛查隐匿性高血压。

【最新整理,下载后即可编辑】解读2017最新高血压指南:这八点新知最重要2017年11月,美国心脏协会(AHA)和美国心脏病学会(ACC),这两家心脏研究的权威机构联合其他9个学会,发布了2017版的成人高血压防治指南。
这个最新指南的最大亮点,不仅是对高血压进行了重新定义,还标志着高血压的指南体系发生了四十年来的首次重大变化(由JNC体系转向ACC/AHA体系)。
上一版高血压指南JNC7发布于2003,至今已有14年。
新指南梳理了14年来最新最可靠高血压研究成果。
同时今年Lancet杂志也发表了两项中国高血压研究成果,结合指南我们总结了以下八个关键要点,帮助大家迅速掌握这份高血压的新指南。
一、高血压定义近二十年来首次更改在最新的这一版指南中,高血压定义为血压高于130/80 mmHg。
它比使用多年的传统高血压定义(血压高于140/90 mmHg)更为严格。
之前的高血压标准(高于140/90 mmHg)已经使用了近20年,是由世界卫生组织和国际高血压联盟在1998年共同确定的。
同时,高血压前期120/80mmHg~140/90mmHg的概念也被删除了,血压120-129/<80 mmHg被定义为血压升高。
符合原先高血压定义“血压高于140/90 mmHg”的人群,在新指南中,已经属于2级高血压。
与正常血压人群相比,当血压超过130/80mmHg 时,罹患心血管病风险就已经加倍了。
二、高血压在家诊断更准确指南同时指出,高血压最好的测量和诊断地点是在家里,这样可以避免白大衣高血压。
“白大衣高血压”是指,有些患者在医生诊室测量血压时测得值高于正常,但是离开医疗环境血压是正常的。
白大衣高血压的患病率大约在10%~30%,而且随年龄增加。
它往往是由于紧张因素造成,但是目前没有明确的诊断方法。
为了避免“白大衣高血压”所致误诊,新指南推荐在医院、诊所等之外的环境下测量血压以诊断,如在家测量。
“白大衣效应”通常能使血压升高20/10mmHg。
2017国际复苏指南更新解读2017年11月6日,美国心脏协会(AHA)官网及Circulation杂志刊登了三篇关于心肺复苏(CPR)和心血管急救的指南更新文件,对于按压和通气的一些新证据做了阐述和推荐。
1. 对于疑似院外心脏骤停的成人,调度员应为呼叫者提供胸外按压CPR指导。
这条不算什么更新,应该是继续强调。
越来越多的证据表明,电话指导旁观者实施 CPR 可以缩短发病到开始CPR 的时间,进而提高患者生存率,这相比培训成千上万的市民,只培训120的调度员看起来更省力更高效。
目前,国内有不少城市已经引进美国的医疗优先分级调度系统”简称“MPDS”,这是一套嵌入在“120”调度系统中的急救医疗知识体系的软件,软件内置30余种疾病预案,每种预案都精心设计了电话询问流程及相应的急救方法,包括心脏骤停、气道梗阻、分娩、触电等场景下,如何指导现场目击者施救的流程化方法。
去年武汉急救中心一位调度员,用电话指导现场的一位女士实施心肺复苏,挽救了其丈夫的生命,引起大家对这一急救模式的极大关注。
调度员电话指导现场施救,还需要报警人的积极配合,有些报警人不敢去遵循指导去做,因此进一步普及急救技能并让大家知道这一模式的重要意义,迫在眉睫。
此外仍有一些城市的急救体系管理部门认为,调度员指导急救的资质问题需要专门的法规条例来保障。
2.对于院外心脏骤停成人,无论是否有调度员协助,无论你是否接受过单纯胸外按压训练,你都应该提供单纯胸外按压CPR。
这条也不算更新,是继续强调。
单纯胸外按压提高院外心源性心脏骤停的存活率,因此无论是否有调度员协助,目击者都应给予患者胸外按压,单纯胸外按压简单易学,对于突发倒地无反应且无呼吸或仅有濒死喘息,胸外按压即可开始。
目前,越来越多的国家和地区在面向公众进行心肺复苏普及时,仅仅培训胸外按压,不做人工呼吸训练,这种培训可以在更短的时间内培训更大量的人群,是加快心肺复苏普及的好办法。
3.如果你经过标准心肺复苏培训,学过胸外按压和人工呼吸,最好能在胸外按压之外,提供患者人工呼吸,这对于婴儿和儿童心脏骤停患者来说显得更为必要。
中国急性心力衰竭急诊临床实践指南(2017)发布作者张新超于学忠急性心衰(AHF)是急诊常见的危重症,危及生命,必须快速诊断和紧急抢救治疗。
近年来,绝大多数AHF患者是在急诊科首诊和救治。
近日,中国急性心力衰竭急诊临床实践指南(2017)发布于《中华急诊医学杂志》,新指南的发布可更好的指导和规范急诊医师对AHF诊治的临床实践。
新指南强调,急诊应在第一时间对AHF的主要致命问题进行识别及处理。
对于AHF的诊断方法及治疗手段也进行了更新,推荐常规进行肌钙蛋白I/T、血气分析、血乳酸等检查,同时,进一步说明了利尿剂、血管扩张剂、正性肌力药物的使用注意事项。
(中国急救医学杂志.2018年第1期)临床思维第一时间甄别潜在风险基于急诊医学特有的临床思维方法,如降阶梯原则、危重症优先处置原则等,新指南强调,急诊应第一时间对AHF的2个主要致命问题——心原性休克与呼吸衰竭进行识别和处理。
同时,在患者首次接触医疗的60~120 min内,应快速甄别出短时间内有潜在致命危险且经过积极恰当处理能够可逆的病因或诱发因素,如急性冠脉综合征、高血压危象、严重心律失常、心脏机械并发症、急性肺栓塞(CHAMP)等。
图1 AHF患者初始评估和处置流程诊断方法推荐肌钙蛋白作为常规检查其不仅对急性心肌梗死(AMI)的诊断有明确意义,也可用于对肺血栓栓塞的危险分层,而这又恰是AHF病因或诱因的检验手段之一。
并且,即使多数肌钙蛋白升高的AHF患者没有明显的急性心肌缺血或急性冠脉事件,但却提示存在进行性心肌损伤,后者与心功能恶化或加重往往互为因果。
此外,新指南也提及了生物学标记物(与评价心衰患者病情严重程度及不良预后密切关联,可能有良好应用前景),如血清可溶性ST2(sST2)、和肽素(Copeptin)、胱抑素C、中性粒细胞明胶酶相关脂质运载蛋白(NGAL)等。
推荐血气分析作为常规检查其目的是直接诊断呼吸衰竭,实现在诊治流程上第一时间确定有无呼吸衰竭,加之血气分析确定酸碱平衡失调,对病情严重程度的评估有十分重要的意义。
【AHA指南】吴平生:从新知看实践——美国高血压新指南对临床实践的意义探讨编者按:2017年11月13日,2017美国心脏协会(AHA)年会上,AHA联合美国心脏病学学会(ACC)联合制定的《美国成人高血压预防、检测、评估和管理指南》(以下简称“新指南”)的发布吸引了全世界的目光,指南全文、摘要和系统综述等于Hypertension杂志上同步在线发表。
新指南对高血压定义和分类、降压目标值、启动降压药物治疗的时机以及药物治疗等做出了颠覆性的改变。
就此我们邀请南方医科大学附属南方医院的吴平生教授,为大家详细剖析新指南的更新要点、更改依据及其对临床操作的指导。
《国际循环》:此次AHA大会美国加州时间11月13日下午,《2017 Hypertension Clinical Practice Guidelines 》发布,指南主要对哪些方面做出更新?其中有何亮点?吴平生教授:新指南在证据分类方面和别的指南不同,其亮点如下。
(1)新指南推荐很细致(图1),其中提到A水平、B水平和C 水平,B水平后还增加了R(随机)或NR(非随机),C水平后增加了LD(有限)或EO(专家观点)。
此外,新指南推荐从证据力度出发也有一些更新的细化。
图1. 新指南证据等级更加细化(2)血压的界定即诊断血压水平进行了更新,诊断水平更改为130/80 mm Hg,这是首次将高血压诊断标准下移。
根据目前流行病学资料,从115/75 mm Hg开始,随着血压的升高,心血管事件风险逐渐增加。
而收缩压从120 mm Hg增至129 mm Hg,心血管事件发生风险增加到1.1~1.5;收缩压从129 mm Hg增至139 mm Hg,心血管事件发生风险增加到1.5~2.0。
由此可见,基本血压每提高10 mm Hg,心血管事件发生风险大概增加两倍。
既往高血压诊断标准也做过多次更改,从最初的160 mm Hg,到140 mm Hg,再到现在的130 mm Hg。