临床药理学--第9章_新生儿的临床用药
- 格式:docx
- 大小:24.62 KB
- 文档页数:13

执业药师《临床药理学》预习:新生儿及儿童用药执业药师《临床药理学》预习:新生儿及儿童用药导语:来自北京首都儿科研究所的数据表明,我国儿童专用药物剂型同现有药物剂型的比例高达1:59,90%的药品没有适宜儿童的专用剂型。
我们一起来看看新生儿及儿童用药的内容吧。
新生儿药动学特点:一、药物吸收:①经胃肠给药:胃液接近中性,不耐酸的'药物吸收完全(青霉素类,青霉素、氨苄西林、阿莫西林),生物利用度高。
胃排空速度长,主要由胃吸收的β-内酰胺类吸收量好。
②胃肠外给药:易从头皮或四肢静脉滴注给药。
二、药物分布:①体液与细胞外液容量较成人多,水溶性的β-内酰胺类、氨基糖苷类分布容积大,脂溶性地西泮分布容积相对较小,脂溶性药物易分布入脑。
新生儿要避免吗啡和苯巴比妥类;磺胺、呋塞米易引起黄疸②药物与血浆蛋白结合率:新生儿血浆蛋白含量低,药物与血浆蛋白结合率低,游离血药浓度过高,药理作用强易中毒三、药物代谢:新生儿肝脏相对较大,硫酸结合能力好四、药物排泄:消除慢,可造成血药浓度高。
如丙磺舒、地高辛、氨基糖苷类、青霉素新生儿窒息用25%NaHCO3加入25%葡萄糖溶液。
新生儿惊厥首选地西泮。
新生儿败血症,金球菌多见,首选大剂量青霉素加苯唑西林或氯唑西林,若青霉素耐药用一代头孢。
婴幼儿(出生一个月到三岁)用药:婴幼儿期肝脏相对大,药物代谢较新生儿高,半衰期较成人短。
经肾排泄药物总消除率较成人高。
吗啡。
哌替啶易引起婴幼儿呼吸抑制等中毒现象,应禁用。
不宜使用可待因等中枢镇咳药,以防加重气道阻塞和呼吸困难。
婴幼儿腹泻,宜口服补液防止脱水和电解质紊乱,可使用调整肠微生态制剂。
儿童期用药特点:①激素类药物不建议常用,若要使用,应严格观察和控制长期用药。
如糖皮质激素② 期应用强效抗生素易二重感染②喹诺酮类影响软骨发育③ 环素类影响骨骼发育④ 霉素造血功能抑制⑤ 氨基糖苷类,引起永久性失明和急性肾衰竭,耳毒性、肾毒性⑥ 阿司匹林可并发肝脏脂肪变性综合征,15岁以下儿童禁用(小剂量的阿司匹林可以预防血拴形成)⑦ 雄激素可导致骨骼闭合过早,影响生长发育,甚至可使男童早熟,女童男性化⑧ 对乙酰氨基酚是儿科首选解热用药。





新生儿不是成人的缩影,也不是年长儿的缩影,当然早产儿也不是足月新生儿的缩影,这些情况也反应在其临床用药上,因为发育不成熟,药物在其体内的药代动力学及药物毒性反应受其胎龄、日龄及患病的影响,不能将成人的药理学资料应用于早产儿及新生儿。
要使这类人群的用药有效并且安全,必须熟悉其药代动力学特征,严格掌握用药指征,合理用药。
一、早产儿及新生儿的药代动力学特点药物对机体的作用(或效应)依赖于药物的体内浓度(多数用血药浓度代表),而后者又取决于药物在体内的吸收、分布、代谢和排泄。
(一)药物的吸收:除药物的理化性质外,与给药的途径密切关系。
1、口服给药:对早产儿和早期新生儿不太适合:(1)早产儿出生后1w内几乎没有胃酸分泌,新生儿初生时胃液pH接近中性,第2天之内有短暂下降,以后再度回升至中性,所以胃内缺乏必要的酸度。
(2)胃排空延迟易使药物到达肠道的时间较长。
(3)胃食道反流常见。
(4)脂肪吸收不良,对脂溶性药物的肠道吸收有影响。
(5)早产儿如持续胃管滴注,可影响药物的吸收和生物利用度。
(6)特殊慢性病(如心衰和慢性肺部疾病)可引起右心房压增高,进而引起肠道淤血。
2、肌肉注射、皮下注射或皮肤外用药:药物吸收的多少取决于局部血液灌注和药物沉积面积。
早产儿和新生儿有以下不足:(1)肌肉组织少、局部血液灌注不足,特别是在缺氧、低体温或休克时。
(2)由于肌肉组织少,预期注射到肌肉的药物可能进入皮下。
(3)对小早产儿肌肉注射可局部硬结或脓肿、储库效应。
(4)皮肤角化层薄,体表面积相对较大,有些药物经皮肤黏膜吸收迅速且过多,可发生中毒反应(如硼酸、类固醇激素等)。
3、静脉注射:对早产儿和新生儿是最理想的给药途径需要注意的事项:(1)最好用微量泵。
(2)用脐血管要小心,脐静脉、脐动脉给药有分别引起肝坏死、肢体或肾坏死的危险。
(3)对于极低体重儿,静脉输液极慢时,可延缓药物进入血液循环。
(二)药物分布:药物从血液循环进入各种体液、器官和组织。



临床药理学思考题第一章绪论1.临床药理学的主要研究内容及职能是什么?主要研究内容:药效学、药动学、毒理学、临床试验、药物的相互作用研究. 职能:新药的临床研究与评价(GCP)、市场药物的再评价、药物不良反应的监测、承担临床药理学教学与培训工作、开展临床药理学服务2.新药临床试验一般分为Ⅰ、Ⅱ、Ⅲ、Ⅳ四期,主要研究内容分别是什么?(P5)3.临床试验的伦理要求(赫尔辛基宣言的原则)1. 坚持符合医学目的的科学研究2. 保护受试者的权益3. 知情同意的原则贯穿整个临床试验4. 发挥伦理委员会的重要作用5. 提高实验人员的素质第二章临床药物代谢动力学1、一级动力学和零级动力学的特点一级:1)等比转运,但单位时间内药物转运量随时间下降。
2)半衰期、总体清除率恒定,与给药剂量或浓度无关。
3)血药浓度-时间曲线下的面积(AUC)与所给的剂量成正比零级:1)等量转运。
2)半衰期、总体清除率不恒定,加大剂量,半衰期超比例可延长,总体清除率可超比例减小,3)AUC与剂量不成正比,剂量增加,其面积可超比例增加。
2、影响药物分布的因素P11血浆蛋白结合率、细胞膜屏障、器官血流量和膜的通透性、体液的PH和药物的解离度、药物与组织的亲和力、药物转运体第三章治疗药物检测和给药个体化1、哪些药物需要进行TDM并举例(简述治疗药物监测的临床应用。
)(1) 药物的有效血药浓度范围窄。
此类药物多为治疗指数小的药物如强心苷类地高辛,它们的有效剂量与中毒剂量接近。
(2) 血药浓度个体差异大的药物。
如三环类抗抑郁药丙咪嗪。
(3) 具有非线性药代动力学特性的药物。
苯妥英钠,茶碱,水杨酸等。
(4) 肝肾功能不全或衰竭的患者使用主要经过肝代谢消除(利多卡因,茶碱等)或肾排泄(氨基糖苷类抗生素等)的药物时,以及胃肠道功能不良的患者口服某些药物时。
(5) 长期用要的患者依从性下降;或者某些药物长期使用后产生耐药性、诱导(抑制)肝药酶的活性而引起药效降低(升高),以及原因不明的药效变化。

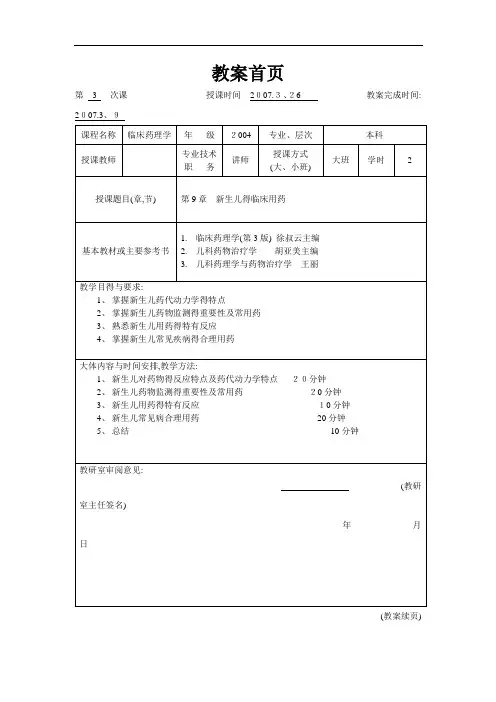
教案首页1、掌握新生儿药代动力学的特点2、掌握新生儿药物监测的重要性及常用药3、熟悉新生儿用药的特有反应4、掌握新生儿常见疾病的合理用药大体内容与时间安排,教学方法:1、新生儿对药物的反应特点及药代动力学特点20 分钟2、新生儿药物监测的重要性及常用药20 分钟3、新生儿用药的特有反应10 分钟4、新生儿常见病合理用药20 分钟5、总结10 分钟教研室审阅意见:(教研室主任签名)教案续页)基本内容第一节新生儿对药物反应的特点定义:新生儿系指胎儿从出生至生后28d 的小儿。
新生儿的特点1.脏器功能发育不全,酶系统发育尚未成熟,药物代谢及排泄速度慢。
2.随出生体重、胎龄及生后日龄的改变,药物代谢及排泄速度变化很大。
3.病儿之间个体差异很大。
4.在病理状况下,各功能均减弱。
因此,新生儿所用药物剂量及给药间隔,途径等,应随小儿成熟程度和病情不同而不同。
辅助手段和时间分配新生儿对药物的反应特点及药代动力学特点20 分钟讲解新生儿的生理特点基 本 内 容第二节 新生儿药代动力学的特点一、药物的吸收与给药途径(一)经胃肠道给药 药物的口服吸收主要取决于胃酸度、胃排空时间和病理状态。
疾病状态如腹泻可进一步减少药物的吸收。
胃液 pH 影响药物的吸收 率,而胃排空时间延长可增加药物与胃粘膜接触时间使吸收增多。
能吃奶 的或经鼻饲给药能耐受的新生儿,经胃肠道给药安全。
(二)胃肠道外给药1.皮下或肌内注射 吸收速度取决于局部血流及药物特性。
如地高辛 肌注吸收差,苯巴比妥口服吸收差,肌注吸收快。
新生儿皮下脂肪少,皮 下注射不适用。
较大的新生儿,可用肌内注射。
2.静脉给药 药物直接人血并迅速分布到作用部位,发挥治疗作用, 是危重病儿可靠给药途径,静注高渗药物可引起高渗血症的危险。
许多药 物具有高渗性,短期大量输入静脉可造成高渗血症,如 10%葡萄糖液。
为 预防医源性高渗血症对新生儿的损伤,在用药时应了解所用药物的渗透压, 尽量避免在短期内重复、大剂量使用多种高渗药物,必要时监测新生儿血 渗量。
新生儿静脉给药时应注意:①按规定速度给药;②有些药物渗出可 引起组织坏死;③反复应用同一血管可产生血栓性静脉炎;应变换注射部 位,并避免用高浓度溶液。
二、药物的分布 药物吸收后经血循环迅速分布到全身。
分布是与组织大小,脂肪含量, 体液的 pH 值,药物的脂溶性和分子量,与蛋白结合的程度及生物屏障等 因素有关。
1. 体液及细胞外液容量大 初生时,总体液占体重的 80 %,细胞内 液 35%,细胞外液 45%,使水溶性药物的公布容积增大。
结果是降低 血药峰浓度而减弱药物最大效应,又使药物代谢与排泄减慢,延长药物辅助手段和 基 本内 容时间分配 作用的维持时间。
2.脂肪含量低 脂溶性药物浓度增高,脑组织富含脂质,血脑屏 障发育未完善,新生儿易辅助手段和 时间分配 讲解新生儿 代谢过程出现药物中毒及神经系统的反应。
3.血浆蛋白结合率低新生儿对药物的蛋白结合率低的原因:① 血浆蛋白浓度低;②蛋白与药物的亲和力低;③血PH 较低,影响药物和白蛋白结合;④存在竞争物(如胆红素),水杨酸类、磺胺类可竞争血浆蛋白。
4.血脑屏障发育不完善新生儿血脑屏障易被透过,游离药物可自由通过,有助于对细菌性脑膜炎的治疗。
但有些药物如磺胺类等与胆红素争夺白蛋白,使游离胆红素增加,透过血脑屏障可引起核黄疸。
药物容易穿过向脑组织转运增加的药物有:全身麻醉药,镇静催眠药,吗啡等镇痛药。
新生儿最好避免使用吗啡及巴比妥类药物。
三、药物的代谢药物代谢的脏器是肝,代谢速度取决于肝大小和酶系统的代谢能力。
大多数脂溶性药物,需与葡萄糖醛酸,甘氨酸、乙酰基或硫酸盐等结合成为水溶性而排出。
新生儿葡萄糖醛酸转移酶活性低,药物代谢清除率减慢。
与葡萄糖醛酸结合后排泄的药物如吲哚美辛、水杨酸盐和氯霉素,必须减量和延长给药时间间隔。
但新生儿的硫酸结合能力好,可对葡萄糖酸结合力不足起补偿作用。
影响新生儿药物代谢因素多,要全面考虑,综合分析,实现用药个体化。
四、药物的排泄肾是药物排泄的主要器官。
新生儿肾组织结构未发育完全,肾小球数量较少。
主要以原型由肾小球滤过及肾小管分泌排泄的药物消除来得慢。
基 本 内 容第三节 新生儿药物监测的重要性及常用药物一、新生儿药物监测的重要性1.日龄、胎龄、病理等因素使不同的药物代谢有较大差异,即使严 格按公斤体重计算剂量投药,血浆中药物浓度可能相差很大。
而新生儿时 期个体差别较任何年龄组均大。
2.多数常用药物如抗生素、抗惊厥药等不能只根据治疗反应来决定 用药。
3.药物安全及中毒范围较窄,不良反应发生率较儿童及成人高 2~3 倍。
二、常用药物需检测血药浓度的药物庆大霉素,头孢噻肟钠,地高辛,苯巴比妥,氨茶碱,氯霉素辅助手段和 时间分配 新生儿药物 监测的重要 性及常用药 物 20 分钟 强调其重要 性并举例辅助手段和基本内容时间分配第四节母乳哺养的新生儿用药药物可通过乳汁进入新生儿体内,但量很少超过摄人量的1%~2%。
但不同的药物在乳汁中的含量可以有较大的差别,服用乙醇、异烟肼及甲硝唑等药物后,则乳汁含量高。
母亲必须注意服用药物对婴儿的危害性,避免滥用。
1 .哺乳期应禁用的药物激素类、避孕药、抗代谢药、甲状腺功能抑制剂、溴化物、麦角碱类、锂制剂、胺氧化酶抑制剂、氯霉素、克拉霉素、利福喷丁、甲硝唑、阿苯达唑、噻苯唑、舒林酸、曲酮唑、酮康唑、伊曲康唑、抗焦虑药、苯茚二酮以及有放射性的同位素制剂等药物。
如必须进行同位素检查时,应待同位素排清后再哺乳。
2 .哺乳期应慎用的药物如镇静剂、抗惊厥药、抗心律失常药或抗精神失常药、阿司匹林、青霉素、磺胺药、广谱抗生素及可吸收的导泻剂等。
3 .暂停授乳的药物喹诺酮类、头孢克肟、头孢泊肟酯、磺马曲坦、甲吲洛尔等。
基 本 内 容第五节 新生儿用药的特有反应一、对药物有超敏反应 新生儿中枢神经系统尚未健全,对中枢神经系统的药物敏感,用吗 啡可引起呼吸抑制;常规量的洋地黄即可出现中毒。
对酸、碱和水、电 解质平衡的调节能力差,过量的水杨酸盐可致酸中毒,氯丙嗪易诱发麻 痹性肠梗阻,使用糖皮质激素时间长即可诱发胰腺炎。
二、药物所致新生儿溶血、黄疸和核黄疸 生理性黄疽是出生后2—3d 出现,大约2周自然消退。
新生儿应用 某些药物可使血中游离胆红素升高,加重黄疸,甚或诱发胆红素脑病或 核黄疸。
(一)易引起新生儿溶血或黄疸的药物 药物引起黄疸或溶血的途径:1.溶血 红细胞 6—磷酸葡萄糖脱氢酶缺乏的新生儿发生溶血的机率 高。
水溶性维生素 K 、磺胺类、萘啶酸、呋喃唑酮和噻嗪类利尿药,致 红细胞还原型谷胱甘肽水平低,易导致溶血性贫血,而加重黄疸。
2.影响肝细胞处理胆红素的能力3.增加胆红素自肠道再吸收 应用减少肠蠕动的药物或杀灭肠道菌群 的药物,使胆红素在肠内吸收量增多,又使胆红素不能正常地被正常菌 群还原为尿胆原,被再吸收入血。
(二)胆红素脑病发病机制迄今发病机制未明,但是多数研究提示血清游离胆红素升高或血脑 屏障通透性降低与发病有关。
如头孢嗯唑、头孢曲松钠和头孢哌酮钠以 及脂肪制剂等药物在体内竞争白蛋白结合位点,可致血清游离胆红素增 高;此外快速滴注高渗葡萄糖或碳酸氢钠可使患者血浆渗透压达到或超 过 345mmol / L ,可致胆红素沉积于脑组织诱发胆红素脑病。
药物孕妇用后可通过胎盘进入胎儿体内产生不同影响。
孕妇分娩时用地辅助手段和 基 本内 容时间分配 西泮,其娩出的新生儿胆红素水平增高。
孕妇应用头孢噻啶、头孢噻吩 钠、氨苄西林、异烟肼、利福平、苯妥英钠等具有引起免疫性溶血的药 物,并产生 IgG 抗体,该抗体可经胎盘进入胎体内,出生后新生儿,用 相同药物可发生药物免疫性溶血,使黄疸加深加重。
辅助手段和 时间分配 新生儿用药 的特有反应 10 分钟 掌握新生儿 特有反应种 类(三)新生儿黄疸的药物治疗1.酶诱导剂因新生儿肝微粒酶仅为成人的l%~2%,酶诱导剂可诱导肝细胞微粒体合成葡萄糖醛酸转移酶。
提高肝清除胆红素的能力,一般须用药2~3d 才开始显效。
常用药物为苯巴比妥和尼可刹米。
苯巴比妥还可增加肝细胞内蛋白含量,使肝细胞膜的通透性提高,从而增加肝细胞膜摄取未结合胆红素的能力。
用药剂量:苯巴比妥5mg/(kg·d),分2~3 次服用。
此外还可应用10%活性炭溶液。
2.抑制溶血过程常用的药物为泼尼松或氢化可的松。
3.减少胆红素形成近年发现锡—原卟啉与胆红素结构相似,能抑制微粒体胆红素加氧酶,降低血清胆红素水平,用于新生儿ABO 溶血也有效。
为减少游离的未结合胆红素,还可输注白蛋白。
三、高铁血红蛋白症新生儿对易致高铁血红蛋白症的药物极敏感,原因有:一是新生儿红细胞内的6—磷酸葡萄糖脱氢酶和谷胱甘肽还原酶不足;二是由于红细胞内高铁血红蛋白还原酶和促酶活性低,若服用具有氧化作用的药物,不能使高铁血红蛋白还原逆转,可引起高铁血红蛋白症;长效磺胺、亚甲蓝、苯佐卡因以及与其类似的局麻药、硝酸盐、次硝酸铋和经皮吸收的含苯胺或氯苯胺化合物等具有氧化作用的药物有诱发高铁血红蛋白症的可能,应慎用。
四、出血辅助手段和基本内容时间分配新生儿肝功能及凝血功能未完善,用药稍不当即可引起出血,如服用阿司匹林等非甾体抗炎药、抗凝血药等可引起消化道出血,应用保泰松、皮质激素类,三氟拉嗪、氯丙嗪、庆大霉素、卡那霉素、多粘菌素、青霉素、磺胺类药、环磷酰胺、秋水仙碱、肝素等,甚至静脉输注高渗溶均有可能导致颅内出血、出血性坏死性肠炎。
五、神经系统毒性反应新生儿的神经系统仍在发育阶段,血脑屏障发育未成熟,药物易透过血脑屏障,直接作用于较脆弱的中枢神经系统,产生不良反应,如吗啡类药物易引起呼吸抑制;抗组胺药、苯丙胺、氨茶碱、阿托品可致昏迷或惊厥;皮质激素易引起手足搐搦;卡那霉素、庆大霉素等氨基糖苷类药物易致听神经损害;呋喃妥因不但引起前额疼痛且可能引起多发性神经根炎。
六、灰婴综合征氯霉素应用于新生儿,可能出现厌食、呕吐、腹胀、进而发展为循环衰竭,全身呈灰色称为“灰婴综合征”,其死亡率很高,尤其剂量超过100mg/(kg·d)时发生此症机会更高;近年来由于耐氨苄西林的流感嗜血杆菌出现,氯霉素在新生儿中再度被启用,但必须进行血药浓度监测,其治疗药物范围为10~25mg/L,如无血药浓度监测条件,则尽量不应。
第六节 新生儿常见疾病的合理用药一、新生儿窒息 新生儿窒息是新生儿死亡及伤残的主要原因之一,也是出生后常见 的紧急情况,必须积极抢救和正确处理,以降低死亡率及预防远期后遗 症。
发病的常见原因有:胎儿窘迫、呼吸中枢受抑制或损害(胎儿颅内 出血及脑组织缺氧时间长)。
新生儿窒息的药物治疗1.纠正酸中毒 这是抢救中的一主要环节。