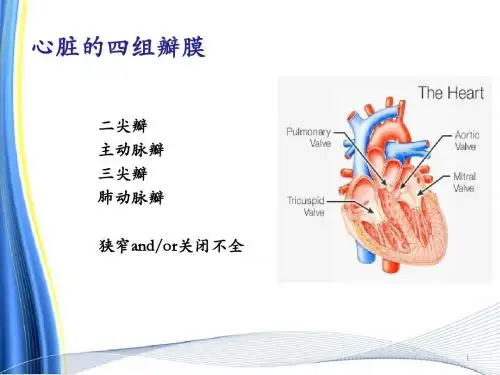
心脏瓣膜病人手术的麻醉(资料参考)
- 格式:ppt
- 大小:1.02 MB
- 文档页数:39

心脏瓣膜病的临床麻醉1.1.2 左房压力和容量负荷增加,左房扩张增大,易发生房颤和形成血栓。
如果心动过速,减少舒张期充盈时间和心肌血供,左房压力增加,则心排血量下降,甚至发生肺水肿。
1.1.3 肺静脉压和肺血管阻力增高,导致右室压力增加。
长期肺动脉高压,引起三尖瓣反流,进一步发展,导致右室衰竭。
1.2 麻醉技术1.2.1 术前用药原则是在不影响患者呼吸循环功能的前提下,给患者以充分的镇静,预防心动过速。
1.2.2 维持血流动力学的稳定避免引起心动过速,避免增加肺血管阻力、降低前负荷、抑制心肌收缩力或增加后负荷。
1.2.3 避免缺氧和二氧化碳蓄积,以免增加肺血管阻力。
1.2.4 瓣膜置换后的处理体外循环后适当增加前负荷、降低后负荷;增加心肌收缩力,减小左室大小和室壁张力。
1.3 术后处理1.3.1 术后早期,通常需要变力性药物的支持。
1.3.2 降低肺血管阻力的措施。
2 二尖瓣关闭不全2.1 病理生理2.1.1 病因二尖瓣脱垂、缺血性心脏病、风湿性心脏病、心内膜炎、乳头肌断裂。
2.1.2 左房和左室容量负荷增加,室壁张力增加。
急性导致左室功能障碍,慢性引起左室扩张和肥厚。
2.1.3 反流量取决于左室和左房的压力梯度、瓣口面积和射血时间。
2.2 麻醉技术(1)术前用药:原则是在不影响患者呼吸循环功能的前提下,给患者以充分的镇静,但应避免心动过缓。
(2)维持血流动力学的稳定:注意防止心动过缓,避免增加肺血管阻力、降低前负荷、抑制心肌收缩力或增加后负荷,尽量维持窦性心律。
(3)瓣膜置换后的处理:体外循环后仍应采取增加前负荷、降低后负荷的措施;尽可能维持窦性机制;增加心肌收缩力,减小左室大小和室壁张力。
2.3 术后处理(1)术后早期,通常需要变力性药物的支持。
(2)尽量维持窦性心律。
3 主动脉瓣狭窄3.1 病理生理3.1.1 病因风湿性心脏病、二瓣叶狭窄、进行性钙化。
症状为呼吸困难、疲劳和心悸、心绞痛、晕厥和猝死。

瓣膜心脏病人的麻醉中图分类号:R614 文献标识码:A在瓣膜性心脏病人的麻醉管理期间要维持心血管动力学的最佳稳定状态和足够的系统灌注压是极具挑战的。
由于瓣膜心脏病的高发生率和病情的高度复杂性,明确的理解各种相关因素影响心肌工作能力和伴随的瓣膜病理改变是必要的。
血压是由外周血管阻力和心输出量产生的。
心率和每搏输出量形成了心输出量,每搏输出量表示了在心室舒张末期容积和收缩末期容积是不同的。
影响舒张末期容积的因素是心室前负荷和舒张期心室顺应性,而收缩末期容积则是由后负荷和心肌收缩力影响的。
每个因素对心肌工作能力的影响都是可变的,而且它们相互关联使我们能更好的了解瓣膜心脏病人非心脏手术的术前准备情况。
控制通过瓣膜血流量的重要因素包括:1)瓣膜面积;2)跨瓣膜流体静水压变化率的平方根;3)收缩期或舒张期的跨瓣膜血流持续时间。
而这些因素的更大价值则是增加了跨瓣膜血流量,减少这些因素将会减少跨瓣膜血流量。
许多返流损害引起的瓣膜面积变化都是为了适应负荷条件的变化(如前负荷或后负荷)。
又因为狭窄引起的瓣膜面积变化是固定不变的,所以管理病人血流动力学总的目标在瓣膜关闭不全和瓣膜狭窄方面是有显著不同的。
在瓣膜关闭不全的病人,这个目标是减少或者说是最大限度的减少跨瓣膜回流量;而在瓣膜狭窄的病人,这个目标则是最大限度的增加狭窄处的跨瓣膜回流量。
麻醉的相关要点预防性应用抗生素在二尖瓣脱垂和伴有心脏杂音病人中用来预防传染性心内膜炎已被指出,但并不只是指收缩期咯喇音。
二尖瓣脱垂病人不应与二尖瓣关闭不全病人相同的处理。
在收缩期任何减少左心室容量的措施都会导致小叶脱出而发生心衰并使返流量恶化。
因此,减少静脉回流和血管阻力、心动过速、或增加收缩力都是不能被耐受的。
在这些病人中,低血容量导致收缩期小叶移位到左心房的程度更大。
术前病人应有足够的水分和静脉输液。
全麻使用的挥发性药物应小心注意容量替代,血管收缩药物用于支持血压,短效B-受体阻制剂控制心率被推荐治疗来维持舒张末期和收缩末期心室容积并减轻脱垂和返流的程度。



北京大学第三医院心脏外科张喆写在课前的话目前,手术是心脏瓣膜病的常规治疗,而麻醉是其保驾护航的重点。
大家比较关注的是如何进行安全有效地麻醉,本课对手术麻醉的术前评估、术前准备及麻醉用药、麻醉恢复期的处理等内容进行了全面而详细的讲解,学员通过学习要掌握上述内容。
一、麻醉前评估心血管手术的并发症发生率和死亡率都较一般手术高,应通过详细复习病史,重点复习有关的体检,仔细了解各项实验室检查结果,着重对心血管疾病的严重程度及其对全身情况的影响做出评估,以便估计手术病人承受麻醉和手术的风险,提出围手术期处理的对策。
二、麻醉前准备为了使手术病人在最佳状态下接受麻醉,减少麻醉的危险性,应在手术前准备的基础上进一步做好麻醉的准备。
(一)改善心功能和全身情况1. 对充血性心力衰竭的病人,通过卧床、吸氧、洋地黄类药物及利尿药改善心功能;2. 长期应用利尿药患者注意血容量及电解质;3. 术前控制肺内感染;4. 对于高血压病人,进行系统的药物治疗;5. 对于糖尿病病人,把血糖控制在适宜水平;6. 对于肺动脉高压的病人,给予氧治疗,静脉滴注硝普钠,有条件时给予吸入一氧化氮。
(二)其他麻醉前准备1. 麻醉前谈话:充分交代注意事项;2. 手术前治疗用药:手术前为治疗心血管疾病而应用的药物应用至术晨(洋地黄类,β受体阻滞剂,抗高血压药等);3. 禁食水;4. 麻醉前用药:适量镇静药;5. 制定麻醉方案:麻醉诱导方式;维持方式;检测项目;特殊手段;意外及防护;麻醉后处理要点等。
手术麻醉的术前准备是一次手术成功与否的前提,在哪些方面如何准备才能保证一次手术的正常进行呢?三、心血管手术麻醉的基本原则(一)加强麻醉手术期间监测1. 手术中利用各种监测手段连续观测重要的生理指标,认识其变化趋势,以便指导麻醉的实施,并针对病理生理变化及时给予恰当的处理。
2. 包括心电图、动脉压、中心静脉压、肺动脉导管、肺功能、血气分析、体温、尿量等。
(二)麻醉诱导气管插管力求平顺1. 诱导前应常规在面罩下给氧去氮,以增加体内氧储备。



心脏瓣膜置换术的快通道麻醉硬膜外麻醉能降低机体应激反应,具有镇痛、肌松、控制性降压等特点,可以减少术中失血和输血。
硬膜外麻醉还可用于术后镇痛,防止疼痛性高血压引起的出血和渗血,阻滞交感神经的传入和传出,使冠脉搭桥术后移植血管栓塞和冠脉缺血的发生率均低于单纯全麻,将全麻与硬膜外麻醉合用,比单纯全麻的效果更完善,并有利于早期拔臀和改善患者术后转归。
由于心脏瓣膜置换术病人需要大剂量的肝素抗凝,因此有发生硬膜外血肿的危险。
但这一主观的高危险性并未证实。
非肝素化病人硬膜外血肿的发生率约1/10000。
硬膜外血肿大多数发生于凝血功能障碍、穿刺困难、操作损伤的病人。
另外,硬膜外腔置管1h内全身肝素化或正在应用阿司匹林药物治疗的病人,可增加硬膜外血肿的发生率。
然而,新近越来越多的研究表明,采取一定的预防措施,如在手术前一天置入硬膜外导管、凝血功能异常的病人不用硬膜外麻醉、硬膜外穿刺操作损伤者手术推迟24h、硬膜外腔置管1h后再行肝素化、严密控制肝素用量(以最小量肝素、最短的肝素化时间来满足治疗的需要)、凝血指标正常后再拔除硬膜外导管、严密监测术后硬膜外血肿形成的症状和体征等,硬膜外麻醉可安全地应用于心脏瓣膜置换术。
虽然担心CAB(3手术硬膜外血肿的发生,但到目前为止未见一例硬膜外血肿的报道。
相反,却有研究报道了胸部硬膜外镇痛成功地应用于凝血功能障碍的心脏病病人而未出现硬膜外血肿。
近来报道一位18岁患者在高位硬膜外麻醉下进行主动脉瓣置换术后并发硬膜外血肿。
气管内插管及机械通气全身麻醉被认为是心脏手术安全的麻醉技术,然而,局部麻醉可以避免间歇正压通气。
尤其是自主呼吸可维持生理性肺内压,对肺循环维持有积极作用。
通过交感阻滞高位硬膜外麻醉联合全身麻醉可以提供心脏的保护。
对围术期应激反应(降低术后心率及减少血浆肾上腺素水平,而不影响心排血量或灌注压)及术后心肌缺血(术后肌钙蛋白T水平较对照组低)等均有有益效果。
另外,局部麻醉能减少麻醉药物的用量,在轻度镇静下,患者感觉舒适,整个手术过程中仍保持清醒,这就需要全程监测颅脑功能,即使在CPB期间。

瓣膜心脏病人的麻醉在瓣膜性心脏病人的麻醉治理期间要维持心血管动力学的最正确稳固状态和足够的系统灌注压是极具挑战的。
由于瓣膜心脏病的多发生率和病情的高度复杂性,明确的明白得各类相关因素阻碍心肌工作能力和伴随的瓣膜病理改变是必要的。
以下材料描述的那个方案关于研究各类相关因素彼此作用来维持血流动力学稳固是有帮忙的。
血压是由外周血管阻力和心输出量产生的。
心率和每搏输出量形成了心输出量,每搏输出量表示了在心室舒张末期容积和收缩末期容积是不同的。
阻碍舒张末期容积的因素是心室前负荷和舒张期心室顺应性,而收缩末期容积那么是由后负荷和心肌收缩力阻碍的。
每一个因素对心肌工作能力的阻碍都是可变的,而且它们彼此关联使咱们能更好的了解瓣膜心脏病人非心脏手术的术前预备情形。
操纵通过瓣膜血流量的重要因素包括:1)瓣膜面积;2)跨瓣膜流体静水压转变率的平方根;3)收缩期或舒张期的跨瓣膜血流持续时刻。
而这些因素的更大价值那么是增加了跨瓣膜血流量,减少这些因素将会减少跨瓣膜血流量。
许多返流损害引发的瓣膜面积转变都是为了适应负荷条件的转变(如前负荷或后负荷)。
又因为狭小引发的瓣膜面积转变是固定不变的,因此治理病人血流动力学总的目标在瓣膜关闭不全和瓣膜狭小方面是有显著不同的。
在瓣膜关闭不全的病人,那个目标是减少或说是最大限度的减少跨瓣膜回流量;而在瓣膜狭小的病人,那个目标那么是最大限度的增加狭小处的跨瓣膜回流量。
心肌工作能力的生理学规那么外周血管阻力(后负荷)血压心率心输出量舒张末期容积(前负荷和舒张期心室顺应性)每搏输出量收缩末期容积(后负荷和心肌收缩力)材料1. 决定心肌工作能力和系统灌注压的相关因素二尖瓣狭小二尖瓣狭小的显著缘故包括:风湿性心脏病》先本性心脏病》类风湿性关节炎,,和比-桑二氏综合症,类癌综合症。
正常的瓣膜面积是4-6CM2,《2CM2为瓣膜狭小,《1CM2为瓣膜严峻狭小。
二尖瓣狭小阻碍血流的严峻程度是受瓣膜面积,左心房和左心室间跨瓣膜的平均舒张压梯度和舒张期持续时刻阻碍的。