ADA2018年ADA糖尿病诊疗指南更新内容解读
- 格式:ppt
- 大小:141.50 KB
- 文档页数:3

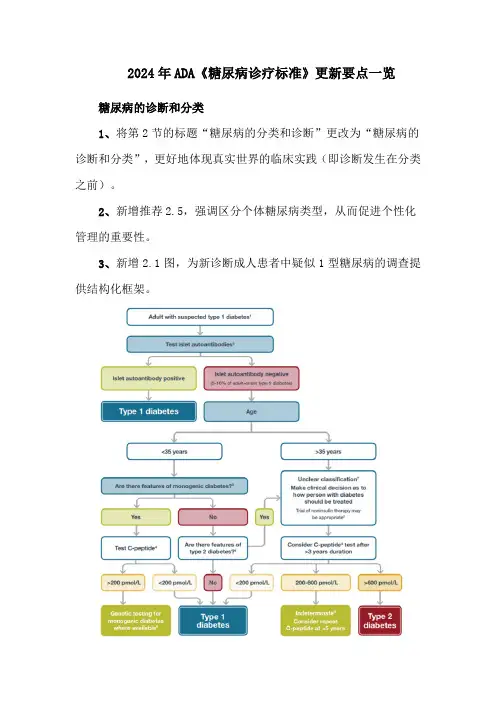
2024年ADA《糖尿病诊疗标准》更新要点一览糖尿病的诊断和分类1、将第2节的标题“糖尿病的分类和诊断”更改为“糖尿病的诊断和分类”,更好地体现真实世界的临床实践(即诊断发生在分类之前)。
2、新增推荐2.5,强调区分个体糖尿病类型,从而促进个性化管理的重要性。
3、新增2.1图,为新诊断成人患者中疑似1型糖尿病的调查提供结构化框架。
预防或延缓糖尿病及相关并发症1、新增建议3.2,强调监测有1型糖尿病风险的个体的重要性。
因为血清转化年龄越小(尤其是3岁以下)、已确定的糖尿病相关自身抗体的数量以及针对胰岛抗原2(IA-2)的自身抗体的产生均与临床1型糖尿病的快速进展有关。
2、新增建议3.15,以解决teplizumab的使用问题。
该药物已被批准用于延缓1型糖尿病3期成人患者和2期儿童(8岁及以上)患者的发作。
综合医学评估及并发症评估1、对“免疫接种”小节进行了更改,并对≥60岁罹患糖尿病等慢性疾病患者的呼吸道合胞病毒疫苗进行了更新。
02对“骨健康”小节进行了广泛修订和更新。
增加推荐4.9–4.14,纳入骨健康的定期评估和治疗。
新增表4.5,包括骨折的一般风险因素和糖尿病特异性风险因素。
血糖目标与低血糖症1、将第6节的标题“血糖目标”改为“血糖目标与低血糖症”,并将整个诊疗标准中低血糖症的内容合并到本节中。
2、更新推荐6.1,为更需要密切血糖监测的人群提供更频繁的血糖评估。
3、对“A1C血糖评估”小节进行了修订,反映了关于A1C分析法优势和局限性的最新数据,并纳入了关于血清糖化蛋白分析法作为A1C 替代方法的益处和局限性的讨论。
4、更新表6.2,概述了CGM指标和推荐的血糖目标。
5、新增推荐6.8a和6.8b,阐明适合减少降糖药物使用的临床场景,并增加了“设定和修改血糖目标”小节,讨论此更新的基本原理。
6、新增推荐6.11a、6.11b和6.11c,阐明专业医务人员应何时和如何审查患者的低血糖史、知晓率和风险。

糖尿病患者心血管合并症的防治——解析2018年美国糖尿病协会糖尿病诊疗标准郭若一;郭艺芳【期刊名称】《心血管病学进展》【年(卷),期】2018(039)002【总页数】3页(P157-159)【作者】郭若一;郭艺芳【作者单位】河北医科大学第二医院神经内科,河北石家庄050000;河北省人民医院老年心脏科,河北石家庄050051【正文语种】中文【中图分类】R587.1;R54美国糖尿病协会(ADA)于近期正式颁布了2018年糖尿病诊疗标准(以下简称新版ADA指南)[1],其中关于心血管病防治方面的推荐建议要点如下。
1 血压管理1.1 筛查与诊断(1)门诊接诊糖尿病患者时应常规测量血压。
当发现血压升高≥140/90 mm Hg(1 mm Hg=0.133 3 kPa)时,应多日多次重复测量以确立诊断(B级证据)。
(2)所有糖尿病合并高血压患者均应坚持监测家庭血压(B级证据)。
1.2 治疗目标(1)多数糖尿病合并高血压患者应将血压控制在收缩压<140 mm Hg、舒张压<90 mm Hg(A级证据)。
(2)对于心血管病高危患者,在不增加额外负担的情况下,将血压降至更低水平(如130/80 mm Hg)可能是合理的(C级证据)。
(3)妊娠期糖尿病合并高血压患者,降压目标值为120~160/80~105 mm Hg(E级证据)。
1.3 降压治疗方案(1)血压>120/80 mm Hg的糖尿病患者,应当首先采取生活方式干预,包括超重及肥胖者减重、低钠高钾饮食、减少酒精摄入以及增加体育锻炼(B级证据)。
(2)诊室血压≥140/90 mm Hg时,除生活方式干预外,应启动药物治疗以使血压达标(A级证据)。
(3)诊室血压≥160/100 mm Hg时,除生活方式干预外,应启动两种药物联合治疗或采用单片复方制剂使血压达标,从而降低心血管事件发生率(A级证据)。
(4)对于糖尿病合并高血压患者,推荐使用的药物类型包括:血管紧张素转化酶抑制剂(ACEI)、血管紧张素Ⅱ受体阻滞剂(ARB)、噻嗪类利尿剂以及二氢吡啶类钙通道阻滞剂(CCB)(A级证据)。

2018年ADA糖尿病诊疗标准(中文版)美国糖尿病协会(王新军王转锁译)海南医学院第一附属医院内分泌科ADA指南每年更新一次,在国际上具有广泛影响力。
该指南可为我国糖尿病的防治提供重要借鉴。
主要内容如下:ADA的证据分级系统证据水平的定义A级证据:●来自实施良好、代表性广泛的随机对照实验的明确证据,包括(1)实施良好的多中心试验证据;(2)分析时纳入质量评分的荟萃分析证据。
●令人信服的非实验来源的证据,如牛津大学循证医学中心开发的“全或无”规则;●来自实施良好的随机对照实验的支持性证据,包括(1)一个或多个研究机构实施良好的证据;(2)分析时纳入质量评分的荟萃分析证据。
B级证据:●来自实施良好的队列研究的支持性证据,包括(1)证据来自实施良好的前瞻性队列研究或注册研究;(2)证据来自实施良好的队列研究的荟萃分析。
●来自一项实施良好的病例对照研究的支持性证据。
C级证据:●来自对照不严谨或无对照研究的支持性证据,包括(1)证据来自存在1个或多个主要或3个或多个次要方法学缺陷的随机临床试验;(2)证据来自观察性研究,可能具有较大偏倚(如前后对照的病例系列);(3)证据来自病例系列或病例报告。
●有冲突的证据,但大体上支持推荐。
E级证据:专家共识或临床经验。
1. 人群中改进治疗和促进健康糖尿病和人群健康●应以循证指南为依据及时制定治疗决策,并结合患者意愿、预后和合并症调整。
B●治疗计划应遵从慢病管理模式,以确保有准备的积极的医疗小组和知情患者主动参与之间的有效互动。
A●如果可能,医疗系统应支持团队管理、患者注册、决策支持工具、社区参与,以满足患者需求。
B●努力评估糖尿病照护质量并创建质量改进策略,应该包含可靠的数据指标,以促进照护流程和健康结局的改善,同时强调花费。
E治疗中的社会问题●提供者应评估社会背景,包括潜在的食物安全性问题、居住稳定性、经济障碍,并治疗决策该考虑到该信息。
A●如有可能,患者应转诊到当地社区医疗机构。

2018年ADA糖尿病诊疗标准(中文版)美国糖尿病协会(王新军王转锁译)海南医学院第一附属医院内分泌科ADA指南每年更新一次,在国际上具有广泛影响力。
该指南可为我国糖尿病的防治提供重要借鉴。
主要内容如下:ADA的证据分级系统证据水平的定义A级证据:●来自实施良好、代表性广泛的随机对照实验的明确证据,包括(1)实施良好的多中心试验证据;(2)分析时纳入质量评分的荟萃分析证据。
●令人信服的非实验来源的证据,如牛津大学循证医学中心开发的“全或无”规则;●来自实施良好的随机对照实验的支持性证据,包括(1)一个或多个研究机构实施良好的证据;(2)分析时纳入质量评分的荟萃分析证据。
B级证据:●来自实施良好的队列研究的支持性证据,包括(1)证据来自实施良好的前瞻性队列研究或注册研究;(2)证据来自实施良好的队列研究的荟萃分析。
●来自一项实施良好的病例对照研究的支持性证据。
C级证据:●来自对照不严谨或无对照研究的支持性证据,包括(1)证据来自存在1个或多个主要或3个或多个次要方法学缺陷的随机临床试验;(2)证据来自观察性研究,可能具有较大偏倚(如前后对照的病例系列);(3)证据来自病例系列或病例报告。
●有冲突的证据,但大体上支持推荐。
E级证据:专家共识或临床经验。
1. 人群中改进治疗和促进健康糖尿病和人群健康●应以循证指南为依据及时制定治疗决策,并结合患者意愿、预后和合并症调整。
B●治疗计划应遵从慢病管理模式,以确保有准备的积极的医疗小组和知情患者主动参与之间的有效互动。
A●如果可能,医疗系统应支持团队管理、患者注册、决策支持工具、社区参与,以满足患者需求。
B●努力评估糖尿病照护质量并创建质量改进策略,应该包含可靠的数据指标,以促进照护流程和健康结局的改善,同时强调花费。
E治疗中的社会问题●提供者应评估社会背景,包括潜在的食物安全性问题、居住稳定性、经济障碍,并治疗决策该考虑到该信息。
A●如有可能,患者应转诊到当地社区医疗机构。


2023 年 ADA 糖尿病诊疗指南美国糖尿病协会目前糖尿病的诊断标准A1C≥6 。
5 %。
试验应当用美国糖化血红蛋白标准化打算组织〔National Glycohemoglobin Standardization Program,NGSP〕认证的方法进展,并与糖尿病掌握和并发症争论(Diabetes Control and Complications Trial,DCCT)的检测进展标化。
或空腹血糖〔FPG〕≥7.0mmol/L.空腹的定义是至少 8 小时未摄入热量。
或 OGTT 2h 血糖≥11.1 mmol/L。
试验应按世界卫生组织〔WHO)的标准进展,用相当于 75 g 无水葡萄糖溶于水作为糖负荷。
或在有高血糖的典型病症或高血糖危象的患者,随机血糖≥11。
1 mmol/L。
如无明确的高血糖,结果应重复检测确认。
在无病症患者中进展糖尿病筛查在无病症的成人,如超重或肥胖〔BMI≥25kg/m2〕并有一个以上其他糖尿病危急因素〔见“2023 年糖尿病诊疗标准”中的表 4〕,应当从任何年龄开头筛查糖尿病并评估将来糖尿病的风险。
对没有这些危急因素的人群,应从 45 岁开头筛查。
〔B〕假设检查结果正常,至少每 3 年复查一次。
〔E〕为筛查糖尿病或评估将来糖尿病的风险,A1C、 FPG 或2h 75g OGTT 均可使用。
〔B〕对于那些已经明确将来糖尿病风险增加的人群,应当进一步评估并治疗其他心血管疾病〔CVD〕危急因素。
〔B〕妊娠期糖尿病的筛查和诊断在有危急因素的个体中,产前首次就诊时用标准的诊断方法筛查未诊断的 2 型糖尿病。
〔B〕未知是否具有糖尿病的孕妇,在妊娠 24~28 周用 75g 2h OGTT 筛查妊娠糖尿病,诊断切点见“2023年糖尿病诊疗标准”表 6。
〔B〕妊娠糖尿病的妇女在产后 6~12 周用除 A1C 以外的方法筛查永久性糖尿病.(E〕有妊娠糖尿病病史的妇女应至少每 3 年筛查是否进展为糖尿病或糖尿病前期。


健康随笔共识·指南日前,中华医学会糖尿病学分会发布了《中国2型糖尿病防治指南(2020版)》,进一步优化了糖尿病的诊疗策略,对进一步规范我国糖尿病的预防、诊疗、管理等方面起到积极的推动作用。
现将新版指南的更新要点解读如下:更新1:糖尿病患病率根据最新流行病学调查数据,依世界卫生组织(WHO )诊断标准,我国糖尿病患病率为11.2%。
近40年来,中国2型糖尿病的患病率呈上升趋势,从1980年的0.67%,到2007年的9.7%、2013年的10.4%,一直到最新的11.2%。
更新2:糖化血红蛋白(HbA1c )纳入糖尿病诊断标准糖化血红蛋白(HbA1c )是与血糖结合的血红蛋白,与血糖浓度成正比,可以反映近3个月血糖的平均水平。
新指南指出,在有严格质量控制的实验室,采用标准化方法测定的HbA1c 可以作为糖尿病的补充诊断标准,即糖化血红蛋白≥6.5%也可以诊断为糖尿病。
更新3:新增个体化HbA1c 控制目标设定的“主要影响因素”HbA1c 控制目标应遵循个体化原则,年龄较轻、病程较短、预期寿命较长、无并发症、未合并心血管疾病的2型糖尿病患者,在没有低血糖及其他不良反应的情况下,可采取更严格的HbA1c 控制目标,反之则采取相对宽松的HbA1c 目标。
更新4:高血糖的药物治疗要点生活方式干预和二甲双胍为2型糖尿病患者高血糖的一线治疗方案。
生活方式干预是2型糖尿病的基础治疗措施,应贯穿于治疗的始终。
若无禁忌证,二甲双胍应一直保留在糖尿病的治疗方案中。
一种降糖药治疗而血糖不达标者,采用2种甚至3种不同作用机制的药物联合治疗。
也可加用胰岛素治疗。
合并动脉粥样硬化性心血管疾病(ASCVD )或心血管风险高危的2型糖尿病患者,不论其HbA1c 是否达标,只要没有禁忌证,都应在二甲双胍的基础上,加用具有ASCVD 获益证据的胰高糖素样肽-1受体激动剂(GLP-1RA )或钠-葡萄糖共转运蛋白2(SGLT2)抑制剂(即列净类降糖药)。

2018AACEACE2型糖尿病综合管理策略更新要点(附原文及幻灯)编者按 近日,美国临床内分泌医师协会(AACE)联合美国内分泌学会(ACE)发布《2018AACE/ACE 2型糖尿病综合管理策略共识声明》主要原则如下: 1、生活方式优化对所有糖尿病患者均至关重要,其内容应涉及多个方面且具有持续性,并需要整个糖尿病团队的参与。
此外,药物治疗可与生活方式干预同时开始,并非只有在生活方式干预失败时才启动。
2、所有伴有超重或肥胖的糖尿病前期及2型糖尿病患者均应考虑减重,减重措施包括生活方式干预(低热量健康饮食、体力活动及行为干预)。
糖尿病前期及2型糖尿病患者为达到减重目标,可考虑应用减肥药。
3、2型糖尿病患者HbA1c的控制目标应个体化,根据患者的年龄、预期寿命、合并症、糖尿病病程、低血糖风险或低血糖的不良后果、患者意愿及依从性等因素来决定。
在保证安全性及患者可负担的情况下,将HbA1c水平控制在≤6.5%是比较理想的,当然某些患者可能适合选择相对较高的控制目标值,并随时间而调整。
4、血糖控制目标应涵盖空腹血糖及餐后血糖两方面。
5、糖尿病治疗药物的选择应个体化,需根据患者及药物本身的特性来决定,需考虑药物降糖疗效、作用机制、低血糖和体重增加风险、其他不良反应、耐受性、应用的方便性、可能的依从性、成本、对心脏/肾脏/肝脏的影响等因素。
6、将严重及非严重低血糖风险降至最低至关重要,因为这会影响到患者治疗的安全性、依从性及成本。
7、将体重增加风险降至最低也至关重要,对治疗的安全性、依从性、成本及患者的长期健康意义重大。
8、糖尿病管理成本不仅包括药物成本,还包括监测成本、低血糖及体重增加所导致的相关成本。
糖尿病的管理应更关注治疗的有效性及安全性而非药物成本。
9、新指南基于HbA1c基线值对治疗选择进行了分层,为不同患者提供了不同的起始治疗选择,并强调应充分遵循个体化的原则。
10、新指南认为,2型糖尿病患者通常需要进行联合治疗,联合治疗时应选择机制互补的药物。

《ada糖尿病诊疗标准》《ADA糖尿病诊疗标准》一套用于指导糖尿病的诊断和治疗的标准。
这个标准在全球范围内被广泛采用,并且每年都会进行更新和修订,以反映最新的研究进展和临床实践。
本文将详细介绍ADA糖尿病诊疗标准的主要内容和其在临床实践中的应用。
ADA糖尿病诊疗标准包括糖尿病的分类、诊断标准、治疗目标和治疗策略等方面的内容。
其中,糖尿病的分类主要包括类型1糖尿病、类型2糖尿病和妊娠糖尿病。
根据这个分类,不同类型的糖尿病需要采取不同的治疗策略。
诊断标准是糖尿病管理的基础,也是判断一个人是否患有糖尿病的重要标准。
根据ADA糖尿病诊疗标准,糖尿病的诊断需要满足以下条件:1)空腹血糖水平大于或等于7.0 mmol/L(126 mg/dL);2)餐后2小时血糖水平大于或等于11.1 mmol/L(200 mg/dL);3)随机血糖水平大于或等于11.1 mmol/L(200mg/dL),伴有典型的糖尿病症状。
此外,还包括糖耐量异常和糖尿病前期等概念,用来描述那些血糖水平异常但尚未达到糖尿病诊断标准的人群。
治疗目标是糖尿病管理的关键,它能够指导医生和患者在治疗过程中的决策和行动。
根据ADA糖尿病诊疗标准,糖尿病治疗的目标包括:1)控制血糖水平,使空腹血糖水平保持在4.4-7.0 mmol/L(80-130 mg/dL)之间,餐后血糖水平小于10.0 mmol/L(180 mg/dL);2)控制血压,使血压保持在小于或等于130/80 mmHg的水平;3)控制血脂水平,使LDL-胆固醇水平小于2.6 mmol/L(100mg/dL),甘油三酯水平小于1.7 mmol/L(150 mg/dL),HDL-胆固醇水平大于0.9 mmol/L(35 mg/dL)(男性)或大于1.0 mmol/L(40 mg/dL)(女性);4)预防并治疗糖尿病相关的并发症,包括心血管疾病、肾病、视网膜病变、神经病变等。
治疗策略是指具体的治疗方法和措施,它包括体育锻炼、饮食控制、药物治疗和胰岛素治疗等。
精选全文完整版2018糖尿病防治指南2018国家基层糖尿病防治管理指南(征求意见稿)!糖尿病是国家实施综合防治管理策略的主要慢性病,糖尿病可防可控,糖尿病的早期发现和综合管理可以预防和控制糖尿病并发症,降低糖尿病的致残率和早死率。
为了指导基层医务人员为居民提供综合性的糖尿病防治管理服务,国家卫生健康委员会基层卫生司委托中华医学会成立国家基本公共卫生项目基层糖尿病防治管理办公室,特组织糖尿病相关领域及基层医疗卫生专家共同起草了《国家基层糖尿病防治管理指南(征求意见稿)》。
关于糖尿病的治疗,该指南主要介绍了以下内容。
一、糖尿病治疗(一)治疗原则糖尿病的治疗应遵循综合管理的原则,包括控制高血糖、高血压、血脂异常、高凝等心血管多重危险因素,同时注重生活方式与药物干预并行的综合管理策略,以提高糖尿病患者的生存质量和预期寿命。
同时应根据患者的年龄、病程、预期寿命、并发症或合并症病情严重程度等确定个体化的控制目标。
(二)治疗目标2型糖尿病的综合治疗包括降血糖、降血压、调节血脂、抗血小板、控制体重和改善生活方式等。
对健康状态差的糖尿病患者,可以酌情放宽控制目标,但应避免高血糖引发的症状及可能出现的急性并发症。
二、生活方式干预对已确诊的糖尿病患者,应立即启动并坚持生活方式干预,各类生活方式干预的内容和目标。
三、药物治疗(一)启动药物治疗的时机生活方式干预是2型糖尿病的基础治疗措施,应贯穿于糖尿病治疗的始终。
对初诊血糖控制较好的糖尿病患者,医生可根据病情及患者意愿采取单纯生活方式干预三个月。
如果单纯生活方式干预不能使血糖控制达标,应开始单药治疗。
(二)降糖药物的选择基层医疗机构应根据患者的具体病情制定治疗方案,并指导患者使用药物。
具体药物治疗方案参照中华医学会糖尿病学分会发布的《中国2型糖尿病防治指南(2017年版)》。
1.二甲双胍二甲双胍是2型糖尿病患者的基础用药。
如无禁忌证且能耐受药物者,二甲双胍应贯穿全程治疗。
ADA2023糖尿病诊疗更新指南简介本文档旨在介绍ADA(美国糖尿病协会)发布的2023年糖尿病诊疗更新指南。
该指南提供了最新的糖尿病诊断和治疗建议,旨在帮助医务人员提供更好的糖尿病患者护理和管理方案。
诊断标准- 糖尿病的诊断应基于以下标准之一:1. 空腹血糖水平≥7.0 mmol/L(126 mg/dL)2. 餐后2小时血糖水平≥11.1 mmol/L(200 mg/dL)3. 随机血糖水平≥11.1 mmol/L(200 mg/dL),伴有典型糖尿病症状个体化治疗方案- 糖尿病治疗应根据患者的个体差异和特点进行个体化制定,包括糖尿病类型、病情严重程度、年龄、合并疾病等因素。
- 首选治疗方法应为非药物治疗,如饮食控制、体育锻炼、体重管理等。
- 药物治疗应根据患者的病情选择合适的药物,包括口服药物和胰岛素治疗。
血糖控制目标- 成年人的血糖控制目标为:空腹血糖水平4.4-7.0 mmol/L(80-130 mg/dL),餐后血糖水平<10.0 mmol/L(180 mg/dL)。
- 儿童、孕妇、老年人、合并其他疾病的患者的血糖控制目标可能有所不同,应根据具体情况进行调整。
监测和自我管理- 糖尿病患者应进行定期的血糖监测,以评估血糖控制情况。
- 患者应接受糖尿病教育,学会自我管理技巧,包括饮食控制、药物使用、锻炼等。
饮食控制- 饮食应以均衡的营养为基础,减少饱和脂肪和胆固醇的摄入。
- 患者应限制高糖食物和饮料的摄入,避免过度饮酒。
- 饮食应根据患者的个体情况和口味偏好进行个性化制定。
体育锻炼- 体育锻炼对于糖尿病患者来说非常重要,可帮助提高胰岛素敏感性,控制血糖水平。
- 患者应根据自身情况选择适合的运动类型和运动强度,并逐渐增加运动时间和频率。
药物治疗- 药物治疗应根据患者的病情选择合适的药物,包括口服药物和胰岛素治疗。
- 药物治疗应个体化制定,根据血糖控制效果和不良反应进行调整。
结论ADA2023糖尿病诊疗更新指南提供了最新的糖尿病诊断和治疗建议,为医务人员提供了指导。