手术室消毒登记本
- 格式:doc
- 大小:53.00 KB
- 文档页数:2

手术室清洁消毒制度1. 引言手术室是医院内进行手术操作的重要场所,其清洁消毒制度的严格执行对于患者的安全和手术成功率具有重要意义。
本文将介绍手术室清洁消毒制度的重要性、目标、操作流程和常用清洁消毒方法,以确保手术室的满足卫生要求。
2. 重要性手术室的清洁消毒对于减少术后感染的发生具有关键作用。
手术过程中使用的无菌器械和物品必须在清洁环境下保持无菌,以防止患者受到交叉感染。
另外,手术室的清洁程度也直接影响手术人员的工作效率和手术操作的成功率。
3. 目标手术室清洁消毒制度的主要目标是:•确保手术室环境符合卫生标准;•保持手术室内的无菌状态,以预防术后感染;•提高手术操作的成功率和患者的安全性。
4. 操作流程手术室清洁消毒制度的操作流程如下:4.1. 日常清洁日常清洁是手术室清洁消毒的基础工作,包括以下步骤:1.打开门窗,通风换气,保持室内空气流通;2.清理手术室内的杂物和废弃物,保持室内整洁;3.使用无菌湿布或消毒纸巾擦拭手术床、手术台和其他器械设备表面;4.定期更换垃圾桶的内袋,并投放到指定的垃圾处;5.清洗手术室内的地板,使用消毒剂进行消毒。
4.2. 定期消毒定期消毒是手术室清洁消毒的重要环节,可以分为以下几个步骤:1.关闭门窗,确保手术室形成相对封闭的空间;2.使用规定浓度的消毒剂对手术室内的墙壁、天花板和地板进行擦拭,确保彻底消毒;3.对手术床、手术台和其他器械设备进行彻底清洗和消毒;4.对手术室内的空气进行消毒处理,如使用紫外线灯照射室内空气;5.定期更换手术室内布置的消耗品,如手术床单、手术被套等。
5. 常用清洁消毒方法手术室清洁消毒的常用方法包括物理方法和化学方法。
5.1. 物理方法•紫外线消毒:使用紫外线灯照射手术室内空气和表面,杀灭细菌和病毒;•蒸汽消毒:使用高温蒸汽对器械和物品进行消毒;•高压蒸汽消毒:使用高压蒸汽对手术室进行整体消毒;•气体消毒:使用气体消毒剂对手术室进行整体消毒。
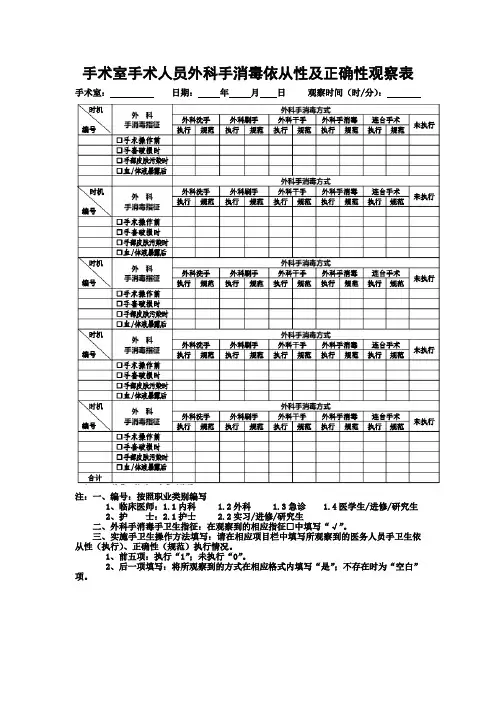
手术室手术人员外科手消毒依从性及正确性观察表手术室:日期:年月日观察时间(时/分):
注:一、编号:按照职业类别编写
1、临床医师:1.1内科 1.2外科 1.3急诊 1.4医学生/进修/研究生
2、护士:2.1护士 2.2实习/进修/研究生
二、外科手消毒手卫生指征:在观察到的相应指征□中填写“√”。
三、实施手卫生操作方法填写:请在相应项目栏中填写所观察到的医务人员手卫生依从性(执行)、正确性(规范)执行情况。
1、前五项:执行“1”;未执行“0”。
2、后一项填写:将所观察到的方式在相应格式内填写“是”;不存在时为“空白”项。

手术室物体表面监测登记表【实用版】目录一、手术室物体表面监测登记表的作用和意义二、手术室物体表面监测登记表的内容和要求三、手术室物体表面监测登记表的填写规范四、手术室物体表面监测登记表的终末消毒情况正文手术室物体表面监测登记表是记录手术室物体表面清洁、消毒情况的重要文件,对手术室感染防控具有重要意义。
本文将详细介绍手术室物体表面监测登记表的作用和意义、内容和要求、填写规范以及终末消毒情况。
一、手术室物体表面监测登记表的作用和意义手术室是医院内感染风险较高的区域,为降低手术室感染发生率,需要对手术室物体表面进行严格的清洁、消毒和监测。
手术室物体表面监测登记表便是记录这些清洁、消毒情况的重要文件。
通过填写和使用该表,可以确保手术室物体表面的清洁、消毒质量,从而降低手术室感染的风险。
二、手术室物体表面监测登记表的内容和要求手术室物体表面监测登记表主要包括以下内容:1.表头:包括表名、编号、填写日期等基本信息。
2.物体表面分类:根据物体表面的不同部位和功能,将其分为若干类别,如手术台、无影灯、墙壁等。
3.监测日期和时间:记录每次监测的时间。
4.物体表面编号:对每个物体表面进行编号,方便管理和统计。
5.监测结果:填写监测时物体表面的清洁、消毒情况,如有污染,需要记录污染程度和处理措施。
6.监测人员签名:监测人员需在表格中签字,以示负责。
7.终末消毒情况:记录终末消毒的时间、方法和效果。
填写手术室物体表面监测登记表时,应按照表格的要求和顺序填写,确保信息准确、完整。
同时,监测人员应具备相关的感染防控知识和技能,以保证监测结果的准确性。
三、手术室物体表面监测登记表的填写规范在填写手术室物体表面监测登记表时,应遵循以下规范:1.表头信息应填写齐全,确保表格的可读性和可追溯性。
2.物体表面分类应准确,以便于对不同类别的物体表面采取相应的清洁、消毒措施。
3.监测日期和时间应准确无误,以确保监测数据的真实性。
4.物体表面编号应唯一,以便于对每个物体表面进行管理和统计。

手术室的标本管理制度一、总则手术室是医院内最重要的区域之一,手术室内的标本管理对手术的顺利进行和患者的安全至关重要。
为了规范手术室内标本管理工作,保障患者的权益和安全,制定本标本管理制度。
二、标本的分类手术室内的标本主要分为三类:活体标本、死体标本和非活物标本。
1. 活体标本:主要包括活组织和液体标本,例如血液、组织样本等。
2. 死体标本:主要是手术过程中所采集的组织标本,如肿瘤、囊肿等。
3. 非活物标本:主要是手术器械、敷料等。
三、标本采集的程序1. 活体标本的采集程序:(1)术前准备:确认患者身份和手术部位,做好标本采集器械的准备和消毒工作。
(2)采集标本:在术中严格按照医嘱,使用无菌器械采集标本,并立即送交病理科。
(3)标本传递:将标本装入适当的容器,填写标本送检单,由手术室护士送交病理科,并及时登记登记。
2. 死体标本的采集程序:(1)手术结束后:医生将死体标本整理好,填写标本送检单,交给手术室协助人员及时送交病理科。
(2)标本传递:由手术室协助人员将标本送交病理科,并及时登记登记。
3. 非活物标本的处理程序:(1)手术器械:经过严格消毒灭菌,按照规定包好送消毒中心处理。
(2)敷料等:经过严格包扎处理,交给清洁工人员送消毒中心处理。
四、标本的保存和处理1. 活体标本:送交病理科后,由病理科医生及时处理,不同标本保存时间有所不同。
2. 死体标本:送交病理科后,及时进行组织标本的固定和包埋,确保标本的保存完整。
3. 非活物标本:送交消毒中心处理。
五、标本的存储管理1. 活体标本:病理科按照标本的特性和要求进行存储管理。
2. 死体标本:病理科按照标本的特性和要求进行存储管理,定期清点和核对。
3. 非活物标本:消毒中心按照要求进行存储管理,保证器械的完整性和清洁度。
六、标本的交接和移交1. 活体标本:手术室护士送交病理科时,需填写标本交接单,并由双方工作人员签字确认。
2. 死体标本:手术室协助人员送交病理科时,需填写标本交接单,并由双方工作人员签字确认。

手术室物品清洁消毒标准操作规X1、每天手术开始前、结束后彻底清洁手术部地面,每台手术结束后与时清洁手术间。
手术间地面:无明显污染时,清水擦拭即可;被血液、体液或组织污染时,应立即将污染物清除以后用含氯消毒液〔500mg/L〕擦拭。
2、术前做好手术间清洁卫生工作。
3、手术未结束,护士不得整理物品;病人未离开,卫生员不得清洁手术间。
4、手术床单位处理:立即拆除床单、被套等织物,置于抗湿污物袋内,通过污物走廊或采取隔离措施转移,运出手术间。
手术床、床栏等没有明确污染时,清水擦拭即可;被血液、体液污染时,应先将污染物清除以后用含氯消毒液擦拭〔500mg/L〕。
5、手术间每周大扫除1次,包括门、无影灯、手术床、壁橱、吊塔、地面、仪器等,手术间回风口滤网每周清洗一次并登记。
6、清洁用具〔1〕不同区域的清洁用具应专区专用,用后专池或专室清洗、消毒、晾干。
〔2〕抹布应做到每清洁一个单位物品〔物品表面〕一清洗,不得一块抹布连续擦拭两个不同的医疗表面。
〔3〕清洁过程中应随时清洗拖布或更换清洁拖布,不得一把拖布连续擦拭两个不同的手术间。
〔4〕洁净手术间的清洁用具应使用不易掉纤维的织物材料制作。
7、仪器表面:如呼吸机、监护仪、输液泵、微量注射泵等,尤其是频繁接触的仪器表面如按钮、操作面板等,应用75%乙醇擦拭或按照仪器使用说明要求进行保洁、消毒处理。
8、常用诊疗用品:如听诊器等,没有明确污染时,清水擦拭即可,被血液体液污染时,还应消毒。
感染性手术医院感染预防与控制标准操作规程审核者:韩方正批准者:医院感染管理委员会执行时间:2013.10一、填写通知单已知具有感染或传染性的手术患者,手术医师应在手术通知单上注明感染性疾病名称。
二、手术安排感染性手术应安排在感染性手术专用手术间内实施,条件受限时则应安排在当日最后一台。
三、患者转送1、患有空气或飞沫传播疾病的患者应戴医用防护口罩。
2、患有接触传播疾病的患者应更换清洁患服并使用敷料覆盖裸露的感染部位;转运过程中,应避免不必要的停留。

手术室消毒隔离制度是指为了保证手术室内环境的卫生和手术过程的无菌化,对手术室内的设备、物品、人员等进行消毒、隔离和管理的一系列制度。
具体包括以下几个方面:1. 手术室内设备和物品的消毒:手术室内的各种设备、器械和物品在使用前需要进行严格的消毒处理,以杀死潜在的病原体。
消毒方法可以包括物理消毒(如高温蒸汽灭菌、紫外线照射等)和化学消毒(如酒精、过氧化氢等消毒液的使用)。
2. 医护人员的消毒和隔离:医护人员在进入手术室前需要进行适当的身体清洁和消毒处理,如洗手、更换洁净风衣,戴上帽子、口罩和手套等。
同时,手术室内的医护人员需要遵守相应的隔离规范,尽量减少与手术室外部环境的接触,以防止病原体的传播。
3. 空气净化和通风系统:手术室内需要安装适当的空气净化和通风系统,并严格控制室内的空气质量,确保手术室内空气的清洁和流通。
这可以通过过滤器和空气净化设备来实现。
4. 定期检查和维护:手术室消毒隔离制度需要进行定期检查和维护,确保各项消毒设备和系统的正常运行和有效性。
同时,对手术室内各项消毒工作进行记录和归档,以备查验。
手术室消毒隔离制度的目的是为了减少手术室内的感染风险,保障手术患者的安全和健康。
它是手术室管理中非常重要的一环,需要严格执行和监督。
手术室消毒隔离制度(2)入室人员的管理(1)凡进入手术室的工作人员必须更换衣、帽、裤、鞋,不准带私人用物进入工作区。
(2)入室人员进入限制区必须戴圆顶帽、戴口罩。
(3)工作人员每年一次体检,按规定注射乙肝疫苗,患有传染病者不得入室工作。
(4)手术病人入室前,必须更换清洁衣、裤、戴帽及穿脚套。
(5)进入手术室的推车轮须经消毒后进入半限制区。
(6)工作人员外出必须更换工作衣、帽、裤、鞋。
参观制度(1)非本室人员及非手术人员未经许可不得入内。
(2)进修、实习人员必须遵照上述规定执行,实习人员须由带教老师带领,不得单独进入手术室。
(3)参观人员须经医教科或护理部同意后,更换衣、帽裤、鞋、戴口罩,并在指定区域活动,不得任意穿行。
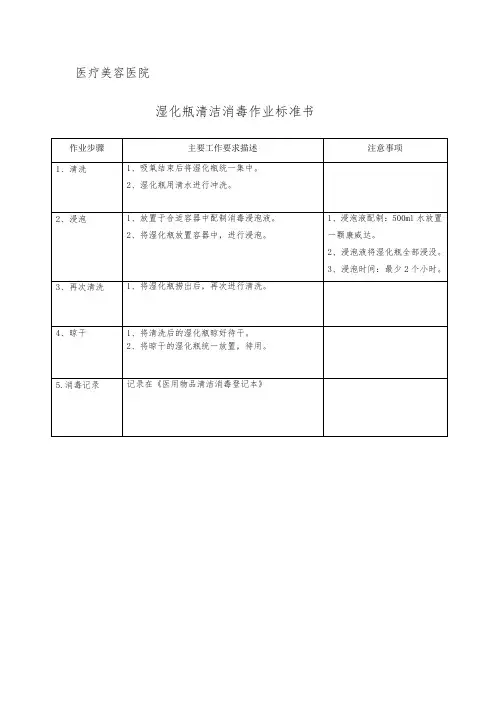

手术室护理质量检查记录1. 检查目的本次检查旨在评估手术室护理的质量,确保手术室内的护理工作符合相关标准和规范,提供安全和有效的护理服务。
2. 检查日期和时间- 日期:[填写日期]- 时间:[填写时间]3. 检查内容3.1 手术室清洁与消毒- 检查手术室内是否有明显的污物或污渍。
- 检查手术室内表面、设备和器械是否进行了适当的清洁和消毒。
- 检查手术室内是否有异味或不洁的环境。
3.2 手术室准备和排布- 检查手术室内是否按照规定的布局进行准备,确保手术所需设备和器械摆放合理。
- 检查手术室内是否有足够的工作空间和通道,便于医护人员操作和移动。
- 检查手术室内是否配备了必要的急救设备和药品,并保证其易于获取。
3.3 手术室护理操作- 检查手术室内的护理操作是否符合手术室护理标准和操作规程。
- 检查手术室内的医护人员是否正确佩戴手术衣、手套和口罩等个人防护装备。
- 检查手术室内的护理记录是否清晰、完整,包括手术前后的护理措施和观察结果。
4. 检查结果根据以上检查内容,对手术室护理质量进行评估如下:- 手术室清洁与消毒:[填写评估结果]- 手术室准备和排布:[填写评估结果]- 手术室护理操作:[填写评估结果]5. 改进建议根据本次检查结果,提出以下改进建议,以提高手术室护理质量:- 加强手术室清洁和消毒工作,确保手术环境的卫生。
- 提供必要的培训和教育,确保医护人员了解和遵守手术室护理标准和操作规程。
- 定期进行质量检查和评估,及时发现问题并采取措施进行改进。
6. 检查人员- 检查人员:[填写检查人员姓名]- 职务:[填写检查人员职务]7. 签名- 检查人员签名:[填写检查人员签名]- 日期:[填写日期]以上为手术室护理质量检查记录,希望能对手术室护理工作的质量提升有所帮助。
如有需要,可根据实际情况进行适当修改和补充。

医院手术室消毒操作规程患者安全是每一家医院的首要任务,而手术室作为疾病治疗的核心场所,手术室的消毒操作规程显得尤为重要。
一个严格规范的手术室消毒操作规程,不仅能有效预防交叉感染的发生,还能保证手术的成功进行。
本文将从手术室消毒的原则、消毒器械的选择、消毒剂的使用和操作规程等方面,为读者介绍手术室消毒的相关知识。
首先,手术室消毒的原则是以杀灭各类病原微生物为目标。
手术室的消毒分为常规和终末消毒两个阶段。
常规消毒是指手术室内的日常消毒,主要是对手术器械、工作台面、台面、门把手等物品的消毒;而终末消毒则是指手术室在每次手术后的全面消毒,以确保手术室内的空气和表面无病原微生物存在。
选择合适的消毒器械也是手术室消毒的关键。
对于器械的消毒,一般使用高温高压的蒸汽灭菌器,通过高温蒸汽能杀灭各类细菌、病毒等病原微生物。
同时,手术室内也应配备紫外线消毒灯、臭氧消毒机等设备,以提高终末消毒的效果。
在进行手术室消毒时,选择适当的消毒剂也是至关重要的。
消毒剂应具备广谱杀菌作用,能对细菌、病毒和真菌等病原微生物起到有效的杀菌作用。
市场上常见的消毒剂包括酒精、含氯消毒剂、过氧化氢等,医院可根据实际情况选择合适的消毒剂。
手术室消毒操作规程的制定对于保证消毒的效果至关重要。
消毒操作应严格按照规程进行,操作人员应接受专业的消毒培训,并经过考核合格后方可上岗。
手术室的消毒操作规程应包括消毒的时间、消毒剂的浓度、消毒器械的处理流程等各个方面的具体要求。
在操作过程中,要注意保护自身安全,使用防护用具和消毒液的注意事项,以免对自己和患者造成伤害。
此外,手术室的环境也需要得到有效的管理和控制。
手术室内空气的干燥、清洁是防止病原微生物滋生的重要措施。
应保证手术室的空气流通,定期清洗手术室的墙壁、地面和顶棚,并定期更换净化器的过滤器等,以确保手术室内的环境清洁。
总之,手术室的消毒操作规程是保证手术室内无菌环境的基础,它不仅能有效预防交叉感染的发生,还能保证手术的安全和成功进行。

手术室消毒隔离制度范文是为了确保手术室环境清洁和无菌,预防术后感染的发生而制定的一系列规定和措施。
下面是手术室消毒隔离制度的一些内容:1. 手术室的消毒:手术室必须定期进行彻底清洁和消毒工作,包括地面、墙壁、天花板、操作台、仪器设备、手术灯等都需要进行消毒处理。
2. 手术器械消毒:手术室里使用的手术器械、器具和材料必须进行严格的消毒和灭菌,确保无菌状态下使用。
3. 消毒物品的储存:手术室内的消毒物品必须储存在干燥、通风的地方,避免阳光直射,并且要定期检查其有效期和质量。
4. 洁净区和污染区的划分:手术室内需要划分洁净区和污染区,洁净区是无菌的区域,只允许进入已消毒灭菌的人员和物品;污染区是有菌的区域,进入前需要进行必要的防护。
5. 医护人员的防护措施:进入手术室的医护人员需要穿戴相应的防护用品,包括手术服、帽子、口罩、手套等,确保手术室的环境不被污染。
6. 患者的隔离措施:手术室内的患者必须进行适当的隔离措施,避免交叉感染的发生。
患者入室前需要进行相应的准备工作,如洗澡、更换手术衣等。
7. 废弃物的处理:手术室内产生的废弃物必须进行分类处理,有尖锐物品要进行专门的放置和处理。
手术室消毒隔离制度的目的是为了保证手术室内的环境清洁和无菌,能够最大限度地预防并降低术后感染的风险。
手术室消毒隔离制度范文(2)一、目的为保证手术室环境的洁净、安全,防止术后感染,保障手术患者的安全,制定本制度。
二、适用范围适用于手术室的消毒隔离工作。
三、定义1. 手术室:指专门用于进行手术操作及患者隔离的工作区域。
2. 消毒:指杀灭或去除可疑或已知存在的病原微生物的过程。
3. 隔离:指将可疑或已知患有传染病的患者与其他患者和人员互相隔绝的措施。
4. 洁净工作区域:指手术室内无菌操作区域。
四、要求1. 手术室内应设置相应的消毒设施,包括消毒液、洗手液、手套、口罩等。
2. 清洁人员应定期接受消毒隔离操作的培训,掌握正确的操作方法。

手术室消毒隔离制度手术室消毒隔离制度11、布局合理,符合功能流程和洁污分开的原则,划分非限制区、半限制区、限制区,三区之间有门相隔。
2、手术室接送病人时要使用手术交换车。
3、手术室设有负压手术间,特殊感染手术应安排在负压手术间施行,手术结束后,按特殊感染手术处理原则进行处理。
4、手术室设有无菌物品储存室,无菌、有菌物品分室放置,各种布类无菌包有效期为七天,无纺布、线塑包装、皱纹线包装无菌物有效期为6个月,处理者应签名,注明灭菌时间、并用化学指示卡封包,内放化学指示卡,以监测灭菌效果,植入物应进行生物监。
5、已打开的无菌包如手术衣包,应按无菌操作包好,可保留12小时。
6、已铺置未用的无菌车、盘保留时间为4小时,4小时后重新更换。
7、已打开的无菌干持物钳限用4小时,4小时后应重新更换。
8、手术间内的物体表面,如器械车、器械台、麻醉台面、壁柜、无影灯等,每天用清水擦拭,必须时用含氯消毒液擦拭。
9、严格执行一人一针,一管一用的制度,术中使用的医疗废物按《医疗废物管理条例进行处理》。
10、每季度进行空气、使用中消毒液、手术人员手皮肤、无菌物品、物体表面等细菌监测,并有登记。
手术室消毒隔离制度2入室人员的管理(1)凡进入手术室的工作人员必须更换衣、帽、裤、鞋,不准带私人用物进入工作区。
(2)入室人员进入限制区必须戴圆顶帽、戴口罩。
(3)工作人员每年一次体检,按规定注射乙肝疫苗,患有传染病者不得入室工作。
(4)手术病人入室前,必须更换清洁衣、裤、戴帽及穿脚套。
(5)进入手术室的推车轮须经消毒后进入半限制区。
(6)工作人员外出必须更换工作衣、帽、裤、鞋。
参观制度(1)非本室人员及非手术人员未经许可不得入内。
(2)进修、实习人员必须遵照上述规定执行,实习人员须由带教老师带领,不得单独进入手术室。
(3)参观人员须经医教科或护理部同意后,更换衣、帽裤、鞋、戴口罩,并在指定区域活动,不得任意穿行。
(4)除每日必须做好清洁卫生外,每周固定一日为卫生日,彻底清洁消毒手术室。
漯河医专三附院手术室医疗器械用物管理腹腔镜、C臂、电器切一、无菌物品管理1、无菌物品与非无菌物品必须分开放置,严防混淆。
2、无菌敷料及无菌器械包,均有专人(人员名单)负责,保持柜厨清洁、干燥。
3、灭菌后物品应存放于无菌物品存放室的专用柜内(离地面20cm、距天花板50 cm、离墙5cm以上),无菌包注明灭菌日期,并按日期先后顺序排列,先灭菌的先用,日期近的排在后面,排列整齐清楚,以便于保管和使用。
包外要有物品名称、灭菌日期、失效期、化学指示带、签名。
4、负责人(值班)应每天检查无菌包的灭菌日期及保存情况,在未污染及包布未破损情况下保存7天,纸塑包装为6个月,过期或包装受潮应重新灭菌。
无菌包一经打开,24小时内有效,过期重新灭菌。
二、一次性物品管理1、一次性物品的购入需经过院管理部门的严格把关和审定。
2、对进入手术室内的一次性物品要严格把好包装、产品质量、消毒灭菌情况和价格关。
对产品外包装上的中文标识项目逐一按要求确认。
3、每次使用一次性物品打开包装前,必须再次确认灭菌方法和灭菌有效日期,包装有无破损、潮湿。
4、一次性无菌物品应存放在专用的无菌物品存放库内并设专人定期检查,进货、发放、管理,不许与非灭菌物品和其他仪器存放一起。
5、使用和开启无菌物品时,应严格执行无菌操作技术。
6、使用后的一次性物品,应严格按有关规定进行统一的无害化处理或毁形,不得随意丢弃。
锐利的物品,血液及其他有机物污染的物品应单独专门处理。
7、开启但未使用的一次性物品原则上不得自行重新灭菌,制造商通过广泛的管理及测试手段保证一次性无菌物品的清洁、无毒、无致热性,具有相容性,无菌并质量稳定,自行重新灭菌便解除了制造商的责任。
如必须重新灭菌的一次性物品,就要对使用中的安全和效用负责三、手术器械管理1、无菌手术包及手术仪器由值班护士每天检查使用期限与使用性能,腔镜仪器每周检查维护,设专人管理,所有手术器材由专管护士每周大检查一次。
2、贵重手术器材设专柜上锁,定位、定量,定册、专人管理,设立“贵重手术器材登记本”,由专管护士负责每周清点与使用后销账,防止器械丢失。
一、手术室成立消毒隔离质量监控领导小组,明确小组各级人员职责,根据国家相关部门出台的政策标准结合医院的具体要求,小组成员需制定并不断完善医院感染预防与控制相关制度,并检查措施的落实情况。
二、专人负责手术室感染监控、评价、资料整理与储存和相关信息上报工作。
三、专人负责手术无菌物品的管理与监测,确保灭菌合格率100%。
四、工作人员按规定路线进入手术室,着装符合标准要求。
严格控制与管理手术参观人员。
五、手术室建造布局合理,符合功能流程和洁污分开的要求。
严格划分三区,各区域间标志明确。
六、按手术切口类别安排Ⅰ类、Ⅱ类、Ⅲ类手术间,特殊感染手术安排在感染手术间。
手术器具及物品一用一洗一灭菌,手术器械及敷料均采用高温高压灭菌,不能经高温高压的物品须采用等离子灭菌、环氧乙烷灭菌、低温灭菌器灭菌。
七、手术体位垫〔体位支架〕标准管理,保证患者一用一洗一消毒,存放在指定的清洁、枯燥、通风的地点,防止手术患者交叉感染。
八、标准使用无菌物品。
手术过程中,工作人员严格执行无菌技术操作。
九、手术室严格执行卫生、消毒制度。
每日手术先后,接台手术之间进行湿式擦拭、清扫。
每周 1 次彻底卫生清扫,各区域使用的扫帚、拖把、抹布严格按区域分开。
十、术后器械应按规定流程、路线送往消毒供给中心装置。
术后敷料放于指定地点,按规定处理。
手术废弃物处置于双层黄色塑料袋,锐器弃于锐器桶,封闭运往指定地点进行处理。
十一、每月对手术室空气、技术人员的手、无菌物品、物体外表等进行微生物监测并记录。
发现问题,组长组织小组成员研究讨论,分析问题,提出整改措施,并催促实施。
定期做效果评价,并有记录。
一、手术室的布局合理,区与区之间应有明确的分隔。
手术间分为无菌手术间、普通手术间和感染手术间等,以减少交叉感染。
二、成立手术感染监控小组,建立感染控制相关规章制度和工作标准。
负责对本科室工作过程中可能存在的与感染发生有关的各个环节进行监测。
发现违反操作标准或者存在感染的危(wei)险因素时应即将采取措施,予以纠正。
医院手术室消毒操作规程
目的
本操作规程的目的是确保医院手术室的消毒工作能够符合卫生标准,减少手术相关感染的风险。
范围
本规程适用于医院手术室内的消毒工作。
操作流程
1. 准备工作
- 确保手术室内的垃圾已经清理干净,并妥善处置。
- 将手术室所有可移动的设备和器械移出。
- 关闭手术室内的门窗,确保空气流通情况良好。
2. 清洁消毒
- 使用清洁剂和湿纸巾清洁手术台、操作台、灯具等表面,确保无明显污渍。
- 使用消毒剂按照正确比例稀释,并用湿纸巾擦拭手术台、操作台、灯具等表面。
- 注意消毒剂的接触时间和使用方法,确保达到消毒效果。
- 定期更换清洁和消毒用的湿纸巾,避免交叉感染的风险。
3. 空气消毒
- 使用空气消毒器对手术室进行空气消毒,确保空气中的细菌和病毒得到有效杀灭。
- 空气消毒器的使用应按照厂家说明和操作流程进行。
4. 检查和记录
- 定期检查手术室的消毒情况,确保消毒工作符合标准。
- 记录每次消毒的时间和方式,以备查档。
注意事项
- 操作人员应佩戴个人防护用品,如手套、口罩等。
- 操作结束后,将所有使用过的清洁和消毒工具妥善清理,并进行正确处置。
- 定期对手术室进行彻底清洁和维护,确保消毒工作的持续有效性。
以上为医院手术室消毒操作规程,希望能够成为医院手术室消毒工作的参考指南,并提供健康安全的手术环境。