精神科意外事件防 噎食
- 格式:ppt
- 大小:722.00 KB
- 文档页数:21


护理经验176精神科患者发生噎食的因素分析及护理措施武文先重庆建设医院 重庆市 400050【摘 要】目的:探讨引发精神科患者发生噎食的因素以及护理措施。
方法:回顾性分析2010年8月-2014年8月收治于我院精神科的16例发生噎食患者的临床资料,分析引起噎食的因素以及相应的护理措施。
结果:精神病患者发生噎食的主要原因是精神病药物产生的不良反应,其次为进食过程抢食、自身疾病的影响及外界的影响;引起噎食的食物主要是馒头,发生的时间一般在午餐时。
结论:引发精神科患者噎食的因素较多,但是通过有效的护理和预防、可实现噎食的早发现、早抢救可有效降低精神科患者噎食发生率和因噎食而引发的窒息、死亡等现象。
【关键词】精神科患者;噎食;因素分析;护理措施噎食是指进食的过程中由于咀嚼不完全或者吞咽困难等原因,导致大量的食物没有完全咽下,堆积在消化道或者误入呼吸道,堵塞呼吸道造成呼吸困难、窒息、等现象的发生[1]。
精神病患者如果出现噎食需要及时的采取有效的抢救额措施,如果抢救不及时则会造成患者呼吸困难、窒息,甚至是死亡,严重威胁精神病患者的生命[2]。
本文回顾性分析2010年8月~2014年8月收治于我院精神科的16例发生噎食患者的临床资料,分析引起噎食的因素以及相应护理措施。
如下。
1 资料和方法1.1 临床资料选取2010年8月~2014年8月收治于我院精神科的16例发生噎食的患者,其中男10例,女6例,年龄在17~71岁之间,平均年龄(41.29±17.47)岁,病程在3个月~29年,平均病程(14.38±6.71)年,所有患者均经CCMD-3诊断标准诊断,其中阿尔茨海默症患者3例,精神分裂患者9例,精神发育迟滞患者2例,癫痫性精神障碍2例。
1.2 方法回顾性分析发生噎食的16例精神病患者的临床资料,并调查对发生噎食患者进行护理的护理人员,总结引起精神病患者噎食的因素并制定相应的护理措施。
2 结果2.1 急救结果16例患者在发生噎食后,进行及时的抢救,其中14例抢救成功,2例因抢救过晚患者窒息死亡。

精神科患者噎食的预防与护理摘要:目的:探讨精神科患者预防噎食的方法及护理干预措施。
方法:本次研究对象为我院精神科患者,共60例,选取时间为2019年10月-2020年10月,在对患者护理中,为避免患者出现噎食,将预防综合性护理干预措施用于其中39例患者护理中,并归为本次研究中的观察组,其余患者则只需接受常规护理服务,视为对照组,对两组患者的护理效果进行观察比较。
结果:在两组患者的饮食安全知晓率、抢救时间的比较中,观察组各项指标显著优于另一组,差异符合统计学意义的评判标准(P<0.05)。
结论:强化预防综合性护理干预的力度,针对可能引起精神科患者噎食情况发生的一些方面,提前向患者进行科学性的指导,包括饮食、体位、应急处理等,实施全面干预,可降低患者噎食的发生概率,保护患者的身体健康。
关键词:精神科;噎食;预防;护理干预;知晓率;效果前言:精神科医院一大科室,内部存在多种精神疾病患者,临床表现为认知、精神等方面出现的各种障碍性问题,自理能力下降,需要身边有人照顾。
目前,精神类疾病尚无彻底根治的方案,患者需长期服药治疗。
不过,药物的长时间使用并非绝对的安全。
据了解,有些精神科患者在吞咽食物时出现噎食的情况,分析原因发现与长期服用精神病药物引起的椎体外系副反应的出现有关,该症状的出现会影响到吞咽肌肉的运动协调性,继而增加患者噎食事件的发生概率。
基于此,医院精神科需加大对患者噎食的重视,并根据患者的情况,制定相应的预防性护理方案,将其贯穿至精神科患者的护理过程中,降低患者噎食事件的发生风险,从而维护患者的生命安全。
1.资料与方法1.1一般资料本次研究对象为我院收治的60例精神科噎食患者,在患者护理中,按照护理模式的不同应用,将其分组展开实验。
其中,观察组患者共40例,均为男性,年龄最大70岁,最小18岁,对应年龄平均值为(42.65±4.87)岁;对照组平均值为(43.65±3.69)岁。

住院精神病患者噎食窒息诱发因素识别与对策研究洪小美林秋英(厦门市仙岳医院,福建厦门361012)医护人员的指导下,患儿家属参与护理可通过对患儿居住和接触环境的管控,降低接触过敏源的机会,改善患儿饮食方式及生活习惯,提高用药依从性及治疗安全性。
注重进行身体锻炼以及做好疾病的预防,使患儿得到有效的治疗、全方位的护理,尽快康复。
本研究结果显示,相较于对照组,试验组患儿用药依从性更高,用药遗忘次数及急性发作次数更少,差异有统计学意义(P <0.05)。
试验组的各项肺功能指标均优于对照组,差异有统计学意义(P <0.05)。
试验组护理满意度为97.78%,高于对照组的75.56%(P <0.05)。
证明延伸护理方式对患儿的康复起到了积极的促进作用,患者儿家属更为满意。
综上所述,出院后对哮喘伴变应性鼻炎患儿应用延伸护理,可显著提升其用药依从性,改善肺功能,促进患儿快速康复,且家属对护理服务满意度更高。
参考文献[1]张建华.儿童过敏性鼻炎和哮喘规范化诊断与治疗[J].临床儿科杂志,2010,28(8):796-800.[2]孙丽红,陈爱欢,秦旭,等.儿童支气管哮喘与共患变应性鼻炎严重度的相关性分析[J].中华实用儿科临床杂志,2014,29(9):672-674.[3]刘晓颖,向莉.儿童变应性鼻炎合并支气管哮喘协同治疗及管理研究进展[J].国际儿科学杂志,2016,43(3):161-169.[4]刘传合,洪建国,尚云晓,等.中国16城市儿童哮喘患病率20年对比研究[J].中国实用儿科杂志,2015,30(8):596-600.[5]中华医学会儿科学分会呼吸学组《中华儿科杂志》编辑委员会.儿童支气管哮喘诊断与防治指南(2016年版)[J].中华儿科杂志,2016,54(3):167-181.[6]中华耳鼻咽喉头颈外科杂志编辑委员会鼻科组,中华医学会耳鼻咽喉头颈外科学分会鼻科学组、小儿学组,中华儿科杂志编辑委员会.儿童变应性鼻炎诊断和治疗指南(2010年,重庆)[J].中华耳鼻咽喉头颈外科杂志,2011,46(1):7-8.[7]郭丽兴,赵桂红,郭桂明.自护缺陷合理补偿延续护理在学龄期哮喘患儿中的应用[J].护理实践与研究,2017,14(21):90-92.[8]魏可英.居家自我护理行为干预培训在学龄期儿童哮喘管理中的应用[J].护理实践与研究,2016,13(4):67-68.[9]陈云兰.临床护理路径管理模式对哮喘患者肺功能及生活质量的影响[J].现代诊断与治疗,2014,25(24):5760-5762.[10]王燕楠,僧东杰,韩富根.儿童变应性鼻炎与哮喘的相关性及发展趋势[J].世界最新医学信息文摘,2015,15(75):92.[11]韩彬,朱秀萍,盛怀明,等.益生菌辅助治疗儿童支气管哮喘伴变应性鼻炎的疗效及机制研究[J].儿科药学杂志,2016,22(12):26-29.[12]万弦,崔玉霞,黄玉瑛,等.SLIT 治疗儿童过敏性哮喘合并变应性鼻炎的临床疗效观察[J].重庆医学,2016,45(8):1086-1088.(收稿日期:2020-12-21)【摘要】目的正确识别住院精神病患者噎食窒息的诱发因素,制定护理对策。

预防噎食的健康宣教
预防噎食的健康宣教非常重要,以下是一些建议:
1. 饮食指导:避免进食容易噎呛的食物和黏性较强的食物,如鱼刺、骨头、年糕等。
避免食物过冷或过热、过量饮酒。
对脑卒中等有吞咽困难的患者,给予半流质饮食,对偶有呛咳的患者,合理调整饮食种类以细、碎、软为原则,且温度适宜。
2. 进食指导:尽量取坐位,上身前倾15°。
卧床患者进餐后,不要过早放低床头。
对于进食慢的患者,可将餐盘留下,不要催促。
避免一次进食过多,鼓励少食多餐、细嚼慢咽。
对于发生呛咳的患者,间隙时可用汤匙将少量食物送至舌根处,让患者吞咽,待患者完全咽下,张口确认无误后再送入第二口食物。
发生呛咳时宜暂停进餐,等到呼吸完全平稳时再喂食物。
频繁呛咳且严重者应停止进食。
3. 心理调适:当噎呛发生后,应及时稳定患者情绪,安慰患者以缓解其紧张情绪。
4. 噎食现场急救指导:当患者出现呛咳时,立即协助低头弯腰,身体前倾,下颏朝向前胸。
5. 吞咽功能锻炼指导:通过面部肌肉锻炼,包括皱眉、鼓腮、露齿、吹哨、龇牙、张口、咂唇等。
舌肌运动锻炼,如伸舌,使舌尖在口腔内左右用力顶两颊部,并沿口腔前庭沟做环转运动。
通过上述方法,促进吞咽功能的康复或延缓吞咽功能障碍的恶化,预防噎呛的再发生。
以上信息仅供参考,具体请咨询医生或专业人士。


一、预案背景噎食是指食物堵塞咽喉部或卡在食管的狭窄处,甚至误入气管,导致呼吸抑制,严重时危及生命。
噎食事件多见于老年人、儿童及吞咽功能障碍者。
为保障人员生命安全,提高噎食事件的应急处置能力,特制定本预案。
二、预案目标1. 建立健全噎食意外事件应急处置机制,提高应急处置能力。
2. 保障人员生命安全,降低噎食事件造成的伤害。
3. 减少噎食事件对社会稳定的影响。
三、预案适用范围本预案适用于我国境内各级各类医疗机构、养老院、学校、企事业单位等可能发生噎食意外事件的场所。
四、组织机构与职责1. 建立噎食意外事件应急处置领导小组,负责组织、协调、指挥应急处置工作。
2. 噎食意外事件应急处置领导小组下设以下工作组:(1)现场处置组:负责现场救援、伤员转运、医疗救治等工作。
(2)信息报告组:负责事件报告、信息收集、发布等工作。
(3)应急保障组:负责物资保障、现场警戒、交通疏导等工作。
(4)善后处理组:负责事件调查、责任追究、家属安抚等工作。
五、应急处置流程1. 事发单位接到噎食意外事件报告后,立即启动应急预案,通知应急处置领导小组。
2. 现场处置组:(1)迅速赶到现场,评估伤员情况,采取急救措施,如清除口咽部食物、疏通呼吸道等。
(2)如伤员出现呼吸困难、窒息等症状,立即进行心肺复苏等急救措施。
(3)根据伤员情况,决定是否需要紧急转运至医院进行救治。
3. 信息报告组:(1)及时向当地卫生行政部门、公安机关等部门报告事件情况。
(2)向上级领导和相关部门报告事件进展。
4. 应急保障组:(1)组织物资保障,确保救援工作的顺利进行。
(2)加强现场警戒,维护现场秩序。
(3)进行交通疏导,确保救援车辆通行。
5. 善后处理组:(1)协助相关部门进行调查,查明事件原因。
(2)追究相关责任人的责任。
(3)安抚家属,做好善后工作。
六、应急演练1. 各单位应定期组织噎食意外事件应急演练,提高应急处置能力。
2. 演练内容包括:现场救援、伤员转运、医疗救治、信息报告、应急保障、善后处理等。

噎(yē)食的急救护理一、噎食的定义与抢救措施。
1.噎食是指食物堵塞咽喉部或卡在食道的第一狭窄处,甚至误入气管引起的呼吸窒息。
2.临床表现:噎食是精神科临床急症之一。
往往是进食时突然发生不能说话或严重呛咳,出现痛苦的表现,并用手指口腔或咽部,患者口唇颜面紫绀,呼吸极度困难,往往呈吸气性(梗塞性)呼吸困难,如遇到这样的患者,首先考虑到噎食的可能,应当机立断的采取强有力的急救措施。
3.抢救措施:发现患者噎食即应就地抢救,争分夺秒立即用手或汤匙抠出口腔和咽部内积存的食物,对意识清楚的患者,可鼓励咳嗽或吐出食物。
意识不清者用汤匙或筷子刺激咽喉部催吐或置患者侧卧位,头低45°拍击胸背部,协助患者吐出食物。
二、噎食急救。
1.急救术:当患者窒息状态时就地将患者置于侧卧,用手或双手在患者腹部向胸部上方推压,冲击6~10次,反复进行,此法突然增大了腹内压力,也是利用膈肌向上的冲击力,使阻塞气道的食物上移或排出气管;也可让患者俯伏在抢救者膝盖上,头朝下,让其胸廓横过膝而下垂,这样可使患者的胸部和头部低悬。
一只手扶住其外侧,用另一只手有节律地拍击其两肩胛间的背部,使气道内阻塞物脱离原位。
2.严重窒息状态:应立即将患者体位改为平卧,垫高双肩,使头部后仰,急取粗穿刺针(16~20号针头)在喉结下(环状软骨下缘1~2cm的部位)稳、准地刺入气管,可暂缓呼吸困难和缺氧状态。
以便争取抢救时间。
应迅速与五官科联系,做好气管插管或气管切开准备。
使呼吸道阻塞物得到彻底清除。
三、护理及防范。
1.观察病情:患者的气道阻塞物清除后,应密切观察患者的神志、口唇、呼吸等变化。
患者缺氧状态渐渐缓解,呼吸平稳,面色、口唇转红润,意识恢复清晰,说明气道中无残留物,同时应监测生命体征,并记录在护理单上。
噎食患者恢复自主呼吸后,有可能发生并发症,如:吸入性肺炎,则应观察患者1~2天内有无高热、咳嗽、咳痰、肺部啰音、血白细胞数等。
2.做好心理护理:患者进食时突然发生噎食,无心理准备。

PDCA工作法在精神科住院患者噎食管理中的应用目的探讨PDCA循环工作法在降低精神科住院患者噎食发生率,预防住院患者噎食护理管理中的改进效果。
方法引进PDCA管理模式,对住院患者噎食管理制度及抢救流程进行持续改进,预防住院患者噎食事件的发生。
结果经过PDCA循环工作法的应用,住院患者噎食发生率明显下降,护理人员对患者噎食风险评估正确率及防范措施知晓率明显提高。
结论PDCA循环工作法在预防住院患者噎食的护理管理中具有明显效果。
标签:PDCA循环;噎食;护理管理噎食是指食物堵塞咽喉部或卡在食道第一狭窄处,甚至误入气管,引起窒息,如果抢救不及时或措施不当,死亡率较高,精神科住院患者经常因多种原因发生噎食窒息导致严重不良后果[1]。
质量管理工具(PDCA)是20 世纪50 年代美国质量管理专家戴明(Denting)根据信息反馈管理提出的一种程序化、标准化、科学化的全面质量管理方法[2]。
采用PDCA按照P(Plan)、D(Do)、C(Check)、A(Action)这4个阶段进行质量管理,已被证实是落实临床护理有效管理方法之一。
为进一步降低精神科住院患者噎食发生率,我科采用PDCA工作法预防患者噎食事件的发生,取得明显效果,现报道如下。
1 资料与方法1.1一般资料2015年1月1日~12月31日年共收治精神性疾病住院患者486例,在住院期间,患者共发生噎食5例,发生率为1.029%。
1.2方法針对精神科住院患者发生噎食事件在护理管理方面存在的问题,运用PDCA工作法进行持续改进。
1.2.1 P计划阶段1.2.1.1根因分析对精神科住院患者发生噎食事件,运用鱼骨图进行根因分析,发现在护理管理方面存在的主要问题是:①使用中的住院精神疾病患者噎食风险评估表未能体现患者近期是否存在呛咳现象;②护理人员对住院患者噎食风险评估存在高危患者漏评及评估正确率低的现象;③护士长对护理人员针对噎食预防工作与抢救流程培训不足;④护理人员对患者的健康宣教不到位;⑤参与患者进食管理的护理人员配备不足。
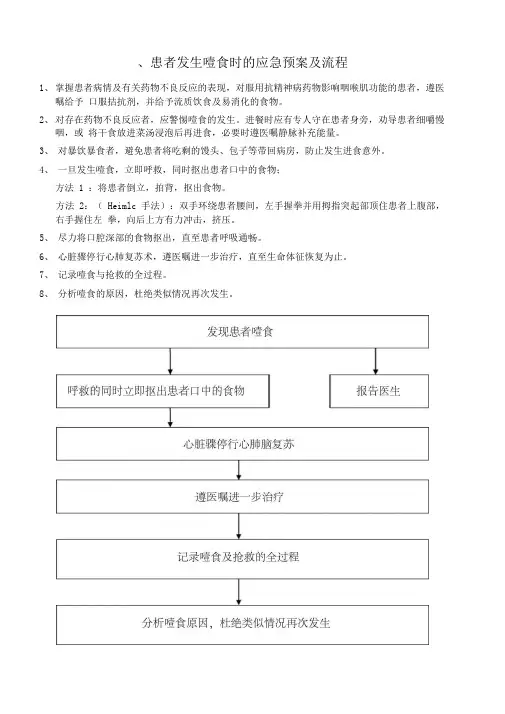
、患者发生噎食时的应急预案及流程1、掌握患者病情及有关药物不良反应的表现,对服用抗精神病药物影响咽喉肌功能的患者,遵医嘱给予口服拮抗剂,并给予流质饮食及易消化的食物。
2、对存在药物不良反应者,应警惕噎食的发生。
进餐时应有专人守在患者身旁,劝导患者细嚼慢咽,或将干食放进菜汤浸泡后再进食,必要时遵医嘱静脉补充能量。
3、对暴饮暴食者,避免患者将吃剩的馒头、包子等带回病房,防止发生进食意外。
4、一旦发生噎食,立即呼救,同时抠出患者口中的食物;方法 1 :将患者倒立,拍背,抠出食物。
方法 2:( Heimlc 手法):双手环绕患者腰间,左手握拳并用拇指突起部顶住患者上腹部,右手握住左拳,向后上方有力冲击,挤压。
5、尽力将口腔深部的食物抠出,直至患者呼吸通畅。
6、心脏骤停行心肺复苏术,遵医嘱进一步治疗,直至生命体征恢复为止。
7、记录噎食与抢救的全过程。
8、分析噎食的原因,杜绝类似情况再次发生。
1、一旦发现患者发生误吸,立即将患者采取俯卧位,头低脚高,扣拍背部,尽可能使吸入物排出,并同时通知医生。
2、及时清理口腔痰液、呕吐物等。
3、监测生命体征及血氧饱和度,如出现严重发绀、意识障碍及呼吸频率、深度异常,在采用简易呼吸器维持呼吸的同时,急请麻醉科插管吸引或气管镜吸引。
4、必要时遵医嘱开放静脉通路,备好抢救仪器和物品。
5、通知患者家属,向家属交代病情。
6 、做好护理记录。
1、当发现患者突然发生躁动时,立即说服并制动患者,防止发生意外,通知医生。
2、监测生命征,遵医嘱给予镇静药物,保护约束制动。
3、通知家属,向家属交代病情。
4、必要时遵医嘱开放静脉通路,备好抢救仪器和物品。
5 、做好护理记录。
四、患者发生自杀时的应急预案及流程1、发现患者自杀,立即通知医生,携带必要的抢救物品及药品与医生一同赶赴现场。
2、判断患者是否有抢救的可能,如有可能,应立即开始抢救工作。
3、如抢救无效,应保护自杀现场(病房内及病房外现场)。
4、通知医务科及院总值班,服从领导安排。
![精神科常见意外事件应急预案噎食窒息[可修改版ppt]](https://uimg.taocdn.com/8841900184254b35effd3425.webp)
患者噎食风险告知书
尊敬的患者(或家属):
根据患者住院期间的疾病程度、精神症状及身体状况等,我们依据《住院患者噎食风险评估单》进行了评估,患者存在噎食窒息的风险,为了住院期间患者的安全,现在针对您(您的家人)存在的相关风险与相应注意事项,特给予告知。
我们也将采取相关的措施,并希望得到您的理解与配合。
我们共同努力,尽量防止噎食窒息等意外事件的发生。
希望患者及家属做到:
1、因病情或年老体弱、牙齿脱落影响咀嚼或吞咽不畅等因素,患者可能出现误吸、窒息的风险,应选择软食,不宜带有骨刺、壳、核及糯米类等粘性食物,进食时应细嚼慢咽,若患者出现呛咳、憋喘等任何异样请及时呼叫医护人员处理。
2、需要喂食的患者,应小口、缓慢,待口腔的食物咀嚼完再喂之,馒头、花卷等食物应掰成小块,用菜汤泡软后方可食用。
不允许病人私藏偷食。
3、吞咽困难,无法进食的,寻求医务人员帮忙,或采取鼻饲、或是静脉输液补给,请勿强行喂食,以免引起误吸、窒息。
4、暴饮暴食或是抢食者,应加强看护,严格控制进食速度,逐步改进不良的饮食习惯。
5、其他:
宣教日期:年月日宣教护士签名:
患者或家属签名:与患者关系:。
噎食评估表在预防老年精神病患者噎食中的应用【摘要】目的:探讨噎食风险评估表的应用对降低老年精神病患者护理风险的床效果。
方法:选择我科2016年2月至2018年2月356例老年精神病患者对噎食风险进行量化评估。
评估内容包括:有噎食/窒息病史;吞咽困难;极度兴奋躁动;拒食/暴食;药物不良反应明显;有吞食异物史;抽搐史;智力低下;MECT治疗后。
大于等于6分为高度危险,并在风险评估表上列出护理措施及急救流程。
结果:老年精神病患者的噎食的发生率明显降低。
结论:噎食风险评估表在老年精神病患者中的应用减少并防范了住院患者噎食的发生,提高了护士护理工作中的风险防范意识,有效预测发生噎食的高危人群,提高护理干预措施的针对性,减少噎食的发生,保证患者的安全。
【关键词】老年精神病患者.噎食.高危因素.预防.噎食是指由于各种原因导致吞咽反射迟钝,进食过程中食物堵塞在咽喉部或卡在食管的狭窄处,甚至误入气管导致通气障碍、窒息。
噎食是精神科病房常见的意外事件之一,据调查,在老年精神病人中有54.7%的精神病患者窒息是由于噎食所致。
由于老年精神病患者因疾病症状.药物作用.病程长等危险因素,以致发生噎食的危险性增高。
因此应用噎食风险评估表成为噎食风险管理的重要环节。
经临床实践证明,此表应用于老年精神病患者中,取得较好的效果,现报告如下。
1.资料与方法1.1一般资料我科2016年2月至2018年2月收治356例,其中男性197例,女性159例。
诊断完全符合ICD-10精神诊断标准。
1.2方法建立噎食风险评估表,见表1.掌握噎食发生的原因及高危人群,及早给予干预,做到加强监护,预防在先。
风险评估有9个内容,包括:有噎食/窒息病史;吞咽困难;极度兴奋躁动;药物不良反应明显;有吞食异物史;抽搐史;智力低下;MECT治疗后。
在相应栏目中有相应的分值。
3分为低度危险,4-5分为中度危险,大于等于6分为高度危险。
中高危患者,应采取相应的护理措施。
World Latest Medicne Information (Electronic Version) 2016 Vo1.16 No.55 262应用较为普遍,其中观察组麻醉起效时间以及至胎儿娩出时间均短于对照组,不良反应发生例次也多于对照组,但是均不严重,并影响到手术顺利进行,CSEA在急诊剖宫产术中应用的安全性也得到证实。
分析认为,麻醉短时间起效,产妇腹肌相对松弛,为胎儿的娩出创造了良好的条件、赢得了充裕的时间。
综上所述,急诊剖宫产手术需在麻醉阻滞下进行,考虑到麻醉方法的有效性和安全性,以及操作的便利性,CSEA更适合在基层医院推广。
参考文献[1] 解素勇,聂津,张建红,等.利多卡因联合舒芬太尼硬膜外麻醉在急诊剖宫产术中的应用[J].医学研究与教育,2015,11(6):39-40.[2] 尹述洲,秦洋.合并精神疾病患者剖宫产术麻醉优化与医患安全保障[J].医学与哲学(B),2014,14(7):84-86.[3] 范海鸥.剖宫产患者麻醉方法最新研究进展[J].齐齐哈尔医学院学报,2013,17(9):1356-1357.[4] 梁姗,宋伟奇.剖宫产手术麻醉方式选择的研究进展[J].内蒙古民族大学学报(自然科学版),2014,3(11):356-358.[5] 尚庆超.腰-硬联合麻醉在急诊剖宫产术中的应用[J].河南职工医学院学报,2012,10(2):175-176.·经验交流·改用左手进食对精神分裂症住院患者预防噎食的观察体会翟茜,李福娟(天津市第四中心医院 精神科,天津 300140)摘要:目的探讨左、右手进食对精神分裂症住院患者预防噎食的作用。
方法选择住院精神分裂症患者100例(均为右利手),随机分成A、B两组,A组50例用右手进食,B组50例用左手进食。
结果 A组患者进食速度明显高于B组。
结论在临床预防精神分裂症患者噎食时,可采取改用左手进食方法降低患者进食速度,进而有效预防噎食的发生。
精神科住院患者噎食风险的因素分析和应对策略摘要:怎样防范噎食的发生,是我们精神科的重中之重,本文通过综述精神科患者噎食的概述、目前发生噎食的可控与不可控等因素和噎食发生前的防范与发生的应对策略,增强护理人员及家属的风险评估与管理意识,以期达到减少精神科住院患者发生噎食的几率,保证患者的安全,提高患者及家属满意度。
关键词:噎食;精神科;因素分析;护理对策;对于精神科住院患者临床常规只注重进餐时观察,而对患者噎食风险的评估、患者与家属的告知以及对医务人员急救知识与技能的培训均较欠缺,因而,当患者发生噎食后,一方面患者与家属不容易接受,易导致医患纠纷,另一方面医务人员由于专业知识与急救技能不足,容易延误抢救时机,威胁患者生命[1]。
本文分别通过检索中国知网(CNKI)、万方数据库,对筛选出与精神科住院患者发生噎食的因素及应对策略相关的文献进行深入阅读、分析及总结,以期为后续研究和实践理清思路,提供参考。
1.噎食的概述噎食是病人在进食过程中,由于各种原因导致吞咽反射迟钝,食物堵塞在咽喉部或卡在食管的狭窄处,甚至误入气管导致通气障碍、窒息[2]。
噎食一般发生突然, 轻者呼吸困难、面色紫绀、双眼直瞪、双手乱抓或抽搐, 重者意识丧失、全身瘫软、四肢发凉、呼吸心跳停止。
如抢救不及时或措施不当, 死亡率较高[3],研究表明,噎食的有效预防和早期发现对噎食的预后有着至关重要的作用[4]。
有统计资料显示, 精神疾病在我国的发病率高达17.5%[5],有文献报告平均每例精神疾病病人每住院56.32个月便发生1次噎食,噎食发生迅速,如不及时进行有效抢救,可在短时间内死亡[6]。
有研究显示, 精神分裂症患者因噎食死亡的人数占服用抗精神病药物死亡人数的27.9%[7], 而且有逐年增高的趋势[8]。
1.噎食发生的因素2.1不可控因素2.1.1精神疾病症状及药物不良反应影响有研究指出受精神症状影响,自语自笑,注意力分散,增加噎食易发风险[3];精神科患者由于受精神症状的影响,存在幻觉、妄想,兴奋、躁动,行为紊乱,无自知力,很易发生冲动伤人、跌倒、吞食异物、烫伤、噎食等意想不到的事件发生,造成不良后果,影响护理质量和护患关系[9]。