B细胞淋巴瘤的精确诊断
- 格式:ppt
- 大小:1000.50 KB
- 文档页数:52

b细胞淋巴瘤诊断标准
B淋巴瘤一般是指B细胞淋巴瘤,其诊断标准主要包括临床症状、影像学检查、病理学检查、免疫表型检查等。
1、临床症状
B细胞淋巴瘤是一种起源于B淋巴细胞的肿瘤,大多为惰性,患者早期症状一般不明显,部分患者可出现局部肿块、发热、盗汗、体重减轻等症状。
随着病情发展,患者还可出现淋巴结肿大、肝脾肿大、贫血等症状。
2、影像学检查
影像学检查是诊断B细胞淋巴瘤的主要方法之一,包括CT检查、核磁共振检查等,可以明确肿瘤的大小、位置,并判断其与周围组织的关系。
如果肿瘤侵犯到骨髓,还可以判断骨髓是否受侵犯。
3、病理学检查
病理学检查是诊断B细胞淋巴瘤的金标准,可以通过穿刺活检、切除活检等方法取得肿瘤组织,并进行病理学检查,可以明确肿瘤的性质,并判断是否存在淋巴瘤细胞。
4、免疫表型检查
免疫表型检查是指通过检测B淋巴细胞表面的免疫球蛋白,可以明确患者是否存在B细胞淋巴瘤。
如果存在B细胞淋巴瘤,患者通常会出现CD20阳性。
5、其他
如果患者存在上述情况,还可进行细胞遗传学检查、分子生物学检查等。
细胞遗传学检查是指通过荧光原位杂交技术明确患者的基因是否存在异常,分子生物学检查是指通过聚合酶链式反应等方法明确是否存在基因突变。
如果患者确诊为上述疾病,建议及时就医治疗,以免延误病情。
患者可以在医生指导下使用利妥昔单抗注射液、注射用环磷酰胺等药物进行治疗,也可以通过造血干细胞移植进行治疗。
在日常生活中,患者要注意保持规律的作息,避免熬夜;同时要避免吃辛辣油腻的食物;保持心情愉悦,避免精神压力过大。


淋巴瘤免疫组化指标判读标准【摘要】淋巴瘤是一种常见的恶性肿瘤,免疫组化检测已成为淋巴瘤诊断和治疗的重要辅助手段。
本文旨在探讨淋巴瘤免疫组化指标的判读标准及其临床应用。
首先介绍了淋巴瘤免疫组化检测的意义,然后列举了常见的淋巴瘤免疫组化指标,包括CD20、CD30、BCL-2等。
接着详细解析了淋巴瘤免疫组化指标的判断标准,强调了其在临床诊断和治疗中的重要性。
未来发展方向方面,指出更多研究与实践将进一步完善淋巴瘤免疫组化指标的判断标准,为淋巴瘤的个体化治疗提供重要依据。
淋巴瘤免疫组化指标的判读标准对临床具有重要意义,未来不断的研究和实践将进一步完善其应用,使得淋巴瘤的治疗更加精准有效。
【关键词】淋巴瘤、免疫组化、指标、判读标准、意义、临床应用、发展方向、诊断、治疗、研究、个体化治疗、依据。
1. 引言1.1 淋巴瘤免疫组化指标判读标准淋巴瘤免疫组化指标判读标准在淋巴瘤的诊断和治疗中起着重要的作用。
淋巴瘤是一种常见的恶性肿瘤,根据淋巴细胞和淋巴组织的类型分为不同亚型。
免疫组化检测是通过检测肿瘤组织中特定蛋白的表达水平来帮助医生确定肿瘤类型和预后,进而指导临床治疗方案的制定。
淋巴瘤免疫组化指标判读标准是根据淋巴瘤肿瘤细胞中特定蛋白的表达情况进行判断的依据。
常见的淋巴瘤免疫组化指标包括CD20、CD30、CD10、Bcl-2、Bcl-6等。
这些标记物的表达情况可以帮助鉴别淋巴瘤的亚型和分级,指导治疗的选择。
准确的淋巴瘤免疫组化指标判读标准能够提高淋巴瘤患者的诊断准确性和治疗效果,避免过度治疗或漏诊的情况发生。
随着研究的不断深入,淋巴瘤免疫组化指标的判读标准也在不断完善,为淋巴瘤患者的个体化治疗提供重要参考。
淋巴瘤免疫组化指标判读标准的应用前景十分广阔,将对淋巴瘤患者的生存和生活质量带来积极影响。
2. 正文2.1 淋巴瘤的免疫组化检测意义淋巴瘤是一种由淋巴细胞恶变形成的恶性肿瘤,其发病率逐年增加。
淋巴瘤的治疗和预后与肿瘤的分子生物学特征密切相关,因此需要进行免疫组化检测来了解淋巴瘤的分子生物学特征和预后。

观察黏膜相关淋巴组织结外边缘区B细胞淋巴瘤的临床和病理特点【摘要】黏膜相关淋巴组织结外边缘区B细胞淋巴瘤是一种少见的淋巴瘤类型,其临床表现通常包括颈部淋巴结肿大、持续性发热、乏力等症状。
在病理上,可见淋巴结结构受损,存在大量小淋巴细胞。
免疫组化显示CD20、CD79a等阳性。
分子遗传学上5q-、7q+等异常常见。
诊断主要依靠组织病理学检查和免疫组化染色。
与其他淋巴瘤的鉴别诊断需要结合病理特点和分子遗传学特征。
该疾病的治疗和预后仍有待进一步探讨,有必要加强对其临床和分子机制的研究。
深入了解黏膜相关淋巴组织结外边缘区B细胞淋巴瘤的临床和病理特点对于提高诊断准确性和指导治疗方案具有重要意义。
【关键词】黏膜相关淋巴组织结外边缘区B细胞淋巴瘤、临床特点、病理特点、免疫组化特点、分子遗传学特点、诊断和鉴别诊断、临床意义、进一步研究、展望1. 引言1.1 定义和背景黏膜相关淋巴组织结外边缘区B细胞淋巴瘤(MALT淋巴瘤)是一种较为罕见的淋巴瘤类型,主要发生在消化道、呼吸道和其他黏膜相关器官的淋巴组织中。
MALT淋巴瘤在临床上呈现出慢性和进展性的特点,常见症状包括慢性腹痛、消化不良、体重减轻、贫血等。
这种淋巴瘤的诊断和治疗较为复杂,需要综合考虑临床症状、病理特点以及免疫组化和分子遗传学检测结果。
MALT淋巴瘤的病因目前尚未完全明确,但与慢性感染、自身免疫性疾病以及环境因素有一定关联。
引起MALT淋巴瘤的具体分子机制和遗传异常也是当前研究的热点之一。
深入了解MALT淋巴瘤的临床和病理特点,有助于提高对该疾病的诊断水平和治疗效果,为临床实践提供重要参考。
1.2 研究目的研究目的是深入探讨黏膜相关淋巴组织结外边缘区B细胞淋巴瘤的临床和病理特点,以期提高对该疾病的认识和诊断水平。
通过对病例的详细观察和分析,我们旨在总结该病的典型临床表现、病理特点、免疫组化特点以及分子遗传学特点,为临床医生提供更准确的诊断依据。
通过对该疾病的诊断和鉴别诊断进行探讨,旨在帮助临床医生更好地区分黏膜相关淋巴组织结外边缘区B细胞淋巴瘤与其他类似疾病,从而实现早期诊断并提供更有效的治疗方案。

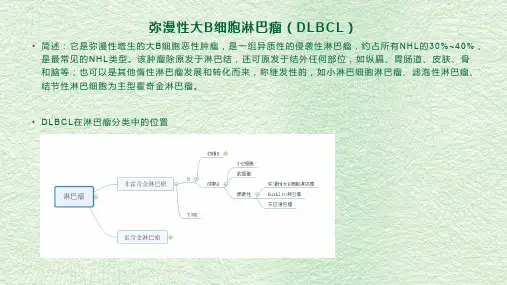
中华血液学杂志2013-10-14分享弥漫大B细胞淋巴瘤(DLBCL)是成人淋巴瘤中最常见的一种类型,并且是一组在临床表现和预后等多方面具有很大异质性的恶性肿瘤。
其发病率占非霍奇金淋巴瘤(NHL)的31%~34%,在亚洲国家一般大于40%。
我国2011 年一项由24 个中心联合进行、共收集10 002 例病例样本的分析报告指出,在中国DLBCL占所有NHL的45.8%,占所有淋巴瘤的40.1%。
作为一种侵袭性NHL,DLBCL的自然病程相对较短,但一定比例的患者可以在接受恰当治疗后得到治愈。
既往,DLBCL的治疗以化疗为主,患者在接受包含蒽环类药物的联合化疗后,约1/3 患者生存期在5 年以上。
利妥昔单抗联合化学治疗方案的出现进一步将DLBCL患者的长期生存率明显提高。
而PET-CT引入疾病评估体系后,能更精确地指导临床的治疗和判断疾病的预后。
现参照《ESMO弥漫大B细胞淋巴瘤诊断、治疗和随访的临床推荐》以及《NCCN肿瘤学临床实践指南非霍奇金淋巴瘤分册》,并结合中国的实际情况,我们制订了本指南。
一、定义DLBCL 是肿瘤性大B淋巴细胞呈弥漫性生长,肿瘤细胞的核与正常组织细胞的核大小相近或大于组织细胞的核,通常大于正常淋巴细胞的2 倍。
在WHO 的2008 年分类中,根据组织形态学改变将DLBCL分为中心母细胞型、免疫母细胞型以及间变型,特殊的少见亚型如纵隔大B细胞淋巴瘤、血管内大B细胞淋巴瘤和富于T细胞/组织细胞型等。
二、诊断、分期及预后1.诊断:DLBCL依靠活检组织病理学和免疫组化分析明确诊断。
需要针对CD20、CD3、CD5、CD10、BCL-2、BCL-6、GCET1、FOXP1、IRF4/MUM1、Ki-67 及CD21 进行检测。
某些病例可选做cyclin D1、κ/λ、CD138、EBV、ALK、HTLV1等。
疑有病变的淋巴结应尽量完整切除行病理检查,细针穿刺或粗针穿刺活检一般不适用于初发淋巴瘤的诊断。


《B细胞慢性淋巴增殖性疾病诊断与鉴别诊断中国专家共识(完整版)》解读《B细胞慢性淋巴增殖性疾病诊断与鉴别诊断中国专家共识》已发表,共识中对各种疾病类型的特征和主要的诊断、鉴别诊断要点进行了描述。
本文我们仅就其中几个关键问题进行梳理说明,希望有助于大家理解和把握重点。
一、B细胞慢性淋巴增殖性疾病(B-CLPD)鉴别诊断的必要性B-CLPD是一大类疾病,共同特征是成熟阶段的B细胞恶性克隆性增殖,并侵犯骨髓和外周血,因此确定其单克隆性是前提,与各种反应性增生的鉴别不是本共识的内容。
B-CLPD各型之间有很多相同之处,如临床表现、易患人群、临床病程[除了套细胞淋巴瘤(MCL)和幼稚淋巴细胞白血病],既往治疗和预后也相似,其中慢性淋巴细胞白血病(CLL)最常见,因此在流式细胞术应用前常将它们均诊断为CLL。
那么有没有必要将之鉴别清楚呢?目前看,必要性越来越大。
首先,各类型的发病机制不同,虽然存在某些因素在多种类型中均发挥作用,如BCR信号途径异常、TP53异常等,但均有其特殊之处,如众所周知的Bcl-2/IgH易位在滤泡淋巴瘤(FL)、CCND1/IgH易位在MCL中的作用等。
其次,各类型的预后并不完全相同。
最重要的是,随着新的治疗药物的出现,不同类型对不同药物的疗效差别较大,需要针对性地选择不同的治疗方案,因此更需要对其进行精确诊断。
随着对各类型特征认识的不断深入,以及结合形态学、免疫学、遗传学和分子生物学(MIGM)的综合血液病理诊断的推广,使得精确诊断与鉴别诊断成为可能。
二、各类型B-CLPD诊断与鉴别诊断的几个层次和关键点(一)"病理为王"虽然该专家共识对B-CLPD进行了限定,即是指临床上以外周血/骨髓成熟B细胞克隆性增殖为主要特征,并通过外周血/骨髓的形态学、免疫表型及细胞/分子遗传学检测可以诊断的一组成熟B淋巴增殖性疾病,但部分B-CLPD[如FL、MCL以及多数淋巴结边缘区淋巴瘤(MZL)]同时伴有淋巴结肿大,推荐进行淋巴结活检进行诊断。


2022诊断和治疗弥漫大B细胞淋巴瘤(全文)弥漫大B细胞淋巴瘤(DLBCL)是非霍奇金淋巴瘤(NHL)中最常见的病理亚型,占所有NHL的30%~40%。
DLBCL真高高度异质性,不同亚型具有不同的临床特征、遗传学改变及治疗反应。
R”CHOP(利妥音单抗+环磷酷肢+阿霉素+长春新碱/长春地辛+泼尼松)是目前治疗DLBCL的标准方案,然而仍有30%~40%的患者存在耐药和复发等问题。
DLBCL是一种潜在可治愈性肿瘤,||笛床上只要条件允许应尽可能以治愈为目标,在此,我们将结合几例典型病例,对DLBCL异质性分层下的当代治疗策略进行探讨,供临床医师借鉴。
-、典型病例例1,女,51岁。
因”发现右侧腹股沟肿物2个月”就诊,淋巴结切除活检病理提示DLBCL。
免疫组化示(020、(019、BCL6阳性,C”MYC 约40%阳性,(010、BCL2、MUM1均阴性,Ki-6790%,原位杂交EBER (斗。
FI S H检测巳MYC、BCL2、BCL6重排均阴性。
治疗前PET-CT可见左侧腹股沟淋巴结代谢增高,SUV max= 15.5,未见真他部位高代谢,骨髓检查宋提示淋巴瘤累及。
美国东部肿瘤协作组( ECOG)体能状态评分0分,乳酸脱氢酶(LOH ) 165 U/L,国际预后评分(I P) 0分。
R”CHOP方案治疗4个疗程后中期PET-CT提示完全缓解(CR ) ( Deauville 1分),后继续利妥昔单抗单药治疗4个疗程,末期PET-CT亦提示CR( Deauville 1分),治疗结束随i}J 至今持续缓解。
例2,男,29岁。
因”发现右侧胸骨旁肿物1个月j舌检病理提示DLBCL。
免疫组化示CD20、BCL6阳性,MUM120%, C-MYC 10% ,BCL2 60% , CD10阴性,Ki-6770%,原{立杂交EBER (-)。
FI S H检测BCL6重排阳性,C-MYC、BCL2重排均阴性。
治疗前PET-CT见全身多处骨质破坏,颈部双侧、双侧肺门、纵隔、双侧腋窝、膜腺、后腹膜、双侧腹股沟多发淋巴结肿大,膜腺多发局部高代谢,均考虑肿瘤浸润,SUVmax=19.3.,骨髓检查提示2.19%淋巴瘤累及,ECO G1分,LDH326 U/L ,I P I3分,军龄调整的IPI( a a I P I) 2分。

伯基特淋巴瘤骨髓浸润标准-概述说明以及解释1.引言1.1 概述概述部分的内容示例:伯基特淋巴瘤是一种罕见的B细胞淋巴瘤,其特点是侵犯骨髓的广泛浸润。
骨髓浸润在伯基特淋巴瘤的诊断和治疗中具有重要的意义。
鉴于其特殊性,准确判断伯基特淋巴瘤骨髓浸润的标准至关重要。
在这篇文章中,我们将讨论伯基特淋巴瘤骨髓浸润的相关标准,并探讨其临床意义和治疗方案。
首先,我们将介绍伯基特淋巴瘤的定义和特点,包括其起源、发病机制和临床表现等。
通过对伯基特淋巴瘤的深入了解,我们可以更好地理解其与骨髓浸润的关系。
接下来,我们将深入探讨骨髓浸润的临床表现和诊断方法。
通过了解骨髓浸润的典型病理学特征和相关的实验室检查指标,我们可以准确判断伯基特淋巴瘤骨髓浸润的存在与程度。
最后,我们将详细阐述伯基特淋巴瘤骨髓浸润的标准。
这些标准在临床实践中具有指导意义,可以帮助医生准确诊断和评估患者的病情,并为制定合理的治疗方案提供依据。
在文章的结尾,我们将探讨伯基特淋巴瘤骨髓浸润的临床意义和治疗方案。
了解伯基特淋巴瘤骨髓浸润的临床意义,可以帮助我们更好地评估患者的预后和治疗效果。
同时,针对这一特殊情况,我们将介绍一些常用的治疗方案,并讨论其优缺点和适应症。
通过本文的阐述,我们旨在提高对伯基特淋巴瘤骨髓浸润的认识和理解,为临床医生提供参考和指导,以便更好地诊断和治疗这一罕见病症。
同时,我们也希望为今后的研究和实践提供新的思路和方向。
1.2文章结构文章结构的设计是为了确保文章的逻辑性和可读性。
本文的结构主要分为引言、正文和结论三个部分。
引言部分引言部分是文章的开头部分,旨在向读者介绍文章的背景、目的和结构。
在引言部分中,我们将从以下三个方面进行阐述。
1.1 概述在这一部分,我们将简要介绍伯基特淋巴瘤和骨髓浸润的基本概念,为读者提供对本文主题的整体认识。
1.2 文章结构本文将按照以下结构进行展开:第二部分是正文部分,将主要探讨伯基特淋巴瘤和骨髓浸润的相关内容。
“B细胞淋巴瘤”的临床诊断及治疗方法一概述B细胞淋巴瘤是B细胞发生的实体肿瘤。
包括霍奇金淋巴瘤和非霍奇金淋巴瘤。
其分型众多,经典霍奇金淋巴瘤和结节性淋巴细胞为主型霍奇金淋巴瘤,现在被认为是起源于B细胞的肿瘤。
弥漫性大B细胞淋巴瘤、滤泡性淋巴瘤、黏膜相关淋巴组织淋巴瘤(MALT)、小淋巴细胞淋巴瘤/慢性淋巴细胞白血病、套细胞淋巴瘤(MCL)5种B细胞非霍奇金淋巴瘤最为常见,占非霍奇金淋巴瘤的3/4。
B细胞淋巴瘤的预后和治疗取决于淋巴瘤的具体类型以及分期分级。
二病因病因未明,与免疫缺陷、环境因素等有关。
三临床表现淋巴细胞既可以在它的出生地(胸腺、骨髓)发生恶变,也可以在淋巴结、脾、扁桃体及全身其他组织和器官的淋巴组织发生变化,所以,其临床表现是复杂多样的。
1.淋巴瘤最典型的表现是浅表部位的淋巴结无痛性、进行性肿大,表面光滑,质地较韧,触之如乒乓球感,或像鼻尖的硬度。
以颈部和锁骨上淋巴结肿大最常见,腋窝、腹股沟淋巴结次之。
也有患者以深部的淋巴结肿大为主要表现,如纵隔、腹腔、盆腔淋巴结肿大,起病较隐匿,发现时淋巴结肿大往往已比较明显。
2.进行性肿大的淋巴结可能对周围的组织器官造成影响或压迫,并引起相应的症状。
如纵隔巨大淋巴结可压迫上腔静脉,导致血液回流障碍,表现为面颈部肿胀、胸闷、胸痛、呼吸困难等;盆腔和腹腔巨大淋巴结可压迫胃肠道、输尿管或胆管等,造成肠梗阻、肾盂积水或黄疸,并引起腹痛、腹胀。
3.受累器官淋巴瘤也可以侵袭淋巴系统以外的器官,表现为相应器官的受侵、破坏、压迫或梗阻。
如胃肠道淋巴瘤的表现如同胃癌和肠癌,可出现腹痛、胃肠道溃疡、出血、梗阻、压迫等症状;皮肤淋巴瘤常被误诊为银屑病、湿疹、皮炎等;侵袭颅脑,可能出现头痛、视物模糊、言语障碍、意识不清、性格改变、部分躯体和肢体的感觉及运动障碍,甚至瘫痪;侵袭骨骼,可致骨痛、骨折;侵袭鼻咽部,可出现鼻塞、流涕、鼻出血等,类似于鼻咽癌的表现。
4.全身症状淋巴瘤是全身性疾病,因此,除了上述局部症状,约半数患者还可能出现发热、盗汗、乏力消瘦、食欲缺乏、皮疹、瘙痒、贫血等全身症状。