最新甲状腺的解剖和组织学结构
- 格式:ppt
- 大小:1.28 MB
- 文档页数:10

甲状腺解剖及甲状腺部分切除术和甲状腺大部分切除术图片步骤详解人体也有一只美丽的蝴蝶,就是甲状腺。
甲状腺位于颈部甲状软骨下方、气管两旁,有提高神经兴奋性、促进生长发育的作用。
因形似盾甲因而得名「甲状腺」。
人的这只「蝴蝶」非常容易生病,如生成异常结节,功能亢进甚至癌变,这时就可能需要手术切除部分甚至是整个甲状腺。
从甲状腺解剖讲起,甲状腺部分切除术手术图谱。
甲状腺解剖甲状腺上起甲状软骨下缘,下至胸锁关节,分为左右两叶,中间靠峡部连接。
甲状腺血供丰富,颈动脉发出甲状腺上动脉和下动脉,甲状腺上中下静脉回流到颈静脉(甲状腺没有中动脉),迷走神经发出喉上神经和喉返神经支配咽喉运动,与甲状腺解剖关系密切。
从正面解剖我们可以看到甲状腺三条静脉,和甲状腺上动脉。
而甲状腺下动脉则由腺体后方进入,喉返神经从甲状腺下极进入后方,沿气管食管间沟向上入喉。
以上都是比较重要的解剖路径。
甲状腺手术之前需要完善甲状腺超声和或颈部CT,甲状腺功能检查(甲功化验和核素检查),甚至需要完善甲状腺穿刺活检,以尽量明确甲状腺疾病的性质,是否具有手术指征,确定手术方案。
介绍甲状腺部分切除和大部分切除术的手术方式。
经典的甲状腺手术切口一般选择在胸骨上窝 2 横指处做弧形切口,这个位置刚好是衣领可以遮盖的高度,因此俗称「衣领口」。
甲状腺手术的体位也很重要,患者要垫起肩部和枕部,伸长暴露颈部。
这也就是为什么甲状腺手术前进行体位训练。
甲状腺术后需要去枕平卧位,以及颈前的切口沙袋加压,此体位对患者来说较为难受,因此需术前让患者提前体验和适应自动体位,以免术后造成不适以及伤口和手术并发症的发甲状腺部分切除术切开皮肤及皮下组织后,要向上方游离皮瓣到甲状软骨下方,向下方游离皮瓣到胸骨上窝,从而能够充分暴露甲状腺全程。
可根据拟行切除甲状腺的部位和体积,决定是否结扎颈前浅静脉。
颈白线处切开颈前肌群,进入到甲状腺假被膜。
用手指和拉钩钝性游离甲状腺,注意一定要游离至甲状腺真被膜。

甲状腺专业基础知识分享之一甲状腺的形态及解剖位置甲状腺是人体最大的内分泌腺体,其滤泡细胞可分泌甲状腺素,调节人体的代谢;滤泡旁细胞分泌降钙素,参与人体内钙离子的代谢。
甲状腺由左右两个侧叶和连接两个侧叶的峡部组成,峡部常有一向上伸出的舌状突出的甲状腺组织称锥体叶或锥状叶,有的人无峡部或锥体叶,锥体叶也可能从左侧叶或右侧叶伸出,可接近舌骨。
两侧叶覆盖气管两侧,一般侧叶上极高度位于甲状软骨后缘中、下1/3交界处附近,上极的顶为胸骨甲状肌所束缚,术中断扎(部分)胸骨甲状肌有利于上极的暴露。
侧叶的下极多数位于第5~6气管环高度,偶可达胸骨后,以右侧腺叶进入胸骨后较常见。
峡部多数位于第2~4气管环范围内。
包绕甲状腺的筋膜称甲状腺前筋膜和气管前筋膜,均来源于颈深筋膜中层,此层筋膜在胸锁乳突肌深面外侧形成,先形成颈动脉鞘包绕颈总动脉、颈内静脉、迷走神经。
甲状腺前筋膜薄而透明。
气管前筋膜位于甲状腺的后外侧和气管的前面,将甲状腺紧连于甲状软骨、环状软骨和气管软骨环,起着固定作用。
当吞咽时,甲状腺随喉的上、下移动而移动。
在甲状腺侧叶的内上侧,气管前筋膜增厚,形成甲状腺悬韧带,将甲状腺侧叶上端和甲状软骨相连接,手术时分离甲状腺上极必须切断此初带,甲状腺上极才能游离。
在甲状腺侧叶侧面的中部,有侧韧带,又称 Berry韧带。
它使甲状腺侧叶与环状软骨下缘及第1、2气管软骨环侧面相连接,此处与喉返神经关系密切,喉返神经可穿过韧带或经韧带后方入喉。
甲状腺侧叶最后面部分邻近Bery初带区域延伸而形成的结节称为Z结节(1902年, Zuckerkandl定义)。
Z结节是甲状腺术中暴露喉返神经重要的解剖学标志。
甲状腺表面的筋膜称甲状腺假被膜,又称外科被膜,紧贴甲状腺腺体表面的显微组织很薄又称真被膜,其纤维束伸人腺实质内,成为分隔小叶的结缔组织隔,手术时是无法将真被膜和腺实质分离的,真、假被膜之间有疏松的结缔组织相连接,易于分离,手术时可利用此特点将甲状腺和周围组织及器官分离开,甲状腺下动脉、甲状腺中静脉及喉返神经均在间隙内。


学解剖甲状腺解剖甲状腺的被膜:在甲状腺表面共有二层被膜。
甲状腺的外膜,称为真被膜,包绕甲状腺即纤维囊。
甲状腺鞘,又称假被膜,即颈内脏筋膜,包绕于真被膜外面。
真假被膜间为囊鞘间隙,内有血管行经其中并吻合成网;上下两对甲状旁腺parathyroid gland 均位于该囊内,定位于腺体后面上、中1/3交界处和下1/3处。
假被膜在侧叶内侧和峡部后面,与甲状软骨、环状软骨和气管软骨环的软骨膜愈着,形成甲状腺蒂又名甲状腺悬韧带,将甲状腺固定在喉表面。
甲状腺位置、毗邻及血供图:甲状腺周围的毗邻关系:前方为皮肤、浅筋膜、深筋膜浅层和中层及舌骨下肌群,正中线为颈白线。
舌骨下肌群共4块肌肉,分浅深两层。
浅层纵行并列为内侧的胸骨舌骨肌和外侧的肩胛舌骨肌。
深层分为上份的甲状舌骨肌和下份的胸骨甲状肌。
外侧为颈鞘;后方为颈交感干和4个颈内脏管道,即喉与气管、咽与食管。
此4个内脏管道可确定甲状腺两侧叶向上、下、后方扩展及推颈鞘向外的范围及其程度。
甲状腺的血管神经:是甲状腺最重要的周围关系,在甲状腺上极,有甲状腺上动脉superior thyroid artery 、甲状腺上静脉superior thyroid vein 及与其伴行的喉上神经 superior laryngeal nerve。
神经行其后内,近腺体处渐分离;在甲状腺下极,有甲状腺下动脉 inferior thyroid artery、甲状腺下静脉inferior thyroid vein及与其相交的喉返神经recurrent laryngeal nerve。
血管水平由外向内走向腺体,神经垂直由下向上行向腺体,于腺体下极相交。
在甲状腺外侧缘中份,可见甲状腺中静脉 middle thyroid vein。
该静脉壁薄短粗,横过颈总动脉前方,直接汇入颈内静脉,是较危险的不可忽视的血管。
在腺体下面,有起于主动脉弓的甲状腺最下动脉arteria thyroidea ima和注入左无名静脉的甲状腺奇静脉丛,是又一较危险的易被忽视的血管。

外科学-甲状腺疾病第一节甲状腺的解剖概要一、毗邻关系侧叶下极多位于5~6气管软骨环之间,峡部多位于第2~4气管软骨环前方。
峡部时有锥状叶与舌骨相连,国人有锥状叶者约占70%。
甲状腺有内外两层被膜,内膜很薄、紧贴腺体,为甲状腺固有被膜;外膜为气管前筋膜的延续,将甲状腺固定于气管和环状软骨上。
手术时应在两层被膜之间进行,为保护甲状旁腺和喉返神经应紧贴固有被膜逐一分离。
二、甲状腺的血管和神经正面观背面观血管神经动脉甲状腺上动脉:颈外动脉分支,喉上神经与之伴行,结扎时应紧贴上极,以免损伤喉上神经。
甲状腺下动脉:锁骨下动脉分支,喉返神经与之伴行,结扎时应远离下极,以免损伤喉返神经甲状腺最下动脉:偶见,出现率约为10%,做低位气管切开手术时,注意勿要损伤此动脉。
静脉甲状腺上、中静脉:汇入颈内静脉。
甲状腺下静脉:汇入无名静脉。
神经喉上神经(迷走神经分支):①内支(感觉支):支配喉黏膜感觉,损伤后饮水呛咳;②外支(运动支):支配环甲肌,损伤后音调低沉喉返神经(迷走神经分支):支配声带,单侧损伤→声音嘶哑;双侧损伤→失音或窒息。
三、颈部淋巴结分区Ⅰ区:颏下、颌下区。
Ⅱ区:颈内静脉淋巴结上组。
Ⅲ区:颈内静脉淋巴结中组。
Ⅳ区:颈内静脉淋巴结下组。
V 区:颈后三角淋巴结。
Ⅵ区:中央组(咽后淋巴结、环甲膜淋巴结、甲状腺周围淋巴结、气管周围淋巴结)。
Ⅶ区:胸骨上凹、前上纵膈淋巴结。
第二节单纯性甲状腺肿一、病因①碘缺乏:地方性甲状腺肿。
②需求量增加:生理性甲状腺肿,青春期、妊娠期、绝经期。
③合成分泌障碍。
二、临床表现1)女性多见,一般无全身症状,甲状腺不同程度的肿大,可随吞咽上下活动。
2)弥漫性甲状腺肿:病程早期,弥漫性肿大,腺体光滑、柔软,可继发囊内出血。
3)结节性甲状腺肿:随后,肿大的腺体可扪及单个或多个结节,可继发甲亢,也可恶变。
4)胸骨后甲状腺肿:病程长久,体型巨大,易压迫气管、食管,还可压迫颈深部大静脉。
三、治疗非手术治疗:①生理性甲状腺肿:含碘食物。


甲状腺的解剖及生理功能甲状腺是人体中重要的内分泌腺体,有丰富的血液供应;分泌的甲状腺激素在人体的生长发育及物质代谢中起了重要作用,并对人体各器官、各系统的功能均有影响。
第一节甲状腺的局部解剖及特点一、甲状腺的胚胎发生人类甲状腺发生于胚胎期的鳃肠及原肠。
在人胚第四周,前外侧壁出现四对突起,形成第I、Ⅱ、Ⅲ、Ⅳ鳃囊,在原始咽底壁正中线相当于第2、3对鳃弓的平面上,上皮细胞增生,形成一伸向尾侧的盲管,即甲状腺原基,称甲状舌管(thyrog10ssal duct)。
此盲管沿颈部正中线下伸至未来气管前方,末端向两侧膨大,形成左右两个甲状腺侧叶。
甲状舌管的上段退化消失,其起始段的开口仍残留一浅凹,称盲孔。
如果甲状舌管的上段退化不全,残留部分可形成囊肿。
胚胎第1l周时,甲状腺原基中出现滤泡,第13周初甲状腺开始出现分泌活动。
随着胚胎发育长大,腺泡数急剧增多、增大,甲状腺也随之增大,腺泡中央胞腔内胶质滴成为聚集的胶体。
在胚胎发生期,甲状腺除了上皮细胞和间质细胞外,还出现一些滤泡细胞,是分泌降钙素的细胞。
在出生后,甲状腺呈典型的两个腺叶,中间有峡部相连,有时在咽喉前形成锥体叶。
成人甲状腺的总重量约20~30g;女子比男子稍大一些,在老年期缩小。
二、甲状腺的形态位置甲状腺位于颈前下方软组织内,紧贴甲状软骨和气管软骨环的前面和两侧,呈棕褐色,略呈“H”形,分左右2个侧叶(10βes),每叶形状像1个尖端向上的锥体,中间连接部分为峡部。
甲状腺每叶长2.5~4.度m,宽1.5~2.度m,厚1.0~1.5cm,贴附喉下部和气管上部的侧面,上端达甲状软骨中部,下端抵第6气管环,长约5cm,宽约2.4cm,有时下极可伸至胸骨后称胸骨后甲状腺。
甲状腺峡部横过第2~4气管软骨环的前面,其宽窄因人而异。
少数人在峡部有1个舌状的向上突起,称为锥叶,长短大小各异,位置多偏向左,长者可达舌骨。
这是胚胎初期甲状腺舌导管的残余。
小块游离的甲状腺组织可出现于两侧叶或峡部之间,即副甲状腺(accessorythyroid g~ands)。



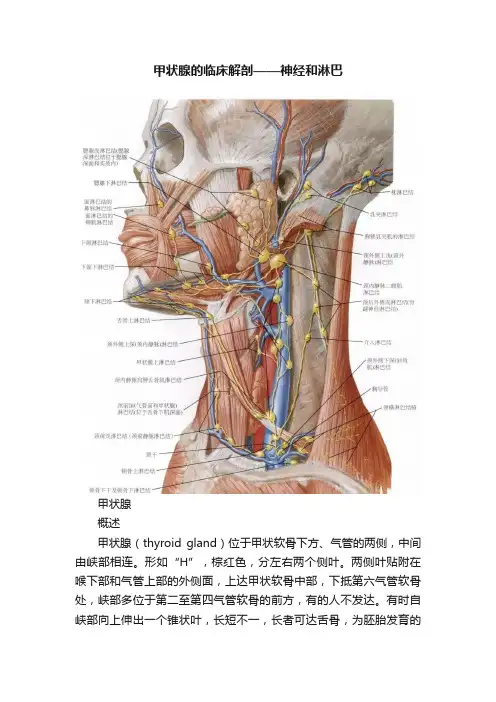
甲状腺的临床解剖——神经和淋巴甲状腺概述甲状腺(thyroid gland)位于甲状软骨下方、气管的两侧,中间由峡部相连。
形如“H”,棕红色,分左右两个侧叶。
两侧叶贴附在喉下部和气管上部的外侧面,上达甲状软骨中部,下抵第六气管软骨处,峡部多位于第二至第四气管软骨的前方,有的人不发达。
有时自峡部向上伸出一个锥状叶,长短不一,长者可达舌骨,为胚胎发育的遗迹,常随年龄而逐渐退化,故儿童较成年人为多。
甲状腺的神经支配甲状腺的神经来自交感和副交感神经。
交感神经来自颈交感神经干的颈中和颈下节,一般认为随同血管进入腺体。
副交感神经来自迷走神经。
--甲状腺神经--甲状腺的淋巴起自甲状腺的淋巴管向上经环甲膜上方到喉前淋巴结,与甲状腺向两侧的淋巴管一起,再经气管旁淋巴结,到颈外侧深淋巴结下群。
--甲状腺的淋巴--左侧叶上部注入颈外侧深淋巴结中及上组;中部多注入颈外侧深淋巴结中组;下部大多数注入颈外侧深淋巴结下组。
--甲状腺的淋巴--右侧叶上部多注入颈外侧深淋巴中、上组;中部一般注入颈外侧深淋巴结中、下组;下部中一大部分注入气管旁淋巴结,一部分注入颈外侧深淋巴结下组,少部分流向颈外深淋巴结中组。
颈淋巴结的广泛转移偶尔合并纵隔淋巴结的扩散,因此甲状腺恶性肿瘤晚期,有的可以经淋巴转移到纵隔。
--颈部淋巴结体表投影--1 Submental颏下淋巴结2 Submandibular颌下淋巴结3 Parotid, superficial and deep 腮腺浅深淋巴结4 Posterior auricular耳后淋巴结5 Occipital枕淋巴结6 Jugulodigastric颈静脉二腹肌淋巴结7 Jugulo-omohyoid颈静脉肩甲舌骨肌淋巴结8 Supraclavicular锁骨上淋巴结9 Deep cervical lymph chain around the internal jugular vein颈静脉周围颈深淋巴结10 Superficial cervical lymph chains around external and anterior jugular veins颈外和颈前静脉周围颈浅淋巴结。
甲状腺淋巴结分区示意图Revised at 2 pm on December 25, 2020.Ⅰ区(Level Ⅰ):包括颏下及下颌下区的淋巴结群,又分为A(颏下)和B(下颌下)两区。
Ⅱ区(Level Ⅱ):前界为茎突舌骨肌,后界为胸锁乳突肌后缘上1/3,上界颅底,下界平舌骨下缘。
主要包括颈深淋巴结群上组。
以在该区中前上行向后下的副神经为界分为前下的A区和后上的B区。
Ⅲ区(Level Ⅲ):前界为胸骨舌骨肌外缘,后界为胸锁乳突肌后缘中1/3,下界为肩胛舌骨肌与颈内静脉交叉平面(环状软骨下缘水平),上接Ⅱ区,下接Ⅳ区。
主要包括肩胛舌骨肌上腹以上的颈深淋巴结群中组。
Ⅳ区(Level Ⅳ):为Ⅲ区向下的延续,下界为锁骨上缘,后界胸锁乳突肌后缘下1/3段。
主要包括颈深淋巴结群下组。
Ⅴ区(Level Ⅴ):即颈后三角区及锁骨上区。
前界邻接Ⅱ、Ⅲ、Ⅳ区后界,后界为斜方肌前缘。
以环状软骨下缘平面(即Ⅲ、Ⅳ区分界)分为上方的A区(颈后三角区)和下方的B区(锁骨上区)。
包括颈深淋巴结副神经链和锁骨上淋巴结群。
Ⅵ区(Level Ⅵ):带状肌覆盖区域,上界为舌骨下缘,下界为胸骨上缘,两侧颈总动脉为两边界,包括内脏旁淋巴结群。
VII区(Level VII):为胸骨上缘至主动脉弓上缘的上纵隔区。
Ⅰ区:包括颏下区及颌下区淋巴结。
ⅠA:颏下区,无临床重要性。
ⅠB:颌下区,为口腔肿瘤转移所在。
Ⅱ区:颈内静脉淋巴结上区,即二腹肌下,相当于颅底至舌骨水平,前界为胸骨舌骨肌侧缘,后界为胸锁乳突肌后缘。
ⅡA:颈内静脉淋巴结,为头颈肿瘤主要淋巴引流集中区域,是第1站前哨淋巴结。
ⅡB:位置在后上,被胸锁乳突肌覆盖,这部分淋巴结常常是鼻咽癌的转移处。
外科颈清扫术后复发也常在此处。
Ⅲ区:颈内静脉淋巴结中区。
从舌骨水平至肩胛舌骨肌与颈内静脉交叉处,前后界与Ⅱ区同。
Ⅳ区:颈内静脉淋巴结下区。
从肩胛舌骨肌到锁骨上,前后界与Ⅱ区同。
Ⅴ区:包括枕后三角区淋巴结(或称副神经淋巴链)及锁骨上淋巴结。