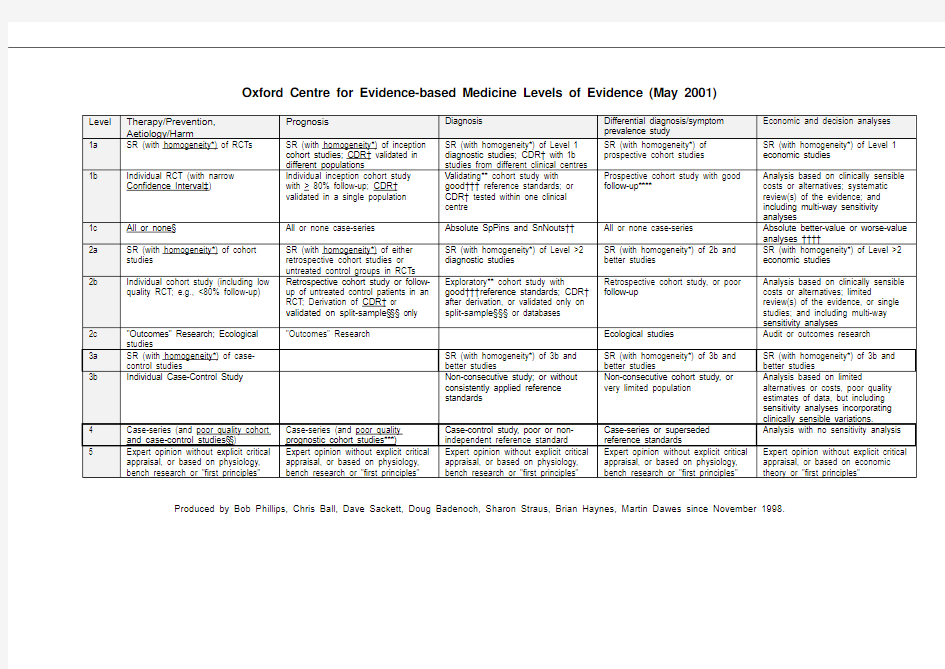
Oxford Centre for Evidence-based Medicine Levels of Evidence (May 2001)
Produced by Bob Phillips, Chris Ball, Dave Sackett, Doug Badenoch, Sharon Straus, Brian Haynes, Martin Dawes since November 1998.
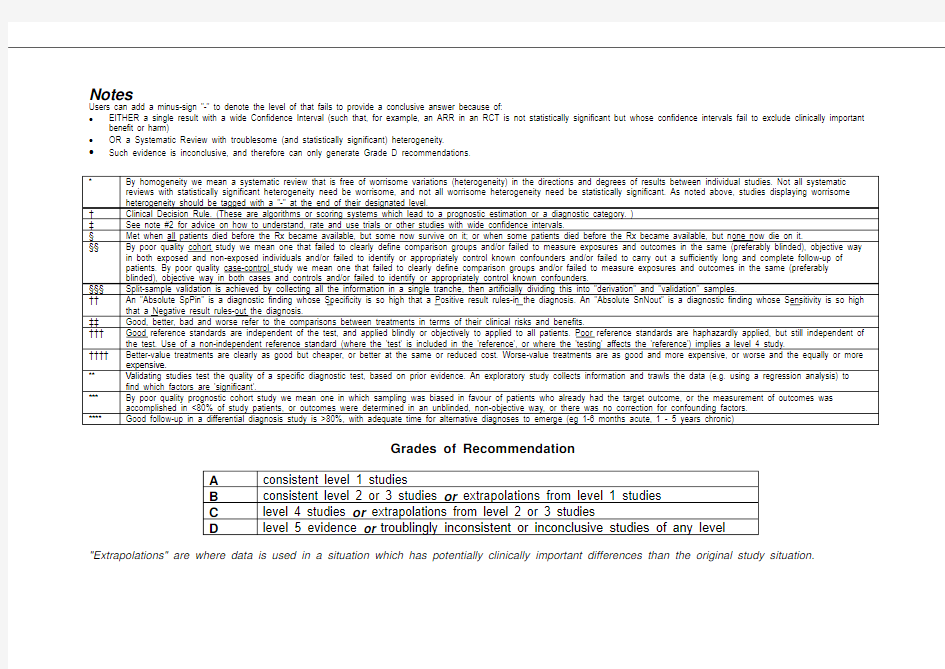
Notes
Users can add a minus-sign "-" to denote the level of that fails to provide a conclusive answer because of:
?EITHER a single result with a wide Confidence Interval (such that, for example, an ARR in an RCT is not statistically significant but whose confidence intervals fail to exclude clinically important benefit or harm)
?OR a Systematic Review with troublesome (and statistically significant) heterogeneity.
?Such evidence is inconclusive, and therefore can only generate Grade D recommendations.
Grades of Recommendation
"Extrapolations" are where data is used in a situation which has potentially clinically important differences than the original study situation.
EBM证据的分级 循证医学问世近20年来,其证据质量先后经历了“老五级”、“新五级”、“新九级”和“GRADE”四个阶段。前三者关注设计质量,对过程质量监控和转化的需求重视不够;而“GRADE”关注转化质量,从证据分级出发,整合了分类、分级和转化标准,它代表了当前对研究证据进行分类分级的国际最高水平,意义和影响重大。目前,包括WHO 和Cochrane 协作网等在内的28 个国际组织、协会已采纳GRADE 标准,GRADE同样适用于制作系统评价、卫生技术评估及指南。世界卫生组织已经采用GRADE 标准制定甲型流感H1N1指南。 老五级证据 级别内容 Ⅰ级收集所有质量可靠的RCT后作出的系统评价或Meta 分析结果;大样本多中心随机对照试验。 Ⅱ级单个大样本的RCT结果。 Ⅲ级设有对照但未用随机方法分组的研究;病例对照研究和队列研究。 Ⅳ级无对照的系列病例观察。 级别临床研究结论可靠性 Ⅰ级随机对照试验(RCT)的系统评价或Meta-分析最可靠 Ⅱ级单个样本量足够的RCT 可靠性较高,建议使用 Ⅲ级设有对照组但未用随机方法分组(非RCT)有一定的可靠性,可以采用Ⅳ级无对照的病例观察可靠性较差,可供参考 Ⅴ级个人经验和观点可靠性最差,仅供参考
证据金字塔 1 随机对照研究工作 队列研究 病例对照研究 病例系列 病例报告 理论研究 动物研究 体外研究 系统评价/Meta 分析
证据质量定义 高质量进一步研究也不可能改变该疗效就评估结果的可信度 中等质量进一步研究很可能影响该疗效就评估结果的可信度,且可能改变该评估结果 低质量进一步研究有可能影响该疗效就评估结果的可信度,且该评估结果很可能改变 极低质量任何疗效评估结果很不确定
循证医学的证据级别和推荐等级 循证医学的证据质量分级有以下几种划分方法: 1. 美国预防医学工作组(U.S. Preventive Services Task Force)的分级方法,可以用于评价治疗或筛查的证据质量: * I级证据:自至少一个设计良好的随机对照临床试验中获得的证据; * II-1级证据:自设计良好的非随机对照试验中获得的证据; * II-2级证据:来自设计良好的队列研究或病例对照研究(最好是多中心研究)的证据; * II-3级证据:自多个带有或不带有干预的时间序列研究得出的证据。非对照试验中得出的差异极为明显的结果有时也可作为这一等级的证据; * III级证据:来自临床经验、描述性研究或专家委员会报告的权威意见。 英国的国家医疗保健服务部(National Health Service) 使用另外一套以字母标识的证据分级体系。上面的美国式分级体系仅适用于治疗获干预。而在评价诊断准确性、疾病自然史和预后等方面也需要多种研究提供证据。为此牛津循证医学中心(Oxford Centre for Evidence-based Medicine)提出了另外一套证据评价体系,可用于预防、诊断、预后、治疗和危害研究等领域的研究评价: * A级证据:具有一致性的、在不同群体中得到验证的随机对照临床研究、队列研究、全或无结论式研究、临床决策规则; * B级证据:具有一致性的回顾性队列研究、前瞻性队列研究、生态性研究、结果研究、病例对照研究,或是A级证据的外推得出的结论; * C级证据:病例序列研究或B级证据外推得出的结论;
* D级证据:没有关键性评价的专家意见,或是基于基础医学研究得出的证据。 总的来说,指导临床决策的证据质量是由临床数据的质量以及这些数据的临床“导向性”综合确定的。尽管上述证据分级系统之间有差异,但其目的相同:使临床研究信息的应用者明确哪些研究更有可能是最有效的。 此外,在临床指南和其他著述中,还有一套推荐评价体系,通过衡量医疗行为的风险与获益以及该操作基于何种证据等级来对医疗行为的医患沟通作出指导。以下是美国预防医学工作组(U.S. Preventive Services Task Force)的推荐评价标准: * A级推荐:良好的科学证据提示该医疗行为带来的获益实质性地压倒其潜在的风险。临床医生应当对适用的患者告讨论该医疗行为; * B级推荐:至少是尚可的证据提示该医疗行为带来的获益超过其潜在的风险。临床医生应对适用的患者讨论该医疗行为; * C级推荐:至少是尚可的科学证据提示该医疗行为能提供益处,但获益与风险十分接近,无法进行一般性推荐。临床医生不需要提供此医疗行为,除非存在某些个体性考虑; * D级推荐:至少是尚可的科学证据提示该医疗行为的潜在风险超过潜在获益;临床医生不应该向无症状的患者常规实施该医疗行为; * I级推荐:该医疗行为缺少科学证据,或证据质量低下,或相互冲突,例如风险与获益无法衡量和评估。临床医生应当帮助患者理解该医疗行为存在的不确定性。
循证医学的证据质量分级有以下几种划分方法: 1. 美国预防医学工作组. Preventive Services Task Force)的分级方法,可以用于评价治疗或筛查的证据质量: * I级证据:自至少一个设计良好的随机对照临床试验中获得的证据;* II-1级证据:自设计良好的非随机对照试验中获得的证据;* II-2级证据:来自设计良好的队列研究或病例对照研究(最好是多中心研究)的证据;* II-3级证据:自多个带有或不带有干预的时间序列研究得出的证据。非对照试验中得出的差异极为明显的结果有时也可作为这一等级的证据;* III级证据:来自临床经验、描述性研究或专家委员会报告的权威意见。英国的国家医疗保健服务部(National Health Service) 使用另外一套以字母标识的证据分级体系。上面的美国式分级体系仅适用于治疗获干预。而在评价诊断准确性、疾病自然史和预后等方面也需要多种研究提供证据。为此牛津循证医学中心(Oxford Centre for Evidence-based Medicine)提出了另外一套证据评价体系,可用于预防、诊断、预后、治疗和危害研究等领域的研究评价:* A级证据:具有一致性的、在不同群体中得到验证的随机对照临床研究、队列研究、全或无结论式研究、临床决策规则;* B级证据:具有一致性的回顾性队列研究、前瞻性队列研究、生态性研究、结果研究、病例对照研究,或是A级证据的外推得出的结论;* C级证据:病例序列研究或B级证据外推得出的结论;* D级证据:没有关键性评价的专家意见,或是基于基础医学研究得出的证据。总的来说,指导临床决策的证据质量是由临床数据的质量以及这些数据的临床“导向性”综合确定的。尽管上述证据分级系统之间有差异,但其目的相同:使临床研究信息的应用者明确哪些研究更有可能是最有效的。此外,在临床指南和其他著述中,还有一套推荐评价体系,通过衡量医疗行为的风险与获益以及该操作基于何种证据等级来对医疗行为的医患沟通作出指导。以下是美国预防医学工作组. Preventive Services Task Force)的推荐评价标准:* A级推荐:良好的科学证据提示该医疗行为带来的获益实质性地压倒其潜在的风险。临床医生应当对适用的患者告讨论该医疗行为;* B级推荐:至少是尚可的证据提示该医疗行为带来的获益超过其潜在的风险。临床医生应对适用的患者讨论该医疗行为;* C级推荐:至少是尚可的科学证据提示该医疗行为能提供益处,但获益与风险十分接近,无法进行一般性推荐。临床医生不需要提供此医疗行为,除非存在某些个体性考虑;* D级推荐:至少是尚可的科学证据提示该医疗行为的潜在风险超过潜在获益;
折叠循证医学的基本特征 1、将最佳临床证据、熟练的临床经验和患者的具体情况这三大要素紧密结合在一起寻找和收集最佳临床证据旨在得到更敏感和更可靠的诊断方法,更有效和更安全的治疗方案,力争使患者获得最佳治疗结果。掌握熟练的临床经验旨在能够识别和采用那些最好的证据,能够迅速对患者状况作出准确和恰当的分析与评价。考虑到患者的具体情况,要求根据患者对疾病的担心程度、对治疗方法的期望程度,设身处地地为患者着想,并真诚地尊重患者自己的选择。只有将这三大要素密切结合,临床医师和患者才能在医疗上取得共识,相互理解,互相信任,从而达到最佳的治疗效果。 2、重视确凿的临床证据这是和传统医学截然不同的。传统医学主要根据个人的临床经验,遵从上级或高年资医师的意见,参考来自教科书和医学刊物的资料等为患者制定治疗方案。显然,传统医学处理患者的最主要的依据是个人或他人的实践经验。 主要区别 传统医学并非不重视证据,更不是反对寻找证据。实际上传统医学十分强调临床实践的重要性,强调在实践中善于寻找证据,善于分析证据和善于根据这些证据解决临床实际问题。但传统医学强调的证据和循证医学所依据的证据并非一回事。在传统医学的模式下医师详细询问病史、系统作体检,进行各种实验室检查,力求从中找到有用的证据——阳性发现;医师试验性地应用治疗药物,观察病情的变化,药物的各种反应,从而获取评价治疗方法是否有效,是否可行的证据。 利用这些证据,临床医师可以评估自己的处理是否恰当。如果效果不理想,则不断修正自己的处理方案。在实践中临床医师从正反两方面的经历中逐渐积累起临床经验,掌握了临床处理各种状况的方法和能力。这种实践仍然应该受到鼓励,这种个人的经验仍然值得重视,但此种实践存在局限性,不可能满足现在的临床活动的需求,因为它所反映的往往只是个人或少数人的临床活动,容易造成偏差,以偏概全。 一些新的药物或治疗方法由于不为临床医师所了解而得不到应用;一些无效或有害的治疗方法,由于长期应用已成习惯,或从理论上、动物实验结果推断可能有效而继续被采用。例如二氢吡啶类钙通道阻滞剂仍在一些基层医疗单位中用来治疗慢性充血性心力衰竭,因为在理论上该药扩张动脉和静脉的作用,有助于减轻心脏的前后负荷,改善血流动力学状况;临床实践和动物实验也证实,此种作用的确可以产生有益的短期效应。但长期临床研究表明,这类药物会增加病死率,不宜作为慢性心力衰竭的基本治疗。 理论上可能有效或动物实验中提示有效的治疗方法并不必定也会在临床上产生有益的治疗效果。同样是上面提到的二氢吡啶类钙通道阻滞剂用于治疗急性心肌梗死患者,不但理论上是恰当的,因为此类药可扩张冠状动脉,改善心肌的灌注状态,对缺血或损伤的心肌有益;而且动物实验中也证实实验性心肌梗死动物的状况可获改善,甚至可减少死亡率。但在临床试验中已充分证实,急性心肌梗死后应用这类药物反而增加病死率。因此,一种治疗方法的实际疗效,必须经过随机对照临床试验的验证,仅仅根据个人或少数人的临床经验和证据,是不够的。
1. 美国预防医学工作组. Preventive Services Task Force)的分级方法,可以用于评价治疗或筛查的证据质量: * I级证据:自至少一个设计良好的随机对照临床试验中获得的证据; * II-1级证据:自设计良好的非随机对照试验中获得的证据; * II-2级证据:来自设计良好的队列研究或病例对照研究(最好是多中心研究)的证据; * II-3级证据:自多个带有或不带有干预的时间序列研究得出的证据。非对照试验中得出的差异极为明显的结果有时也可作为这一等级的证据; * III级证据:来自临床经验、描述性研究或专家委员会报告的权威意见。 英国的国家医疗保健服务部(National Health Service) 使用另外一套以字母标识的证据分级体系。上面的美国式分级体系仅适用于治疗获干预。而在评价诊断准确性、疾病自然史和预后等方面也需要多种研究提供证据。为此牛津循证医学中心(Oxford Centre for Evidence-based Medicine)提出了另外一套证据评价体系,可用于预防、诊断、预后、治疗和危害研究等领域的研究评价: * A级证据:具有一致性的、在不同群体中得到验证的随机对照临床研究、队列研究、全或无结论式研究、临床决策规则; * B级证据:具有一致性的回顾性队列研究、前瞻性队列研究、生态性研究、结果研究、病例对照研究,或是A级证据的外推得出的结论; * C级证据:病例序列研究或B级证据外推得出的结论; * D级证据:没有关键性评价的专家意见,或是基于基础医学研究得出的证据。 总的来说,指导临床决策的证据质量是由临床数据的质量以及这些数据的临床“导向性”综合确定的。尽管上述证据分级系统之间有差异,但其目的相同:使临床研究信息的应用者明确哪些研究更有可能是最有效的。 此外,在临床指南和其他著述中,还有一套推荐评价体系,通过衡量医疗行为的风险与获益以及该操作基于何种证据等级来对医疗行为的医患沟通作出指导。以下是美国预防医学工作组. Preventive Services Task Force)的推荐评价标准: * A级推荐:良好的科学证据提示该医疗行为带来的获益实质性地压倒其潜在的风险。临床医生应当对适用的患者告讨论该医疗行为; * B级推荐:至少是尚可的证据提示该医疗行为带来的获益超过其潜在的风险。临床医生应对适用的患者讨论该医疗行为;
证据的分级 循证医学问世近20年来,其证据质量先后经历了“老五级”、“新五级”、“新九级”和“”四个阶段。前三者关注设计质量,对过程质量监控和转化的需求重视不够;而“”关注转化质量,从证据分级出发,整合了分类、分级和转化标准,它代表了当前对研究证据进行分类分级的国际最高水平,意义和影响重大。目前,包括和协作网等在内的28 个国际组织、协会已采纳标准,同样适用于制作系统评价、卫生技术评估及指南。世界卫生组织已经采用标准制定甲型流感H1N1指南。 老五级证据 级别内容 收集所有质量可靠的后作出的系统评价或分析结果;大Ⅰ级 样本多中心随机对照试验。 Ⅱ级单个大样本的结果。 设有对照但未用随机方法分组的研究;病例对照研究和Ⅲ级 队列研究。 Ⅳ级无对照的系列病例观察。 Ⅴ级专家意见、描述性研究、病例报告 可靠性排序 级别临床研究结论可靠性
Ⅰ级随机对照试验()的系统评价或分析最可靠 可靠性较高,建议使Ⅱ级单个样本量足够的 用 有一定的可靠性,可Ⅲ级设有对照组但未用随机方法分组(非) 以采用 可靠性较差,可供参Ⅳ级无对照的病例观察 考 可靠性最差,仅供参Ⅴ级个人经验和观点 考
证据金字塔
证据质量定义 高质量 进一步研究也不可能改变该疗效 就评估结果的可信度 中等质量进一步研究很可能影响该疗效就评估结果的可信度,且可能改变该评估结果 低质量进一步研究有可能影响该疗效就评估结果的可信度,且该评估结果很可能改变 极低质量任何疗效评估结果很不确定 证据质量分级 证据质量分级方法中,无严重缺陷的随机对照试验成为高质量证据,无突出优势或有严重缺陷的观察性研究属于低质量证据。
循证医学的证据质量分级有以下几种划分方法: 1. 美国预防医学工作组(U.S. Preventive Services Task Force)的分级方法,可以用于评价治疗或筛查的证据质量: * I级证据:自至少一个设计良好的随机对照临床试验中获得的证据; * II-1级证据:自设计良好的非随机对照试验中获得的证据; * II-2级证据:来自设计良好的队列研究或病例对照研究(最好是多中心研究)的证据; * II-3级证据:自多个带有或不带有干预的时间序列研究得出的证据。非对照试验中得出的差异极为明显的结果有时也可作为这一等级的证据; * III级证据:来自临床经验、描述性研究或专家委员会报告的权威意见。 英国的国家医疗保健服务部(National Health Service) 使用另外一套以字母标识的证据分 级体系。上面的美国式分级体系仅适用于治疗获干预。而在评价诊断准确性、疾病自然史和预后等方面也需要多种研究提供证据。为此牛津循证医学中心(Oxford Centre for Evidence-based Medicine)提出了另外一套证据评价体系,可用于预防、诊断、预后、治疗和危害研究等领域的研究评价: * A级证据:具有一致性的、在不同群体中得到验证的随机对照临床研究、队列研究、全或无结论式研究、临床决策规则; * B级证据:具有一致性的回顾性队列研究、前瞻性队列研究、生态性研究、结果研究、病例对照研究,或是A级证据的外推得出的结论; * C级证据:病例序列研究或B级证据外推得出的结论; * D级证据:没有关键性评价的专家意见,或是基于基础医学研究得出的证据。 总的来说,指导临床决策的证据质量是由临床数据的质量以及这些数据的临床“导向性”综合确定的。尽管上述证据分级系统之间有差异,但其目的相同:使临床研究信息的应用者明确哪些研究更有可能是最有效的。 此外,在临床指南和其他著述中,还有一套推荐评价体系,通过衡量医疗行为的风险与获益以及该操作基于何种证据等级来对医疗行为的医患沟通作出指导。以下是美国预防医学工作组(U.S. Preventive Services Task Force)的推荐评价标准: * A级推荐:良好的科学证据提示该医疗行为带来的获益实质性地压倒其潜在的风险。临床医生应当对适用的患者告讨论该医疗行为; * B级推荐:至少是尚可的证据提示该医疗行为带来的获益超过其潜在的风险。临床医生应对适用的患者讨论该医疗行为; * C级推荐:至少是尚可的科学证据提示该医疗行为能提供益处,但获益与风险十分接近,无法进行一般性推荐。临床医生不需要提供此医疗行为,除非存在某些个体性考虑; * D级推荐:至少是尚可的科学证据提示该医疗行为的潜在风险超过潜在获益;临床医生不应该向无症状的患者常规实施该医疗行为; * I级推荐:该医疗行为缺少科学证据,或证据质量低下,或相互冲突,例
Oxford Centre for Evidence-based Medicine Levels of Evidence (May 2001) Produced by Bob Phillips, Chris Ball, Dave Sackett, Doug Badenoch, Sharon Straus, Brian Haynes, Martin Dawes since November 1998.
Notes Users can add a minus-sign "-" to denote the level of that fails to provide a conclusive answer because of: ?EITHER a single result with a wide Confidence Interval (such that, for example, an ARR in an RCT is not statistically significant but whose confidence intervals fail to exclude clinically important benefit or harm) ?OR a Systematic Review with troublesome (and statistically significant) heterogeneity. ?Such evidence is inconclusive, and therefore can only generate Grade D recommendations. Grades of Recommendation "Extrapolations" are where data is used in a situation which has potentially clinically important differences than the original study situation.
循证医学中文献证据等级标准的系统性综述 管红珍① 彭智聪① 傅 鹰② 摘 要 目的:了解文献证据等级的不同标准和总体概貌,探索标准制定的依据和要素。资料与方法:用“level of evidence ”等2个关键词组分别检索Alltheweb 等4个通用搜索引擎所得前20名结果为初步搜集对象,以其中有关链接或文献的引文为补充搜集对象,按一定原则选择符合要求的各种证据等级标准。介绍具有代表性的等级标准,分析和归纳标准制定的依据和要素。结果:共搜集到“证据金字塔”等16个证据等级标准或序列,其中《加拿大定期体检特别工作组的标准》等4个标准具有代表性;研究或论述的类型是证据等级分类的基本依据,研究的质量、设计、偏倚、样本、个数和结果是许多标准考虑的因素。结论:医学文献的证据等级标准多种多样、繁简不一、各有特点,可根据临床问题的特点选用某一标准或对某一标准先行增删修订后再予利用。 关键词 循证医学 医学信息 医学文献 证据等级 质量评价 系统性综述 ①武汉市儿童医院(430016);②武汉市《药物流行病学杂志》编辑部(430014)。 循证医学的一个重要的方面或环节是评价医学证据(医药学论述、文献或研究)。这不仅涉及对证据含义的理解,而且关系到证据的应用或利用。医学证据的评价指标至少应包括外在指标(载体的公认度、被引用情况和影响系数等)、程序指标(研究方案的科学性等)和内容指标(结果或结论的真实性等)。根据医学文献所用研究方法的类型,对文献的证据效力评等分级,再确定对文献的结果或结论的推荐力度,是程序评价的一个方面,被广泛地应用于循证性临床指南、医疗技术评价、大型医学证据报告和归同报告等的开发或撰写过程之中。另外,这方面的研究比较活跃和相对成熟,已经积累了比较丰富的资料。通过这些资料,分析评估指标的构成和要素,选择具有一定特点或代表性的标准给予介绍,有助于对医学证据评等分级标准的理解和应用。1 资料与方法 1.1 医学证据评等分级文献的界定 关于医药学研究或论述的方法学类型与该研究或论述的证据效力的评级分等标准的英文文献。1.2 搜集方法1.2.1 因特网 以关键词(组)level of evidence 和grade of rec 2ommendation 检索Alltheweb 、Ask Jeeves 、Excit 、Lycos 所得结果的前20个网站为初步筛选对象,以 初步筛选对象中有关网站链接或资料栏联接的网站 为补充筛选对象,用上述标准进行选择。除了回溯 标准的原始出处外,不对补充筛选对象的链接线索进行搜集。1.2.2 其他 以文献的引文为线索,进行搜集。考虑到“level of evidence ”不是主题词,不进行Medline 检索。由 于中文的关于证据等级的标准很可能译自英文,不进行中文文献的检索。 1.3 分析和集成资料的方法和内容1.3.1 代表性证据等级标准的选择和介绍 代表性标准是指最原始的,或最全面的,或应用较广泛的标准。 1.3.2 研究或论述的方法学类型 罗列所有提及的研究方法或论述方法的类型。1.3.3 方法学其他方面影响证据效力的因素 罗列所有提及的“非方法学类型”的影响研究或论述的证据效力的因素。2 结 果2.1 搜集结果 共搜集到25篇(份)证据等级标准[1-25]。25篇中,有一篇文献[13]罗列了4种标准;采用加拿大定 期体检特别工作组标准(“ 86版”)的有4篇[7,12,13,23];列出美国卫生研究和质量管理局(AHCPR )标准(“92版”)的有5篇[4,9,13,14,17];有 关2种未查到原始出处的标准分别有3篇[1,5,15]和2篇[8,24]。另外,有2篇文献不是证据等级标准, 但它们是非常形象的证据类型序列[18,20]。所以,一共搜集到16种证据等级标准和2种证据类型序列。2.2 证据类型序列简介2.2.1 证据金字塔