一、与肺结核表现极其相似的肺部炎性病变
尽管肺结核的表现多具有一定特点,但部分肺部炎症性病变在影像上却往往与肺结核的表现极其相似,虽然两者病理解剖学构成迥然不同,但呈现相同影像表现者在临床屡见不鲜。因此,肺部炎症性病变应该是临床诊断中最常见和最需要与肺结核病变鉴别的疾病,尤其是继发性肺结核。
在影像诊断中,鉴于肺结核和肺部炎症性病变病理变化的不同,通常是立足于评价肺部影像以多种形态共存的特点来确定继发性肺结核的诊断,而以相对均一性的特点来诊断非特异性炎性病变。由于引起肺部炎症性病变的病原很多,包括细菌、病毒和霉菌等,仅从影像学角度有时也往往难以确诊,应该密切结合临床表现及各种相关实验室检查结果进行诊断,必要时可进行抗感染试验性治疗,以进行动态观察。
现将在影像表现上与肺结核病变极其相似的肺部炎症性病变等例举如下:
A B
C
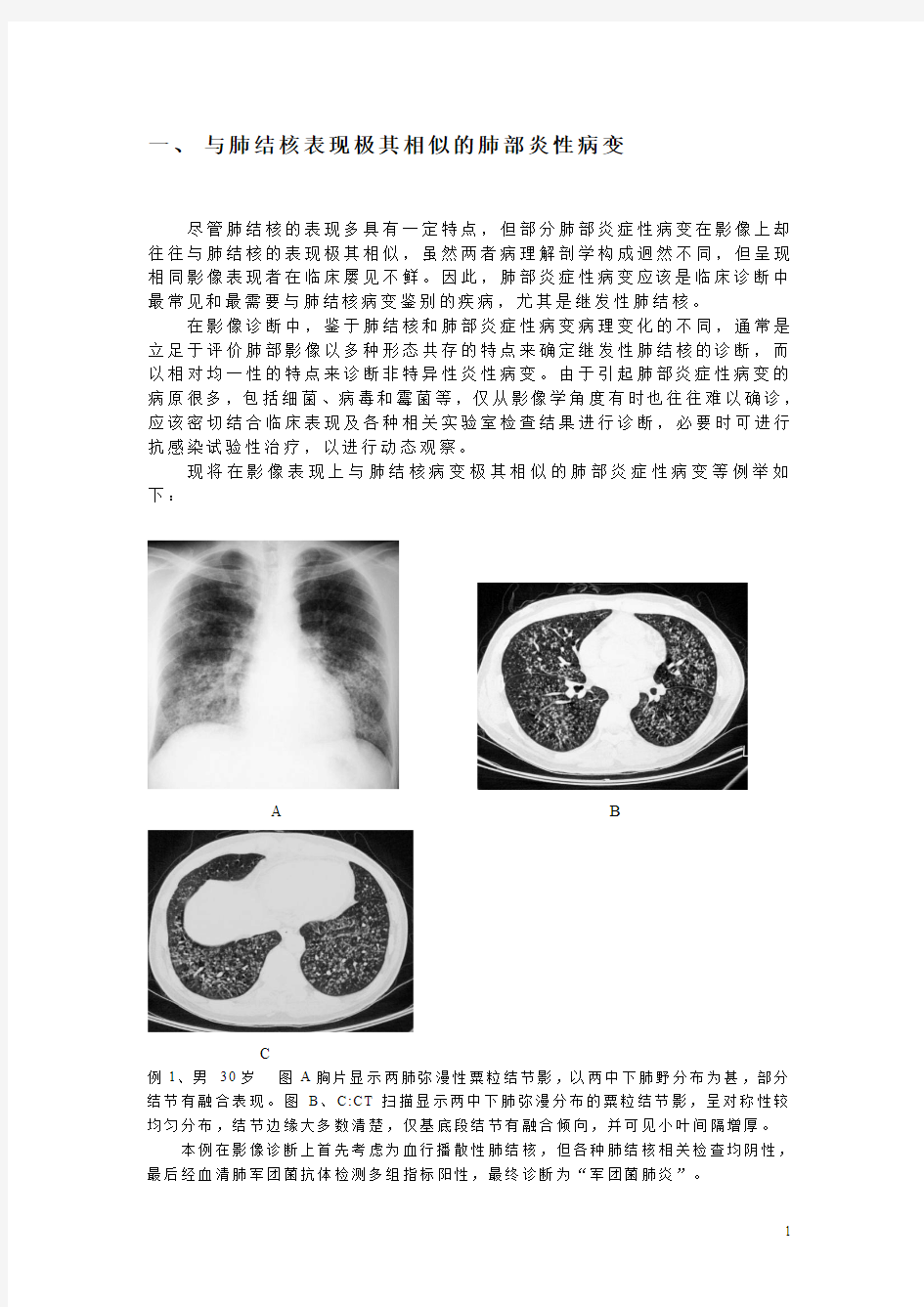
例1、男30岁图A胸片显示两肺弥漫性粟粒结节影,以两中下肺野分布为甚,部分结节有融合表现。图B、C:CT扫描显示两中下肺弥漫分布的粟粒结节影,呈对称性较均匀分布,结节边缘大多数清楚,仅基底段结节有融合倾向,并可见小叶间隔增厚。
本例在影像诊断上首先考虑为血行播散性肺结核,但各种肺结核相关检查均阴性,最后经血清肺军团菌抗体检测多组指标阳性,最终诊断为“军团菌肺炎”。
A B
C D
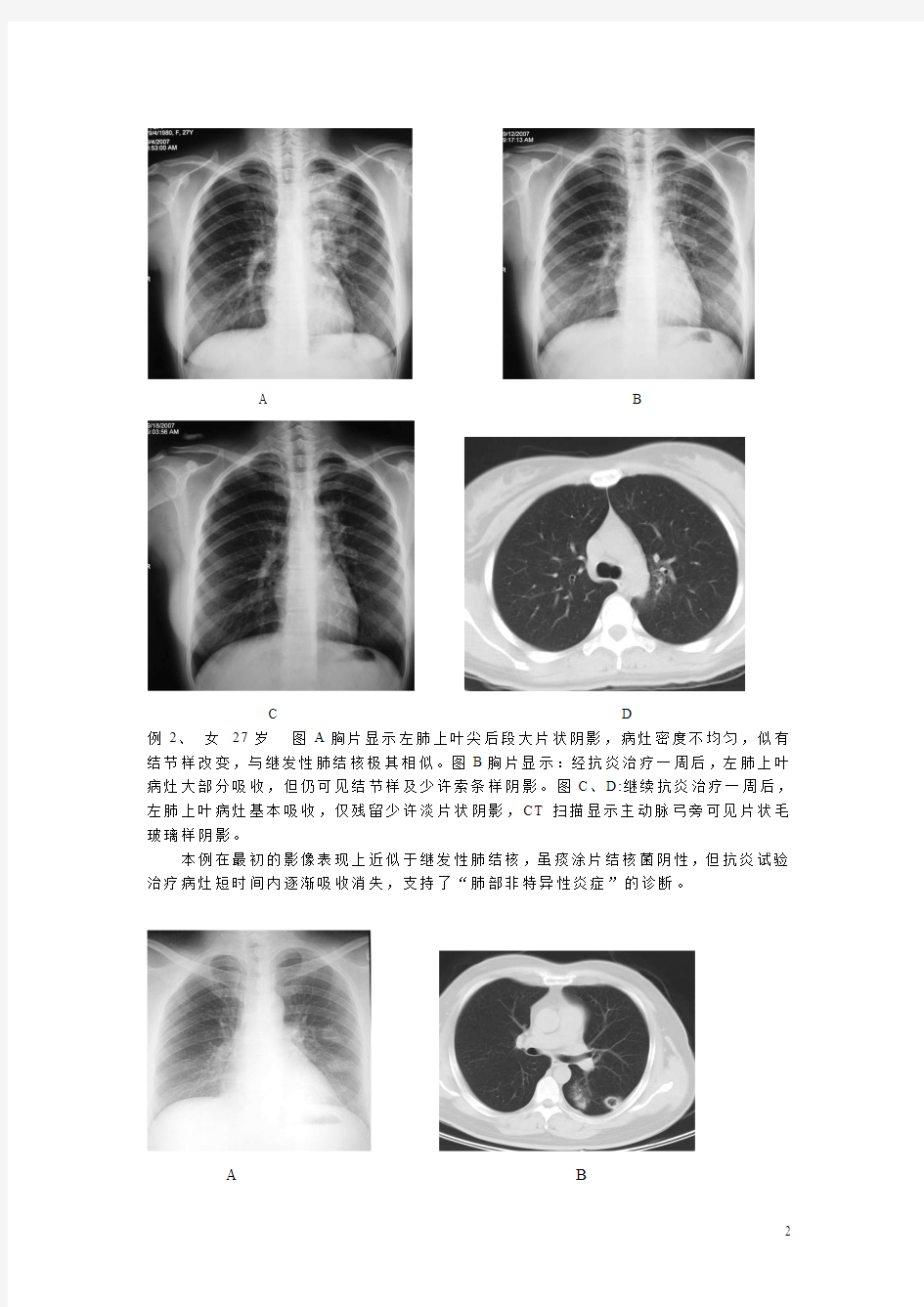
例2、女27岁图A胸片显示左肺上叶尖后段大片状阴影,病灶密度不均匀,似有结节样改变,与继发性肺结核极其相似。图B胸片显示:经抗炎治疗一周后,左肺上叶病灶大部分吸收,但仍可见结节样及少许索条样阴影。图C、D:继续抗炎治疗一周后,左肺上叶病灶基本吸收,仅残留少许淡片状阴影,CT扫描显示主动脉弓旁可见片状毛玻璃样阴影。
本例在最初的影像表现上近似于继发性肺结核,虽痰涂片结核菌阴性,但抗炎试验治疗病灶短时间内逐渐吸收消失,支持了“肺部非特异性炎症”的诊断。
A B
C D
例3、男44岁,图A:胸片显示左肺下叶尖段结节及斑片状阴影,病灶密度不均匀,似可见局限性低密度区。图B、C:C T显示左肺下叶尖段及后基底段多发性结节及片状阴影,密度不均,下叶尖段可见一薄壁空洞形成。图D:为C T引导下左肺下叶后基底段病灶穿刺。病理诊断为肺部隐球菌性炎症。
本例在影像表现上为斑片状、结节状及空洞阴影,大小不一,符合多种形态影像共存的特点,但多次痰凃片结核菌检查阴性,同时抗结核治疗3-6个月而无效,故最后行CT引导下病灶穿刺活检诊断。
A B
C D
例4、男54岁,图A:胸片显示左肺下叶大片状阴影,密度不均匀,呈现较为典型的多种形态共存表现。图B:CT显示左肺下叶片状及大片状阴影,可见支气管气像,周围散在结节样阴影。图C、D:C T引导下左肺下叶病灶穿刺,病理诊断为隐球菌
性肺部炎症。
本例在胸片上表现为多发性斑片结节样阴影,其内并可见索条状阴影夹杂。C T 影像不同层面也表现出相同的特点,显然符合继发性肺结核的影像特点。但多次痰凃片结核菌检查阴性,同时抗结核治疗6个月而无效,故最后行CT引导下病灶穿刺活检而诊断。
A B
C D
例 5 女58,图A:胸片显示左肺下叶斑片,结节及索条状阴影,边缘欠清,并可见薄壁空洞样阴影。图B、C、D:CT显示左肺下叶片状及多发性囊状阴影,囊腔大小不一,壁厚薄不一,且多为薄壁状改变,印戒征不典型。邻近胸膜局限性增厚粘连。
本例在影像表现上为斑片状及多发空洞样阴影,形态不一,大小不等。多种形态表现共存,应该符合继发性肺结核的影像表现。但结合临床表现,病程4年余,多次痰凃片结核菌检查阴性,经四联抗结核治疗1年时间而左肺病灶无任何改变,结合影像表现以多发性大小不一囊状改变为主,并可见有相似于“印戒征”的表现,而其它肺野无播散性病灶等。综合诊断为:左肺下叶支气管扩张合并感染。
上述病例在影像形态上均与肺结核的表现极其相似,因此在临床将“肺结核”作为第一诊断也是具有一定的理论依据,但结合临床抗结核治疗无效及痰结核菌检查始终阴性,则应该进行更进一步的诊断,选择相关的实验室检查项目及CT引导下的病灶穿刺活检技术,多能达到确诊。尽管如此,若能认真分析影像表现,尤其是CT影像,真正把握其影像表现的构成特点,仍然可以做出较为准确的鉴别诊断。
二、肺结核的不典型影像学表现
尽管肺部结核病变分为五种类型,但继发性肺结核不仅是临床上最常见类型,也是影像诊断中最需要与相关疾病鉴别的一型肺结核。继发性肺结核的影像表现常具有多种形态共存的特点,亦往往具有相应的好发部位等,一般不难诊断。但当其病程较短、治疗不当或机体抵抗力低下等多种因素,在影像形态上并不能构成结核病变常见特点时,或者部位发生改变等,尤其是痰涂片阴性患者,则往往给诊断带来困难。
据报道一组66例不典型肺结核的CT影像表现为:病灶呈叶或段分布的实变或不张者22例,2段以上受累者13例(占59%),11例可见支气管气像。结节或肿块样病变者44例,直径小于5cm者21例,其中部位不典型12例(占57%),有明显瘤周毛刺或索条影7例,不规则分叶4例。而病灶大于或等于 5.0cm者23例中17例部位不典型,病灶浅分叶8例,各种不典型空洞1l例。另外1例肺门纵隔波浪状增宽,CT影像见气管前腔静脉后,主肺动脉窗,主动脉弓旁淋巴结肿大典型,形似纵隔肿瘤,最后经纵隔镜活检确诊为结核病变。1例在CT影像上表现为肺部不规则阴影、纵隔内主动脉弓旁(6区)淋巴结肿大,因系老年人,考虑为肺癌而行手术切除,病理证实肺部为浸润性结核病灶,纵隔淋巴结为干酪坏死性质,即成人原发性肺结核。
综上所述,不典型肺结核中多叶、多段性阴影或片状阴影易与炎症性病变相混淆,而部分炎症性病变,尤其是慢性者或者是伴有机化性改变者,则往往与肺结核相似,尤其是短期内抗炎治疗效果不明显者;部分结核球或结核性干酪团块样病变有时又与肺部肿瘤性病变非常相似,尤其是伴有纵隔淋巴结肿大者;而部分结核性胸膜炎,由于多种原因所致的胸水吸收不完全,或伴有不同程度的胸膜增厚,尤其是合并胸膜腔结核瘤或合并局限性胸膜下肺结核浸润者,常常必须与胸膜间皮瘤相鉴别等。现分述如下:
(一)表现为局限片状阴影的肺结核病变
部分继发性肺结核虽然表现为局限性浸润病灶,但密度较为均匀,与一般非特异性炎症极为相似。在影像分析上应该注重其密度和边缘表现,尤其在CT影像上病灶密度明显高于非特异性炎症的渗出性病灶,而且病灶边缘相对清楚,与一般急性渗出性炎症的边缘模糊迥然不同。由肺结核病理变化可知,这种局限性片状阴影的肺结核病变,多为结核渗出性改变与干酪性改变并存的表现,且往往以早期干酪性改变(凝固性坏死)占主导地位,有时也可主要表现为结核性肉芽肿性炎症。(图1A-E)
A B
C D
E F 图 1 女 28岁,A:胸片显示左肺下叶尖段片状阴影,密度均匀,边缘欠清。B 、C:C T 显示病灶形态不规则,呈近似三角形,密度均匀,边缘清楚。病灶包绕左下肺动脉,并紧贴左主支气管后缘,远端肺组织呈局限性毛玻璃改变,周围肺野尚清晰。隆突下组淋巴结似呈增大改变。增强CT 显示病灶呈轻度均匀强化。D 、E:C T 引导下病灶穿刺病理诊断为慢性肉芽肿性炎症,并可见多核巨细胞,符合肺结核诊断。F :抗结核治疗3个月后复查CT 显示,病灶基本吸收。
(二)表现为肺叶性阴影的肺结核病变
有时继发性肺结核也可表现为肺叶性肺实变,病灶可累及一个或多个肺叶,密度均匀,CT影像实变肺组织内支气管气像典型,与通常所见的大叶性肺炎非常相似。在病理上这种表现为大叶性肺实变者,多为同时存在多个干酪性病灶,并与病灶周围炎相互融合所致。在分析影像时应重视实变病灶的密度改变,重点诊断病灶内有无局限性溶解和无壁空洞,以及实变病灶以外的肺组织内有无播散性改变。若在其他肺野内见到散在结节状及斑片状播散病灶阴影,即使无典型的小叶中心性阴影(腺泡结节影),也高度提示实变病灶为结核性病变(图2)。密切结合临床表现及痰结核菌检查等,通常能够做到正确诊断。
A B
C D
图 2 男78岁,A:胸片显示左肺中下肺野大片状阴影,密度较均匀,边缘欠清楚。
B、C、D:CT显示左肺上舌段及下叶尖段呈典型的大片状阴影,其内支气管气像典型。实变组织密度较为均匀,仅在下叶尖段病灶上方可见局限性低密度阴影,上叶前段及右肺可见散在的小斑片状阴影和少许小结节散在分布。痰涂片结核菌阳性。
(三)表现为肺段性阴影的肺结核病变
继发性肺结核也常常表现为肺段性阴影,与表现为肺叶性阴影的影像学改变近似,多呈肺段性或亚段性实变,病灶密度多较均匀,支气管气像典型。
由于肺段性肺结核与肺叶性肺结核的病理表现基本相同,所以分析肺段性实变影像亦应重点分析病灶的密度均匀状况,若能诊断病灶内的无壁空洞或局限性溶解等,也应首先考虑为肺结核的诊断,其它肺野的斑片状阴影和小叶中心性阴影等,同样有助于肺结核的诊断(图3)。
A B
C
图 3 男33岁;A、胸片显示右肺下叶尖段片状阴影,密度部均匀,病灶外侧沿斜裂上段分布,下界欠清楚。B、C:C T显示右肺下叶尖段呈亚段性实变,支气管气像典型,远端可见一约 1.2X1.0c m大小无壁空洞,实变亚段外侧少许小结节及小片影散在分布。左肺下叶尖段亦可见粟粒样播散性病灶。痰涂片结核菌阳性。
(四)表现为多叶多段性阴影的肺结核病变
有时继发性肺结核表现为两肺多发性阴影,同时布满多个肺叶或肺段,通常情况下,这种多叶多段性分布的片状阴影在非特异性炎症中最为常见,因此,必须首先与之进行鉴别。综合文胸及临床经验可知,非特异性炎症多表现为多叶多段分布的片状或大片状阴影,密度较淡,中心相对浓密,边缘淡而模糊,除多发性肺化脓外一般无空洞出现。而多叶多段性的肺结核病变,在病理基础上仍为多发性浸润病灶并不同程度干酪坏死,虽在分布上与炎症
相似,但在影像特点上与上述表现差别很大,有的呈雪花状弥漫分部,有的呈多叶多段性实变,也有的呈多发性片状阴影,与非特异性炎症近似。由于多种因素导致了肺结核病灶在肺部的进展和播散的形式不同,从而形成了上述不同的影像学表现。由于同一肺叶的肺结核病变,在病理解剖上其炎症反应并不完全相同,即病理改变并非同一时期,所以在分析多叶多段性肺部阴影时,应该重点分析病灶形态的多样性改变,当表现为多种形态共存的特点时,应首先诊断为肺结核病变,而表现为均一密度阴影时,应首先考虑为非特异性炎症病变。若在相对以一种病理改变为主要表现时,发现局限性融解和空洞等,显然有助于肺结核的诊断。痰结核菌检查和病灶穿刺活检等可以确定诊断。(图4、图5)
A B
C D
E
图 4 女19岁;A:胸片显示两侧中下肺野斑片状及片状阴影,边缘不清,并少许结节阴影散在分布。右侧膈影抬高,膈面不清,肋膈角消失。B:3天以后两下肺野病灶增多,尤以左下肺显著,呈现大片状阴影,两侧膈影消失。原右侧膈肌下方肝区可见空洞液平影。C、D:C T显示两下肺呈多段性甚至多叶性实变,病灶沿支气管树分布,且支气管气像典型,病灶与肺之分界相对清楚。增强C T显示病灶内血管造影征阳性。E:肝层面C T显示肝脏右叶后段空洞形成,约 3.0*1.5cm大小,并周围低密度区。肝脏病灶穿刺活检诊断为肝脏结核性脓肿。两下肺病灶为肝脏脓肿破入右侧肺内,并经支气管引流再次进入两下肺所致的肺叶性和肺段性干酪性改变。
A B
C D
图 5 男38岁, A:胸片显示右侧中下肺野及左肺斑片状及片状阴影,形态不整,密度不均,并间夹有结节样阴影。B、C、D:C T显示两肺多叶多段性分布的片状阴影,大小不一,密度尚均,边缘清楚,部分阴影内可见支气管气像。右下肺尚可见粟粒样阴影。痰涂片可见结核杆菌阳性。影像表现符合继发性肺结核的多种形态影像共存的特点。
(五)表现为多发结节样阴影的肺结核病变
在继发性肺结核中有时表现为两肺散在分布的结节样阴影,结节病灶0.2cm~2.0cm大小不一,边缘清楚。这种表现与通常继发性肺结核的片状、结节状、或伴有空洞和小叶中心性阴影等表现迥然不同,病理学告诉我们,这种多发性结节多为结核性肉芽肿性炎症,可能与机体抵抗力状况和感染结
核菌的毒力不同等有关。在影像诊断时,两肺多发性病变应重点分析其病灶形态,确定是多发性小片状阴影或是多发性结节阴影,对确定为非特异性炎症和确定为肺结核病变甚为重要,切不可将边缘较为清楚的小片状阴影误认为结节阴影。CT引导下的病灶穿刺活检,可能是诊断这种小结节病灶最好的方法,当然结合年龄因素、临床表现和抗炎试验治疗等有助于肺结核的诊断(图6)。
A B
C D
E F
图 6 男14岁,A:胸片显示两中下肺多发性结节,以两下肺为甚。B、C、D:C T显示两中下肺多发性结节,0.2cm~2.0cm大小不一,边缘清楚。病灶散在分布于上叶前段、中叶和下叶基底段,无特定的分布部位。E、F:在C T引导下取左肺下肺胸膜下病灶穿刺活检,经HE染色,病理诊断为结核性肉芽肿性炎症,符合肺结核诊断。
(六)表现为肿瘤样阴影的结核性肉芽肿或结核干酪团块
在继发性肺结核中表现为肿块阴影的常见为结核球形成,典型的结核球凭借病灶边缘光滑,多无分叶,或病灶内部局限性融解,增强扫描病灶包膜强化或边缘强化中心相对不强化,或伴有卫星病灶等容易诊断。结核干酪团块也是一种较为常见的团块状阴影,病灶通常表现为不规则形态,与肺癌的鉴别相对困难,通常选择增强扫描分析其强化特点和诊断病灶内部局限性融解等,仍然有助于与肺癌的鉴别。但肺结核表现为较大的肉芽肿性病灶,边缘浅分叶,并伴有胸膜凹陷征等,尤其是发生于50岁以上者与肺癌的鉴别极为困难。在分析诊断中,对于这种肿块性病变,首先必须排除恶性病变。应重点分析病灶的边缘特点,有无毛刺和分叶征,不可将不整之边缘简单的理解为分叶征,亦应重点分析病灶内部有无局限性融解或低密度,尤其是小的空洞在肺结核的诊断中具有重要价值。增强CT扫描是肺部肿块或球形病灶鉴别诊断中必不可少的检查方法,CT引导下的肺部病灶穿刺活检技术在肺部肿块性病灶的鉴别诊断中最具价值。(图7)
A B
C D
E
图7 男45;A:胸片显示右下肺野球形状阴影,约 2.5cm*2.2cm大小,边缘欠清。B、C、D:C T显示病灶位于右肺中叶,骑跨于斜裂下段并突入右肺下叶。边缘似可见浅分叶,有胸膜凹陷征,周围清晰。增强C T显示病灶不均匀强化,延时扫描最大增强值达80Hu,平扫C T值仅为27~32Hu。E:手术病灶切除病理诊断为结核性肉芽肿性炎症,可见多核巨细胞。
(七)表现为厚壁空洞阴影的肺结核病变
肺结核空洞是继发性肺结核中一种常见的表现形式,虽然结核空洞多表现为内壁光滑,无壁上结节,空洞周围可见卫星病灶和少量的纤维性改变,一般不难诊断,但当肺结核空洞洞壁呈显著厚壁时,应与肺癌空洞相鉴别。肺癌空洞依据其组织类型不同而不同,肺鳞癌空洞主要表现为厚壁,形态不整,壁上结节等,而肺腺癌空洞主要表现为洞壁虫蚀状改变,参差不齐,并可见多发性分隔改变等。在分析诊断时首先必须充分显示空洞的特点,CT检查是显示空洞的首选方法。此外,在评价空洞内壁形态特点的同时还应注意分析空洞外壁的状况。必要时进行CT增强及CT引导下病灶穿刺活检诊断,痰查癌细胞和结核菌等显然有助于两者的鉴别(图8)。
A B
C D
E F
图8 男 58岁;A :胸片显示右肺上叶空洞病变,壁厚大于0.3cm ,且内壁尚光滑。空洞内上方软组织阴影。右下肺野外带结节影,边缘光滑,右下肺门淋巴结肿大。B 、C 、D :C T 显示右肺上叶前段软组织阴影,其内可见空洞形成,壁相对较厚,似可见壁上结节。E 、F :CT 引导下右肺上叶病灶穿刺活检,病理诊断为结核性肉芽肿性炎症,肺结核空洞。(右下结节病灶亦同时穿刺病理诊断为未分化小细胞肺癌)
(八)表现为胸膜异常增厚的结核病变
当继发性肺结核病变范围较为广泛并波及到胸膜时,可出现病灶邻近部位胸膜的结核性炎症反应,在影像表现上一般较为局限,多呈条状或幕状胸膜增厚粘连改变。但少数病例则表现为一侧或两侧胸膜的广泛增厚,与肺之分界的边缘不规则,甚至呈结节状改变,与胸膜间皮瘤的胸膜异常增厚极其相似。在影像分析上应重点分析增厚胸膜的程度、与肺之分界的状况和肺内病灶的影像特点等。值得注意是,肋胸膜和叶间胸膜同时板层状或结节状增厚往往是恶性胸膜间皮瘤的重要特点之一,疑难病例应积极进行CT 引导下的胸膜穿刺活检诊断(图9)。
A B
C D
E
图9男25岁;A:胸片显示两侧上中肺野较广泛分布的斑片状结节状阴影,边缘欠清。两侧胸膜增厚显著,与肺之分界轻度不规则状,右水平裂外端亦见增厚改变,两侧胸腔少量积液使肋膈角变钝。B、C;C T显示两肺广泛分布的小片状和结节状阴影,结节形态不整,边缘尚清,两上胸膜增厚显著,与肺之分界呈结节状或不规则状,肺尖部胸膜增厚更甚。D、E:C T引导下取右上增厚胸膜穿刺活检,病理诊断为肺结核肉芽肿性炎症,并可见典型的多核巨细胞。
综上所述,继发性肺结核的影像学表现是多种多样的,有时是极为复杂的,随着肺结核病变不同的病理变化和不同的进展方式而表现不同。在肺结核性炎症的渗出性病变、增殖性病变和变质性病变三种病理变化中,往往以
变质性炎症占相对主导地位,且相互交织,同时结核性病变的良性转归也常
常穿插其中。因此,准确认识肺结核基本病变的影像学表现是正确诊断肺结核的前提,对疑似肺结核的肺部炎性病变采用抗感染试验性治疗是有效的鉴别手段,而对肺部疑难病例进行CT引导下的病灶穿刺活检诊断是最具价值的诊断技术。
胸片是发现肺结核的最常用方法,但由于具有影像重叠和密度分辨率低等缺点,以至临床经常出现漏诊和误诊现象。CT是当前最常用的影像学检查手段,在胸部领域更是如此。因此,把握继发性肺结核的CT影像学特点,无疑将有助于其诊断与鉴别诊断。
北京胸科医院周新华
肺部空洞得影像学鉴别诊断 一、肺内单发空洞 (1)肺内单发空洞得病变 1、周围型支气管肺癌:周围型肺癌得空洞发生率为2%~16%,其中:鳞状细胞癌占80%,腺癌与大细胞癌占20%,支气管肺泡癌可发生空洞或薄壁囊性病变,单发或多发、小细胞未分化癌一般不发生空洞、 2、肺结核:在成人肺结核中空洞约占40%。主要见于继发性肺结核,少数原发病灶也可形成空洞。空洞可能为厚壁或薄壁、肺结核得空洞分为:(1)浸润干酪灶得空洞:为浸润病变内发生干酪性坏死后产生得空洞、洞壁较薄,主要由增生得结核性肉芽组织构成,内壁为较薄得干酪性物质。(2)纤维干酪空洞及干酪空洞:病灶发生得空洞,洞壁有较厚得干酪层及较薄得结核性肉芽组织与纤维包膜。结核球得纤维包膜完整、(3)纤维空洞:具有典型得干酪性坏死、结核性肉芽组织与纤维组织3层结构。纤维组织为空洞壁得主要成分,由于纤维组织得收缩与牵拉,空洞形态不规则。?3.肺脓肿:急性肺脓肿得壁主要为炎性渗出病变,慢性肺脓肿得壁以纤维组织占主要成分。肺脓肿发生于肺炎后、吸入性及由肺外蔓延得病变,后者见于阿米巴肺脓肿、 4。肺霉菌病:主要见于新型隐球菌、笰状菌等、?5。尘肺空洞:空洞发生在进行性尘肺融合块得基础上,常合并肺结核。空洞病灶较大,形态不规则,洞壁以厚壁为主,薄厚不均。内壁为较薄层得干为结核球或干酪壁、薄壁或厚度不均匀、?6。其她疾病:如肺梗死与结节病等。?(二)肺内单发空洞得鉴别诊断?单发空洞得鉴别诊断就是根据空洞病变得大小、洞壁得厚度、空洞内外缘得表现、洞内及周围得异常形态等。 1. 空洞病变得大小:2cm以下结节发生空洞以肺结核多见,肺癌在2cm以下较少发生空洞。4cm以上得肿块发生空洞多见于肺癌。有得肺结核空洞如纤维厚壁空洞与纤维干酪空洞也较大,前者形态不规则,后者有得与肺癌鉴别困难,需结合临床及实验室检查、慢性肺脓肿空洞可较大或较小。煤工尘肺空洞病灶较大。 2.空洞壁得厚度:一般将洞壁厚3mm以上称为厚壁空洞,<3mm薄壁空洞。厚壁空洞得疾病较多,常见于肺癌、肺结核得纤维干酪空洞、干酪空洞与纤维厚壁空洞,以及急性及慢性肺脓肿。薄壁空洞见于肺结核得浸润干酪灶空洞与纤维薄壁空洞。空洞壁薄厚不均见于肺癌与肺结核,明显得厚度不均匀使空洞为偏心性或特殊形态。肺癌空洞得壁一般在肺门侧较厚,空洞多偏于外侧。结核球在引流支气管开口处得干酪病变最先软化,因此空洞腔开始多位于病变得肺门侧,即与引流支气管相连处,呈小圆形。空洞进一步发展呈新月状,也多位于病变得肺门侧,最后可形成类圆形空洞、霉菌引起得空洞根据病原菌种类不同可为厚壁、薄壁或厚薄不均、?3、空洞得内缘:内缘光滑见于肺脓肿、肺结核纤维空洞;内缘毛糙见于肺脓肿、肺结核得纤维干酪空洞;空洞内缘凹凸不平见于肺癌与肺结核纤维干酪空洞;空洞内缘得壁结节主要发生于肺癌,肺结核纤维干酪空洞内得未液化得干酪物质也可以形成壁结节。?4。空洞得外缘:空洞外缘清楚者见于肺结核纤维干酪空洞、慢性肺脓肿,有得肺癌空洞得外缘也光滑清楚。外缘有毛刺及“ 放射冠”影像者见于肺结核得纤维厚壁空洞与肺癌。外缘有分叶者多见于肺癌、?5、空洞周围:卫星灶见于肺结核得各种空洞。病变与胸膜之间得线状影像在肺癌、肺结核与肺脓肿空洞均可出现。空洞周围有片状浸润影像者为急性肺脓肿、浸润干酪灶空洞,慢性肺脓肿附近有得可见局限得片状影像、空洞周围有明显得肺气肿与纤维索条影者多见于尘肺、 6、空洞腔内容物:气液平面主要见于急性肺脓肿。一般认为肺结核空洞无气液面,但有得研究指出,气液面在肺结核空洞占9%~21%,多为合并感染及出血、空洞内得固体成分为肿瘤结节、干酪坏死物、凝血块与霉菌球等,在空洞内气体得衬托下使空洞表现为不同得形态。霉菌球发生于肺癌、肺结核及慢性肺脓肿空洞,或支气管扩张、肺囊肿内,为类圆形可移动得结节,多位于坠积部位。新月形空洞为弓形得气体影,总就是位于霉菌球得上方。若空洞内容物与洞壁附着,如侵袭性笰状菌病、肺癌、肺结核空洞,新月形得气体影可位于
---------------------------------------------------------------最新资料推荐------------------------------------------------------ 肺结核的影像学诊断 肺结核的影像学诊断【摘要】已经应用了一个多世纪的常规 X 线检查,被公认为是肺结核早期发现与早期诊断不可缺少的、简单的方法; 20 世纪 80 年代后出现的计算机断层扫描(CT) 、磁共振成像(MRI) 、超声断层显像(US) 、放射性同位素扫描(RI) 四大影像学诊断技术,更是肺结核诊断与鉴别诊断最准确可靠的手段。 影像学检查结果缺乏特异性,虽对肺结核有很准确的发现诊断与定位诊断作用,但定性诊断作用不大,单靠影像学检查诊断肺结核的误差可高达 20%~30%。 【关键词】肺结核诊断影像学一肺结核影像学检查病变的特点胸部影像学检查,肺结核病灶普遍显示以下特点,病灶的特点是肺结核诊断与鉴别诊断的重要依据: 1. 病灶部位多发生在肺的上部与后部,即上叶后段或尖后段,其次是下叶背段及下叶后基底段。 2. 病灶范围多局限于一个肺段或多个肺段。 3. 病灶多形性肺部同时存在多种性质的病变,如渗出、增殖、干酪、纤维化、钙化。 4. 空洞多多数病例形成各种性质的空洞,如无壁空洞、薄壁空洞、张力空洞、干酪厚壁空洞、纤维厚壁空洞等, 1 / 6
各具结核性空洞的影像学特征。 5. 支气管播散在病灶的远端或对侧肺部,可发生支气管(管道) 播散,是肺结核的一大特征。 6. 胸膜病变多影像学尤其是病理学检查,肺结核都存在不同程度的胸膜病变,如胸膜浸润、渗出胸液、肥厚、粘连。 7. 球形病灶即结核球,单发的多,多发的少;肺结核球多,胸膜结核球少;直径多在 3cm 以下;周围有卫星灶,近心端有引流支气管形成,这种特征可与肺部其他疾病的球形病灶相鉴别。 8. 动态变化结核病灶的吸收、消失或增大均较缓慢,一般在 1个月内发生变化的很小。 二各种影像学检查方法的诊断价值 1. 常规 X 线检查诊断胸部 X 线透视是线索检查方式与因症就诊方式筛选并早期发现肺结核病人的通用方法;胸部正位片与侧位片能诊断绝大多数肺结核,与病理诊断符合率高达 95%;胸部断层片对微小病灶、小空洞、胸内肿大淋巴结显影更清晰,发现率更高;在CT 出现之前,若同时拍胸部正位片、侧位片、断层片检查,有相当于 CT 检查的诊断作用,目前胸部透视与拍胸片,仍然是诊断肺结核的首选和常规方法。 2. CT 检查诊断 CT 对肺结核的发现诊断和定位诊断的准确率可达 100%,定性诊断的准确性却较一般 X 线差。
肺结核影像学诊断 肺结核是最常见的胸部疾病之一。近年来肺结核的发病率明显提高。免疫损害患者的增多是结核病发病率增高的重要原因。肺结核的影像检查方法有常规X线胸片、CT、HRCT等。本文着重介绍肺结核的影像表现及病理基础。 一、肺结核的基本病理表现 认识肺结核的病理表现是理解其影像的基础。肺结核的主要病理改变为渗出性改变、增殖性改变和干酷性坏死。此三种病变,尤其是前两种,常同时存在。渗出性病变为肺泡内的结核性炎性渗出,经治疗后可残存不同程度的纤维瘢痕组织,增殖性病变是结核肉芽肿,即结核结节。干酪性坏死为特异性坏死性病灶。 对于免疫功能尤其T细胞免疫未形成者,吸入肺内的结核菌经淋巴管达胸膜及肺门淋巴结,引起胸腔积液及肺门淋巴结肿大。未被肺门淋巴结阻留的结核菌可发生血行播散。 结核菌的初次感染引起了机体T细胞的免疫状态,再次的结核感染引起的病变为继发性结核感染。继发性结核感染可由再次进人体内的结核菌引起,或来自支气管内的初次感染的病灶。含有结核菌的分泌物经由支气管播散,形成局灶性的渗出性成增殖性病灶。病变内的干酪性坏死灶液化后经由支气管排出则形成空洞肺结核经治疗可痊愈。病变可残留纤维化,继而形成痰痕。严重的瘢痕组织引起支气管牵拉性扩张及病灶周围肺气肿。对于空洞性病变。可因支气管闭塞,空洞内充满干酪性物质而形成包裹性的干酪灶。若空洞仍残存,洞壁的肉芽组织消失,形成薄壁空洞,称为开放性治愈。若空洞消失及纤维化,称为瘢痕性愈合。 二、肺结核的X线诊断 1、原发性肺结核:在肺结核发病率较高的地区或年代,原发性肺结核几乎均见于婴、幼儿。近年来成人原发性肺结核患者有所增加。肺结核初发感染的X线表现为胸腔积液,多组淋巴结肿大,原发性肺结核的诊断标准为:PPD实验较为阳性,既往无结核病史,淋巴结肿大、胸水、以往的X线表现正常。可为合并多脏器病变的粟粒性肺结核。 2、成人继发性肺结核:有慢性支气管感染及结核中毒症状,在此基础上具有特征性的X线表现容易确定诊断。其典型的X线表现为:病变位于肺结核的好发部位,即为上叶尖后段及下叶背段,阴影形态为斑片、浸润、结节及融合影像,病变可按肺段分布,常伴有播散及空洞。肺结核的临床确诊方法为痰培养及涂片检查。 三、肺结核的CT诊断 1、胸内淋巴结核 无论是原发性肺结核或继发性肺结核均可有淋巴结肿大,结核病变多发生于4R、4L、7、11R、11L等区淋巴结。病变淋巴结一般小于2cm,但可融合成较大的结节,活动性的淋巴结核病变中央部可有干酪性坏死,CT增强扫描干酪性坏死部位不强化,仅有边缘强化。陈旧性或愈合的淋巴结结核病变可见钙化,其形态为斑片或全部钙化。 2、血行播散型肺结核此型肺结核为大量结核菌在短期内进入血内所致,基本病理形态为位于肺间质内的结核结节。主要的HRCT表现为: (1)肺内弥漫分布的粟粒状结节影像:结节的大小基本一致,多数为1-3mm,少数结可达5mm,约占所有结节的5%-10%。有的结节可增长较大,或融合。结节具有间质性结节边缘清楚的特点。在肺内结节呈弥漫分布,可位于小叶中心、支气管血管束、小叶间隔及胸膜下。 (2)毛玻璃密度:此为血行播散型肺结核的较常见的HRCT表现。形态为斑片状,其内可见血管影象。病变分布不均匀。支气管活检为镜下多发干酪结节,其内有少量抗酸杆菌。也有的作者认为毛玻璃密度由多种因素所致,如多发的小的肉芽肿所致,肺的间隔间质增厚,肺泡腔的细胞浸润和水肿等。在一组25例血行播散型结核病例中有毛玻璃密度23例。
脊柱结核治疗指南 脊柱结核(spinal tuberculosis)因循环障碍及结核感染引起椎体病变所致。受累的脊柱表现有骨质破坏及坏死,有干酪样改变和脓肿形成,椎体因病变和承重而发生塌陷,使脊柱形成弯度,棘突隆起,背部有驼峰畸形,胸椎结核尤为明显。脊柱结核约占骨关节结核总数的一半,其中以儿童和青少年发生最多,所有脊椎均可受累。以腰椎为多见,胸椎次之,胸腰段占第三位,颈椎和骶椎较少见。其中,椎体结核约占 99%、椎弓结核占 1%左右。 疾病分类 一、根据病程对脊柱结合进行了新的分期: 1.活动期,表现发热、盗汗、消瘦、腰背疼痛、僵硬、神经功能障碍、窦道等; 2.稳定性,脊柱结核病灶已稳定,临床上已经不需要抗结核治疗。如没有形成严重后凸畸形,没有神经受压功能障碍,没有脊柱不稳时为临床治愈;如出现后遗症时(如逐渐形成后凸畸形、神经功能障碍和脊柱不稳)需进一步治疗。我们治疗的目的就是运用各种方法将活动期的脊柱结核顺利进入稳定期,临床大多数求治的患者大多数是属活动期,约占85%—95%。 二、脊柱结核还有从CT 的影像分为四型: 1.碎片型:椎体破坏后留下小碎片,其椎旁有低密度的软组织阴影,其中常有散在的小碎片; 2.溶骨型:椎体前缘或中心有溶骨性破坏区; 3.骨膜下型:椎体前缘有参差不齐的骨性破坏,椎旁软组织中常可见环形或半环形钙化影像; 4.局限性骨破坏型:破坏区周围时有硬化带。 三、最常见分型以初起病变所在的部位不同,而将脊柱结核分为四型。 1.椎体中心型(The center of the vertebral body type) 病变起于椎体中心松质骨,椎体破坏后塌陷呈楔形,小儿多见因此又称幼儿型,椎体周围软骨成份多,中心骨化部分病变发展后可有塌陷。早期椎间隙尚在。此型应与椎体肿瘤特别是转移癌鉴别。 2.椎体边缘型(The edge of the vertebral body type)
肺结核的影像学诊断(一) 【摘要】已经应用了一个多世纪的常规X线检查,被公认为是肺结核早期发现与早期诊断不可缺少的、简单的方法;20世纪80年代后出现的计算机断层扫描(CT)、磁共振成像(MRI)、超声断层显像(US)、放射性同位素扫描(RI)四大影像学诊断技术,更是肺结核诊断与鉴别诊断最准确可靠的手段。影像学检查结果缺乏特异性,虽对肺结核有很准确的发现诊断与定位诊断作用,但定性诊断作用不大,单靠影像学检查诊断肺结核的误差可高达20%~30%。【关键词】肺结核诊断影像学 一肺结核影像学检查病变的特点 胸部影像学检查,肺结核病灶普遍显示以下特点,病灶的特点是肺结核诊断与鉴别诊断的重要依据: 1.病灶部位多发生在肺的上部与后部,即上叶后段或尖后段,其次是下叶背段及下叶后基底段。 2.病灶范围多局限于一个肺段或多个肺段。 3.病灶多形性肺部同时存在多种性质的病变,如渗出、增殖、干酪、纤维化、钙化。 4.空洞多多数病例形成各种性质的空洞,如无壁空洞、薄壁空洞、张力空洞、干酪厚壁空洞、纤维厚壁空洞等,各具结核性空洞的影像学特征。 5.支气管播散在病灶的远端或对侧肺部,可发生支气管(管道)播散,是肺结核的一大特征。 6.胸膜病变多影像学尤其是病理学检查,肺结核都存在不同程度的胸膜病变,如胸膜浸润、渗出胸液、肥厚、粘连。 7.球形病灶即结核球,单发的多,多发的少;肺结核球多,胸膜结核球少;直径多在3cm以下;周围有卫星灶,近心端有引流支气管形成,这种特征可与肺部其他疾病的球形病灶相鉴别。 8.动态变化结核病灶的吸收、消失或增大均较缓慢,一般在1个月内发生变化的很小。 二各种影像学检查方法的诊断价值 1.常规X线检查诊断胸部X线透视是线索检查方式与因症就诊方式筛选并早期发现肺结核病人的通用方法;胸部正位片与侧位片能诊断绝大多数肺结核,与病理诊断符合率高达95%;胸部断层片对微小病灶、小空洞、胸内肿大淋巴结显影更清晰,发现率更高;在CT出现之前,若同时拍胸部正位片、侧位片、断层片检查,有相当于CT检查的诊断作用,目前胸部透视与拍胸片,仍然是诊断肺结核的首选和常规方法。 2.CT检查诊断CT对肺结核的发现诊断和定位诊断的准确率可达100%,定性诊断的准确性却较一般X线差。 CT检查对肺结核有以下诊断价值:①CT能发现一般X线难以发现的胸部10个隐蔽部位的病变,如气管内、肺尖区、肺门旁、脊柱旁、心脏后、胸膜缘、膈面上、膈面后、胸水掩盖处;②CT尤其是薄层CT能清楚显示急性粟粒型肺结核粟粒样病灶的分布、大小与密度均匀,即“三均匀”的特征,此特征可与其他弥漫性肺病相鉴别;③对肺或胸膜的结核球与其他孤立性球形病灶有很好的鉴别诊断作用;④能区别结核性空洞的类型,对结核性空洞与非结核性空洞有鉴别诊断作用;⑤对囊性病灶与实质性病灶有很好的鉴别诊断作用;⑥CT 尤其是纵隔窗层面,能发现很小的钙化灶,若发现钙化灶,是诊断结核病的重要依据;⑦对胸内淋巴结结核有很好的发现与诊断作用,淋巴结结核直径多在15~20mm之间,大于20mm者多为肿瘤,胸内淋巴结结核有“六多”表现,即单侧多、右侧多、单组多、单个多、肺门多、肿瘤型多,CT还能发现体检难以发现的锁骨上窝与腋窝淋巴结核;⑧对支气管结核的肉芽型和瘢痕狭窄型显示很佳,对不能做纤维支气管镜检查的患者,有很好的诊断作用,对结核性支气管扩张和结核性瘘管的诊断,CT可以取代支气管或痿管的造影检查;⑨对胸膜结核的诊断,CT发现胸水的敏感性仅决于B超检查,对少量(150ml)、包裹性胸液、叶间
原老的肺结核分型,现结核病分型为3+4合并为3型, 5为Ⅳ型,其Ⅴ型为肺外结核 X线检查 1.原发型肺结核(Ⅰ型)原核经久不愈,甚至扩展至附近淋巴结,称为支气管淋巴结结核。在肺部有原发灶,相应的淋巴管增粗及肺门淋巴结肿大。机体初次受到结核菌的感染而发生的病变,是肺发型肺结核是指初次感染结核菌引起的疾病,包括原发综合征和支气管淋巴结核。人体抵抗力低时,结核菌被吸入到肺部形成局限性支气管肺炎,称为原发病灶。结核菌经淋巴管到达肺门淋巴结而引起淋巴管炎和淋巴结炎。肺的原发病灶、淋巴管炎和局部淋巴结炎三者构成原发综合征。多见于儿童及人烟稀少地区的成年人,发病率低,临床症状轻,预后良好。绝大多数病灶被吸收、液化或钙化,偶可形成干酪样坏死,出现空洞,造成结核播散。少数肺门淋巴结结结核中最轻的一种。 2.血行播散型肺结核(Ⅱ型)包括:①急性粟粒型肺结核:是结核菌一次或短时间进入血液循环引起的,可以是全身播散或仅局限于肺内。全身中毒症状重,可有高热、呼吸困难等,可并发结核性脑膜炎。X线显示两肺均匀一致的粟粒状阴影。早期透视不明显,不易及时诊断。②亚急性或慢性血行播散型肺结核:在机体具有一定免疫力的基础上,由于少量结核菌多次侵入血循环引起。临床症状具有反复性和阶段性特点,病情发展较慢。X线表现为大小不等、新旧不一的病灶,分布不均,多在两肺上、中野。 3.浸润型肺结核(Ⅲ型)浸润型肺结核是临床上最常见的一种类型,成人肺结核以此型居多,约占肺结核的80%.感染来源主要是过去经血行播散潜伏在肺内的结核菌,重新生长繁殖(内源性感染);其次是与排菌患者接触密切,再次发生感染(外源性感染),临床症状因病灶性质、范围及机体的反应性有所不同。一般在初期时,中毒症状多不明显;如果病变进展,可有发热、盗汗、消瘦、胸痛、咳嗽、咳痰甚至咯血等症状。病变多在上叶尖、后段或下叶的背段,故在两侧锁骨上下区或肩胛间区有时可听到湿啰音。X线检查可见大小不等、密度不均、模糊斑片状阴影,其间可有条索状阴影。病变进展可形成空洞,常经支气管播散至两肺其他部位。如机体免疫力显著低下,同时对结核菌变态反应异常增高时,可以形成大片状或小片状多发的干酪样坏死,称为“干酪性肺炎”。X线表现为大片浓的致密阴影,可出现蚕食样空洞。如机体免疫力好转、增强时,渗出性或干酪坏死灶被纤维包围,或空洞引流造成支气管阻塞,致空洞内干酪样物干涸,凝集成球状。称为结核球。 4.慢性纤维空洞型肺结核(Ⅳ型)是肺结核病晚期表现。由于肺结核空洞长期不愈,随机体免疫力高低而改变,使病灶吸收、修复或恶化反复交替出现,导致病变广泛,纤维化病变较多,形成慢性纤维空洞型肺结核。其临床特点是:①病程长,疾病消长过程中,表现为好转与恶化反复出现;②由于空洞长期不愈,经常排菌,成为主要的传染源;③X线显示一侧或两侧单个或多个厚壁空洞,多伴有支气管播散病灶及病灶广泛纤维化、代偿性肺气肿和胸膜肥厚。临床常表现呼吸困难,容易并发感染及大咯血使病情更趋于恶化,体征多样,多 死于呼吸循环衰竭。 5.结核性胸膜炎(V型)是胸膜感染结核菌或对结核菌过敏反应所致,常见于青壮年, 临床分为干性及渗出性两种。