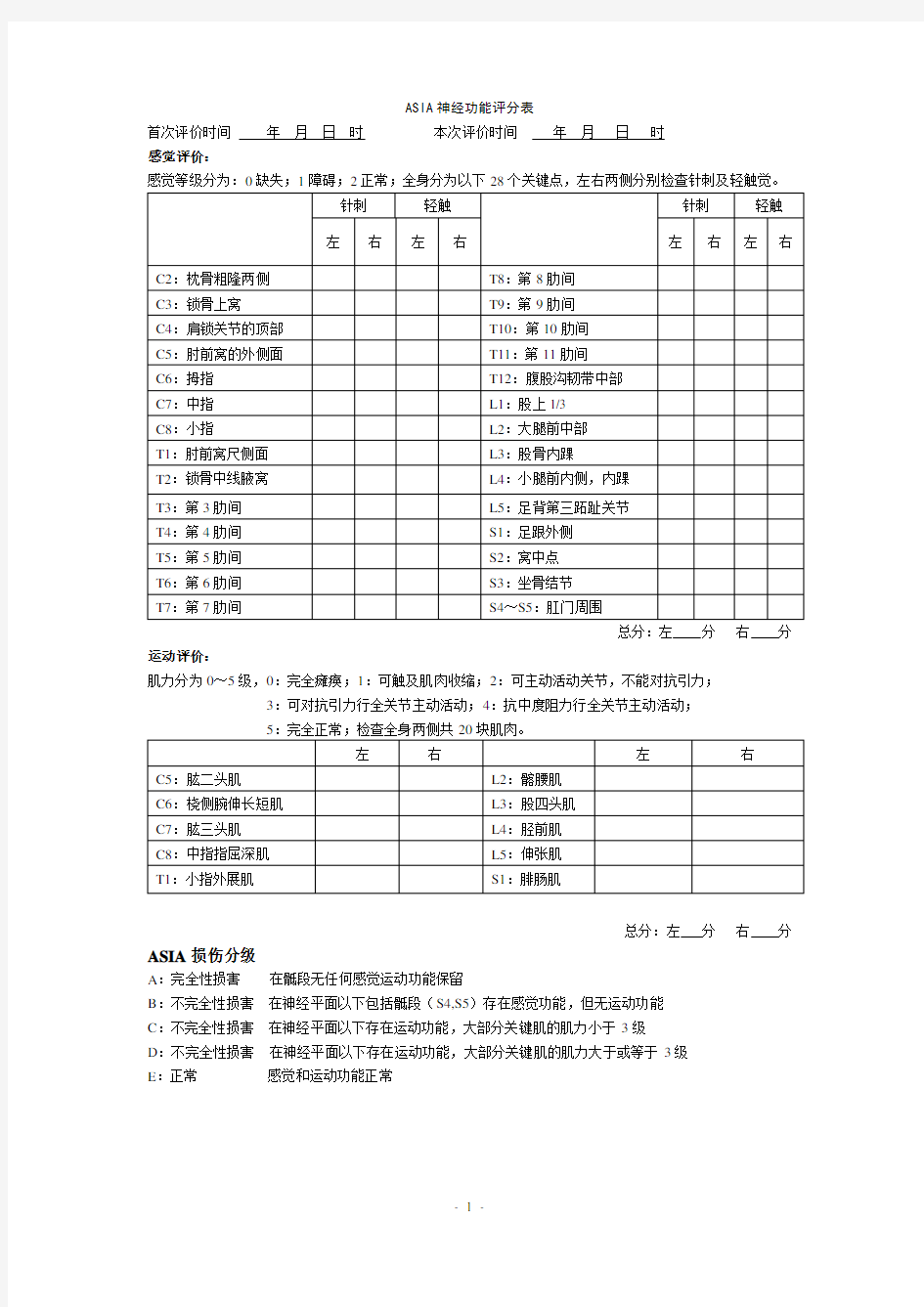

ASIA神经功能评分表
首次评价时间年月日时本次评价时间年月日时
感觉评价:
感觉等级分为:0缺失;1障碍;2正常;全身分为以下28个关键点,左右两侧分别检查针刺及轻触觉。
总分:左分右分运动评价:
肌力分为0~5级,0:完全瘫痪;1:可触及肌肉收缩;2:可主动活动关节,不能对抗引力;
3:可对抗引力行全关节主动活动;4:抗中度阻力行全关节主动活动;
总分:左分右分ASIA损伤分级
A:完全性损害在骶段无任何感觉运动功能保留
B:不完全性损害在神经平面以下包括骶段(S4,S5)存在感觉功能,但无运动功能
C:不完全性损害在神经平面以下存在运动功能,大部分关键肌的肌力小于3级
D:不完全性损害在神经平面以下存在运动功能,大部分关键肌的肌力大于或等于3级
E:正常感觉和运动功能正常
面瘫病(周围性面神经麻痹) 中医诊疗方案 2018年版
面瘫病(周围性面神经麻痹) 中医诊疗方案 面瘫病诊疗方案以国家中医药管理局和陕西省中医药管理局诊疗方案为基础,参照“十五”规划教材,结合我院设备、人才实际,融入科室专家的个人经验制定。 本病相当于西医的周围性面神经麻痹。 一、诊断 (一)疾病诊断 1.中医诊断标准:参照普通高等教育“十五”国家级规划教材《针灸学》(石学敏主编,中国中医药出版社,2007年)。 (1)起病突然,春秋为多,常有受寒史或一侧面颊、耳内、耳后完骨处的疼痛或发热。 (2)一侧面部板滞,麻木,流泪,额纹消失,鼻唇沟变浅,眼不能闭合,口角向健侧牵拉。 (3)一侧不能作鼻炎,鼓腮,露齿等动作。 (4)肌电图可表现为异常。 2.西医诊断标准:参照普通高等教育“十五”国家级规划教材《神经病学》第五版(王维治主编,人民卫生出版社,2004年)。 (1)病史:起病急,常有受凉吹风史,或有病毒感染史,如迎风乘车、窗下入睡等。 (2)症状:首先症状为患侧耳后、耳下或乳突区疼痛,1~2日出现面部表情肌的瘫痪,3~4日达高峰。多在洗漱时感到面肌活动不
灵、羞明流泪、口角漏水,进食时挟食,发现面部歪斜而来就诊。 (3)体征:一侧面部表情肌瘫痪,病侧额纹减少或消失,眼裂变大、闭眼不全或不能,试闭眼时病侧眼球向上转动,露出白色巩膜,称贝尔(Bell)现象。鼻唇沟变浅、口角下垂、示齿时口角歪向健侧,鼓腮、吹口哨时漏气,食物易滞留于病侧齿颊之间。 (4)除面部表情肌瘫痪外,由于面神经损害部位不同尚有如下表现: 鼓索神经近端病变:舌前2/3味觉减退或消失。 镫骨肌神经近端病变:舌前2/3味觉减退或消失与听觉过敏。 膝状神经节病变:舌前2/3味觉减退或消失与听觉过敏,还有乳突部疼痛,耳廓、外耳道感觉减退,外耳道或鼓膜出现疱疹,为带状疱疹病毒引起的膝状神经节炎,称为Ramsay-Hunt综合症。 (5)脑CT、MRI检查正常,排除中枢性面神经麻痹。 (二)疾病分期 1.急性期:发病15天以内。 2.恢复期:发病16天至6个月(发病半月—面肌连带运动出现)。 3.后遗症期(联动期和痉挛期):发病6个月以上(面肌连带运动出现以后)。 (三)证候诊断 急性期 1.风寒阻络证:起病突然,口眼歪斜,眼睑闭合不全,伴畏风恶寒,或头痛鼻塞,面肌发紧,或面部有蚁行感,面肌跳动,肌肉关节
面瘫(面神经炎)中医诊疗方案 面瘫(面神经炎、面神经麻痹)是以面部表情肌群运动功能障碍为主要特征的一种常见病,一般症状是口眼歪斜。是一种常见病、多发病,不受年龄和性别限制。患者面部往往连最基本的抬眉、闭眼、鼓腮、努嘴等动作都无法完成。 一、中西医病名: 中医病名:面瘫 西医病名:面神经炎(面神经麻痹) 二、诊断 (一)疾病诊断 中医诊断标准:参照普通高等教育“十五”国家级规划教材《针灸学》(石学敏主编,中国中医药出版社,2007年)。 西医诊断标准:参照普通高等教育“十五”国家级规划教材《神经病学》第五版(王维治主编,人民卫生出版社,2004年)。 1、病史:起病急,常有受凉吹风史,或有病毒感染史。发病前一侧面颊、耳内、耳后乳突处疼痛。 2、表现:一侧面部表情肌突然瘫痪,病侧额纹变浅或消失,不能蹙眉,眼裂不能闭合、流泪,鼻唇沟变浅,口角下垂,鼓腮、吹口哨时漏气,食物易滞留于病侧齿颊间,可伴病侧舌前2/3味觉丧失,听觉过敏,多泪等。 3、脑CT、MRI检查正常。肌电图可表现为异常。 (二)疾病分期 1、早期(急性期):发病15天以内。 2、中期(恢复期):发病16天至6个月(发病半月--面肌连带运动出现)。 3、后遗症期(联动期和痉挛期):发病6个月以后(面肌连带运动出现以后)。 (三)证候分类 1、风寒袭络证:突然口眼歪斜,眼睑闭合不全,兼见面部有受寒史,舌淡苔薄白,脉浮紧。 2、风热袭络证:突然口眼歪斜,眼睑闭合不全,继发于感冒发热,或咽部感染史,舌红苔黄腻,脉浮数。 3、风痰阻络证:突然口眼歪斜,眼睑闭合不全,或面部抽搐,颜面麻木作
胀,伴头重如蒙、胸闷或呕吐痰涎,舌胖大,苔白腻,脉弦滑。 4、气虚血瘀证:口眼歪斜,眼睑闭合不全日久不愈,面肌时有抽搐,舌淡紫,苔薄白,脉细涩或细弱。 三、治疗方案 (一)中医药辨证治疗 1、风寒袭络证 治法:祛风散寒,温经通络。 方药:麻黄附子细辛汤加减。组成:炙麻黄、熟附子、细辛、荆芥、防风、白芷、藁本、桂枝、甘草等。 2、风热袭络证 治法:疏风清热,活血通络。 方药:大秦艽汤加减。秦艽、当归、蝉蜕、赤白芍、金银花、连翘、防风、板蓝根、地龙、生地、石膏等。 3、风痰阻络证 治法:祛风化痰,通络止痉。 方药:牵正散加减。白附子、白芥子、僵蚕、全蝎、防风、白芷、天麻、胆南星、陈皮等。 4、气虚血瘀证 治法:益气活血,通络止痉。 方药:补阳还五汤加减。黄芪、党参、鸡血藤、当归、川芎、赤芍、桃仁、红花、地龙、全蝎、僵蚕。 (二)针灸治疗:采用循经与面部局部三线法取穴。 1、体针 (1)早期(急性期) 治法:驱风祛邪,通经活络。 第一周:循经取穴,取四肢和头部外周的百会、风府、风池、太冲、合谷等穴位。针刺0.8~1寸,百会平补平泻,风府、风池、合谷泻法,太冲补法,留针30分钟。 第二周:循经取穴,取头部及面部外周的百会、风府、风池、太冲、合谷(健
面瘫病(面神经炎)诊疗方案 一、诊断 (一)疾病诊断 1. 中医诊断标准:参照普通高等教育“十五”国家级教材《针灸学》(石学敏主编,中国中医药出版社,2007年)。 (1)起病突然,春秋为多,常有受寒史或有一侧面颊、耳内、耳后完骨处的疼痛或发热。 (2)一侧面部板滞,麻木,流泪,额纹消失,鼻唇沟变浅,眼不能闭合,口角向健侧牵拉。 (3)一侧不能作闭眼,鼓腮,露齿等动作。 (4)肌电图可表现为异常。 2. 西医诊断标准:参照普通高等教育“十五”国家级规划教材《神经病学》第五版(王维治主编,人民卫生出版杜,2004年)。 (1)病史:起病急,常有受凉吹风史,或有病毒感染史。 (2)表现:一侧面部表情肌突然瘫痪、病侧额纹消失,眼裂不能闭合,鼻唇沟变 浅,口角下垂.鼓腮,吹口哨时漏气,食物易滞留于病侧齿颊间,可伴病侧舌前2/3 味觉丧失,听觉过敏,多泪等。 脑CT、MRI检查正常。 (二)疾病分期 1. 急性期:发病15天以内。 2. 恢复期:发病16天至6个月。 3. 后遗症期:发病6个月以上。 (三)证候诊断 1. 风寒袭络证:突然口眼歪斜,眼睑闭合不全,兼见面部有受寒史,舌淡苔薄白,脉浮紧。 2. 风热袭络证:突然口眼歪斜,眼睑闭合不全,继发于感冒发热,或咽部感染史,舌红苔黄腻,脉浮数。 3. 风痰袭络证:突然口眼歪斜,眼睑闭合不全,或面部抽搐,颜面麻木作胀,作头重如蒙、胸闷或呕吐痰涎,舌胖大,苔白腻,脉弦滑。 4. 气虚血瘀证:口眼歪斜,眼睑闭合不全,日久不愈,面肌时有抽搐,舌淡紫,苔薄白,脉细涩或细弱。 二、治疗方案 (一)针灸治疗:采用循经与面部局部取穴。 1.体针 (1)急性期 治法:驱风祛邪,通经活络。 主穴:攒竹四白阳白太阳颊车承浆地仓翳风合谷 ( 面部穴位取患侧,循经取穴取双侧) 配穴:风寒证者,配风池;风热证者,配曲池;风痰证者,配丰隆。 操作:在急性期,面部穴位手法不宜过重,针刺不宜过深,取穴不宜过多。面瘫早期治疗以浅刺轻刺为主,不宜使用电针,针刺量不宜过强。肢体远端的穴位行泻法且手法宜重。发病当日即可采用针灸治疗,可控制病情发展,缩短病程,
浅论不同神经功能评分标准在小鼠 EAE模型评价中的比较 【摘要】目的:比较不同的神经功能损伤评分标准对小鼠实验性自身免疫 性脑脊髓炎运动功能障碍评估的效能。方法:应用MOG35-55多肽加完全福氏佐剂乳化后 免疫20只C57BL/6小鼠,复制EAE小鼠模型,并使用3种不同的评分标准观察和评估实验动物的发病情况,对实验小鼠在发病初期、高峰期的神经功能障碍进行定量的功能损伤评价。结果:3种评分标准比较,在发 病初期,15分法和7分法评估神经损伤症状的敏感性相当,比5分法高;高峰期,以症状评分与病理评分的相关性程度来比较3种评分法的效度,15分法效度最高,7分法次之。结论:Weaver’s 15分法评价EAE模型神经功能损伤症状,具有明显的优势,推荐作为今后EAE研究的首选评分法。 【关键词】实验性自身免疫性脑脊髓炎动物模型评分标准 Abstract: Objective: To compare
several methods of clinical assessment standards in mice model of EAE. Methods: The mice models of experimental autoimmune encephalomyelitis (EAE) were established,and the neural symptoms and pathological changes were observed. Three clinical assessment methods,including 5-point,7-point and 15-point,were used to assess neurological function. Results: On the early onset,7-point,the 15-point disease score scales were more sensitivity than 5-point score scale to the incidence of disease. And the 15-point disease score scale was strongly correlated with pathological changes on EAE model and had good validity. Conclusion: The 15-point disease score scale has a obvious dominance for the assessment of the sympton of the neurological function. Therefore,the 15-point disease score scale is recommended as the first method
面瘫病
面瘫病(面神经炎) 一、病名及定义: 面瘫病初起多因正气不足、脉络空虚,风邪兼夹其它邪气乘虚入中面部脉络,以致颜面一侧营卫不和,脉络气血痹阻,筋络失养,纵缓不收而成。中医病名:面瘫病(TCD:BNV120)。西医病名为面神经炎(ICD-10:G51.802),是指茎乳孔内急性非化脓性的面神经炎,引起周围性面神经麻痹。 二、诊断标准: (一)中医诊断 1、中医诊断标准 参照《针灸学》(普通高等教育“十五”国家级教材,石学敏主编,中国中医药出版社,2007年版)中的诊断标准。 主要症状:一侧面部肌肉板滞、麻木、松弛,口角下垂、流涎。迎风流泪,眼睑不能闭合,额纹变浅或消失,鼻唇沟变浅,人中沟偏向健侧。 次要症状:常有受寒史或有一侧面颊、耳内、耳后完骨处的疼痛或有疱疹,头痛头晕,目赤肿痛,心烦 2、证候诊断 (1)风寒阻络:起病突然,口眼歪斜,眼睑闭合无力或不全,伴恶风寒,发热,肢体拘紧,肌肉关节酸痛,舌苔薄白,脉浮紧或浮缓。 (2)风热阻络:起病突然,口眼歪斜,伴口苦,咽干微渴,肢体肌肉酸痛,舌边尖微红,舌苔薄黄,脉浮数或弦数。 (3)风痰阻络:起病突然,口眼歪斜,或面部抽搐,患侧颜面麻木作胀,伴头重如蒙,胸膈满闷,呕吐痰涎,舌体胖大,苔白腻,脉弦滑。
(4)瘀血阻络:口眼歪斜,眼睑缩小,面肌时有抽搐,日久不愈,舌质紫黯,苔薄白或薄黄,脉弦涩。 (二)西医诊断 1、西医诊断标准 参照2004年出版《神经病学》(普通高等教育“十五”国家级规划教材第五版,王维治主编,人民卫生出版杜。)中有关面神经炎的诊断标准进行诊断。 (1)病史:起病急,常有受凉吹风史、病毒感染史或外伤史。 (2) 表现:一侧面部表情肌突然瘫痪、病侧额纹消失,眼裂不能闭合,鼻唇沟变浅,口角下垂,鼓腮、吹口哨时漏气,食物易滞留于病侧齿颊间,可伴病侧舌前2/3味觉丧失,听觉过敏,多泪等。 (3) 无神昏、肢体瘫痪等症状,实验室检查大多正常。脑CT、MRI检查正常。 2、疾病分期 急性期:发病10天以内。 恢复期:发病11天至3个月。 后遗症期:发病3个月以上。又称联动期和痉挛期,面肌连带运动出现以后。 三治疗方案 (一)中药治疗: 1 风寒阻络 治法:祛风散寒,通络和营。 推荐方药:小续命汤加减。麻黄6g、防己6g、杏仁6g、桂枝6g、白芍6g、防风6g、川芎6g、党参9g、黄芩6g、白附子9g、全蝎4.5g、僵蚕6g、生姜6g、甘草3g。 2 风热阻络
神经系统体格检查操作考核评分标准 (标准分100分) 考号:姓名: 项目评分标准标准分实得分 1.查体前准备(5分)1.查体前准备5分1)仪表端庄,着装整洁,站于患者右侧(1分); 2)患者体位正确(1分); 3)自我介绍,告知检查目的、内容、消除顾虑,取得同意和配合(1分);4)准备查体物品(听诊器、叩诊锤、音叉、棉签等)(1分); 5)手卫生(1分)。 2.神经系统体格检查 步骤(80分)2.1 一般检查 10分1)意识状态(1分); 2)体味及呼吸气味(1分); 3)发育及体型(1分); 4)营养状态(1分); 5)面容表情(1分); 6)语言、语调、语态和构音(1分); 7)姿势与步态(1分); 8)认知功能检查:记忆力、计算力、定向力检查(3分) 2.2颅神经检查22分1)嗅神经(1分); 2)视神经:(1)视力(2)视野(3)眼底(3分); 3)动眼神经、滑车神经、外展神经: (1)外观(1分); (2)眼球运动:是否受限及程度和方向、复视、眼震(2分); (3)瞳孔及其反射(1分)。 4)三叉神经:混合神经 (1)面部感觉(1分); (2)咀嚼肌运动:肌容积、颞肌咬肌肌力、翼状肌肌力(1分); (3)反射:角膜反射、下颌反射(1分);
5)面神经: (1)面肌运动:观察额纹、眼裂、鼻唇沟、口角,有无痉挛,然后做皱眉、瞬目、示齿、鼓腮、吹哨(1分); (2)味觉:舌前2/3味觉(1分); (3)反射:角膜反射(同三叉神经中)掌颌反射(1分); (4)副交感神经:膝状神经节病变泪液减少(1分)。 6)位听神经: (1)蜗神经:听力,Rinne试验(比较骨导与气导的听敏度)。Weber试验,比较双侧骨导(1分); (2)前庭神经:观察自发症状,冷水试验和转椅试验(1分); 7)舌咽神经、迷走神经 (1)运动:发“啊”音,软腭抬举、腭垂是否偏斜(1分); (2)感觉:触及咽喉壁粘膜,询问感觉(1分); (3)味觉:舌后1/3味觉(1分); (4)反射:咽反射(1分)。 8)副神经:向对侧转颈和同侧耸肩(1分); 9)舌下神经:伸舌有无偏斜、舌肌萎缩、肌束颤动(1分)。 2.3运动系统检查15分 1)肌容积:比较双侧对称部位肌肉体积,周径相差大于1cm为异常(1分);2)肌张力检查:嘱患者肌肉放松,触摸感觉肌肉硬度,并被动屈伸肢体感知阻力(2分); 3)肌力检查:嘱患者做肢体屈伸动作,检查者从相反方向给予阻力,测试患者对抗阻力的克服力量,两侧比较(6分); 4)不自主运动:舞蹈样动作,手足徐动,震颤等。以及出现的部位、范围、程度(2分); 5)共济运动 (1)指鼻试验(1分); (2)跟膝胫试验(1分); (3)轮替动作(1分); (4)闭目难立征(1分)。 6)膀胱叩诊:在耻骨联合上方进行,从上往下,由鼓音转浊音,判断膀胱充盈情况(2分)。 2.4感觉系统检查10分 1)浅感觉:痛觉(1分);触觉(1分);温度觉(1分); 2)深感觉:运动觉(1分);位置觉(1分);振动觉(1分); 3)复合(皮层)感觉:定位觉(1分);两点辨别觉(1分);图形觉(1分);实体觉(1分); 2.5反射检查23分 1)深反射检查: 肱二头肌反射(1分);肱三头肌反射(1分);挠骨膜反射(1分);膝反射(1分);踝反射(1分);阵挛:髌阵挛,踝阵挛(1分);霍夫曼征(1分)。
神经系统护理评估 目的: 1.评估患者神经系统功能及变化。 2.判断是否需要进一步治疗或治疗的效果。 相关理论知识: 1.神经系统包括由脑和脊髓组成的中枢部,以及与之相连的周围神经即脑神经、脊神经和内脏神经。 2.神经系统是人体结构和功能最复杂的系统,在体内起主导作用。其功能是:控制和调节其他系统的活动,使人体成为一个有机的整体;维持机体与外环境之间的统一。 3.神经系统评估是护理系统评估的重要组成部分。及时、准确的神经系统评估,可以判断神经系统的功能及变化,为进一步诊断、治疗提供资料,也可以为患者的抢救赢得宝贵的时间。 4.GCS—Glasgow昏迷评分表评定患者睁眼、言语及运动三方面的反应,根据所得评分高低可以反应意识障碍的程度。积分越低,表示意识障碍越严重。 5.本操作适用于需要严密观察神志、瞳孔、肌力变化的神经内外科患者。
1.神经系统评估要求准确性较高,需要护患双方的充分信任与合作。 2.评估过程中可能会对患者造成不适,但却可以及时发现患者的病情变化。 3.在评估过程中,需家属共同协助护士防止患者发生拔管、坠床、伤人等意外情况。 4.指导家属:患者出现意识程度下降,如难以唤醒、鼾声加重、大小便控制力下降和烦躁不安、剧烈头痛、呕吐等情况,及时告诉护士。 护理记录: 1.结果记录在ICU的重症记录单和神经系统的重症记录单上。 2.需记录:GCS总分、各分项分数、瞳孔大小、对光反射、肢体肌力、生命体征及其他所发现的阳性症状和体征。 3.护士签名及日期、时间。
神经内科护理床边体格检查流程 1.自我介绍,必要时放下同侧床栏。 2.询问睡眠情况,关注病人情绪。 3. 神经系统:神志,瞳孔大小及对光反应。 4. 口腔粘膜情况:观察有无出血,破损,白斑等。 5. 呼吸系统: ·要求听诊器紧贴病人皮肤,勿隔衣操作。 ·双侧对称听诊,听诊区域前胸为肺尖,肺中部,肺底部,后胸为两侧肩胛骨下端,两侧肺底部。 ·听诊时嘱病人做深呼吸,听诊时间1—2个呼吸回合。 ·有无咳嗽,咳痰,胸闷,咯血,气急等。 6. 循环系统:听诊心尖部心律及心率,有无心脏杂音,测脉搏。 7. 评估双上肢肌力,双手握力,双侧手指毛细血管充盈度。 8. 全身皮肤情况:特别是骨隆突部位,如后枕,耳廓,肩胛骨,尾骶部,足跟部,双侧踝部等。 9. 消化系统: ·视诊:观察腹部有无包块等。 ·听诊:以脐为中心,划十字,分为4个象限,分别听诊肠鸣音,每个象限听到一次即可,最后一个象限听诊1分钟。 ·触诊:从左下腹开始。 ·询问有无腹痛,腹胀,大便情况等。 10.泌尿系统:关注尿色,尿量等。 11.检查下肢肌力。 12.水肿:找到胫骨前端,用大拇指按压,检查有无水肿,同法按压双侧内外踝。 13.检查双侧足背动脉。 14.将双手放置患者足底,嘱患者用力蹬检查者,检查双下肢的力量。 15.对有留置针的患者,应该评估留针的部位,有无红肿痛,留置时间等;有引流管的患 者,检查敷料,引流管有无扭曲,折叠,引流量,色,性状等。 16.此流程为体检的基本过程,在体检过程中,应该根据病人的病情有针对性地再仔细询 问及检查,总的原则视具体情况而定。 附:神经内科病人根据不同病种体格检查的重点: ·脑梗塞:神志,瞳孔,面舌瘫,咽反射,肌力,肌张力,全身皮肤特别是骨隆突部位,深浅感觉,平衡能力(能够下床活动的病人),足背动脉等。 ·重症肌无力:咽反射,延髓肌,颈肌,呼吸机,四肢骨骼肌等。 ·格林—巴利综合征:面瘫,咽反射,深浅感觉。 ·癫痫:全身皮肤粘膜,包括口腔粘膜。 ·蛛网膜下腔出血:脑膜刺激征,睡眠,大便情况。 ·帕金森氏病:咽反射,震颤,面部表情,肌张力,步态,大小便情况等。
临床神经功能缺损评分标准 观察项目评分标准 意识(最大刺激,最佳反应)两项提问:1、年龄? 2、现在是几月?(相 差2岁或一个月算正 常) 均正常 一项正常 都不正确,做以下检查 1 两项指令(可以示 范):1、握拳、伸 拳;2、睁眼、闭眼 均完成 完成一项 都不能完成,做以下检查 3 4 强烈局部刺激 (健侧肢体) 定向退让(躲避动作)定向肢体回缩 (对刺激的反射性动作)肢体伸直 无反应 6 7 8 9 水平凝视功能 正常 侧凝视动作受限 眼球侧凝视 2 4 面瘫 正常 轻瘫,可动 全瘫 1 2 言语 正常 交谈有一定困难,借助表情动作表达或语言流利但不易听 懂,错语较多 可简单对话,但复述困难,言语多迂回,有命名障碍 词不达意 2 5 6 上肢肌力 正常Ⅴo Ⅳo(不能抵抗外力) Ⅲo抬臂高于肩 Ⅲo平肩或以下 Ⅱo平肩或以下>45o Ⅰo上肢与躯干夹角≤45o 1 2 3 4 5 6 手肌力 正常Ⅴo Ⅳo(不能紧握拳) Ⅲo握空拳,能伸开 Ⅲo能屈指,不能伸 Ⅱo屈指不能及掌 Ⅰo指微动 1 2 3 4 5
0 6 下肢肌力 正常Ⅴo Ⅳo(不能抵抗外力) Ⅲo抬腿45o以上,踝或趾可动 Ⅲo抬腿45o左右,踝或趾不能动 Ⅱo抬腿离床不足45o Ⅰo水平移动,不能抬高 1 2 3 4 5 6 步行能力 正常行走 独立行走5米以上,跛行 独立行走,需扶杖 有人扶持下可以行走 自己站立,不能走 坐不需支持,但不能站立 卧床 1 2 3 4 5 6 1、概述 1995年,我国第四次脑血管病学术会议通过了脑卒中患者临床神经功能缺损评分标准,是由斯堪的纳维亚卒中量表(SSS)修订而来。其目的是对脑卒中后患者所存留的或新出现的神经功能缺损进行识别和评定,并进行疗效考评。 2、解释 在相应项目内打"√",每项检查只能选填一项。最高分45分,最低分0分,轻型0~15分,中型16~30分,重型31~45分
神经内科部分评分量表
————————————————————————————————作者:————————————————————————————————日期: ?
神经内科评分量表 一、意识水平量表 Glasgow昏迷量表 项目状态分数 睁眼反应自发性睁眼反 4 声音刺激有睁眼反应 3 疼痛刺激有睁眼反应 2 任何刺激均无睁眼反应 1 语言反应对人物、时间、地点等定向问题清楚5对话混淆不清,不能准确回答有关人物、时间、地点等定向问题 4 言语不当,但字意可辩3言语模糊不清,字意难辩 2 任何刺激均无语言反应 1 非偏瘫侧运动反应可按指令动作 6 能确定疼痛部位(疼痛时能拨开医生的手) 5 对疼痛刺激有肢体退缩(躲避)反应 4 疼痛刺激时肢体过屈(去皮质强直)3疼痛刺激时肢体过伸(去大脑强直) 2 疼痛刺激时无反应1 注:GCS包括睁眼反应、语言反应、运动反应3个项目,应用时,应分测3个项目并计分,再将各个项目的分值相加求其总和,即可得到病人意识障碍的客观评分,见上表。GCS量表总分范围为3-15分,正常为15分,总分低于7分者为浅昏迷,低于3分者为深昏迷。若GCS评分为3-6分说明病人预后差,7-10分为预后不良,11-15分为预后良好。应用GCS评估病伯反应时,必须以最佳反应计分。
二、神经功能缺损评分 (一)美国国立卫生院卒中量表(NIHSS) 美国国立卫生院卒中量表(NIHSS) 项目评分标准 1A.意识水平 即使不能全面评价(如气管插管、语言障碍、气管创伤及绷带包扎等),检查者也必须选择1个反应。只在病人对有害刺激无反应时(不是反射)才能记录3分。0=清醒,反应灵敏 1=嗜睡(轻微刺激能唤醒病人有反应,可回答问题,执行指令) 2=昏睡或反应迟钝(需反复刺激、强烈或疼痛刺激才有非刻板的反应) 3=昏迷,仅有反射性活动或自发反应或完全无反应、软瘫或无反射 1B.意识水平提问 月份,年龄。回答必须正确,不能大致正常。失语和昏迷者不能理解问题记2分,因气管插管、气管创伤、严重构音障碍、语言障碍或其他任何原因不能说话者(非失语所致)记1分。可书面回答。仅对初次回答评分,检查者不要提示。0=两项均正确 1=一项正确 2=两项均不正确 IC.意识水平指令 要求睁眼、闭眼;非瘫痪手握拳、张手。仅对最初反应评分,有明确努力但未完成的也给分。若对指令无反应,用动作示意,然后评分。对有创伤,截肢或其它生理缺陷者,应给予适宜的指令0=两项均正确 1=一项正确 2=两项均不正确 2.凝视 只测试水平眼球运动。对随意或反 射性眼球运动记分。若眼球侧视能被自主或反射性活动纠正,记1分。若为周围性眼肌麻痹记1分。对失语者,凝视是可以测试的。对眼球创伤、绷带包扎、盲人或有视觉、视野疾病者,由检查者选择一种反射性运动来测试,建立与眼球的联系,然后从一侧向另一侧运动,偶尔能发现凝视麻痹。0=正常 1=部分凝视麻痹(单眼或双眼凝视异常,但无被动 凝视或完全凝视麻痹) 2=强迫凝视或完全性凝视麻痹(不能被眼头动作克 服) 3.视野 如果病人能看到侧面的手指,记录正常。如果单眼盲或眼球摘除,检查另一只眼。明确的非对称盲(包括象限盲),记1分。任何原因的全盲记3分。濒临死亡的记1分,结果用于回答问题11。0=无视野缺损 1=部分偏盲(包括象限盲) 2=完全偏盲 3=双侧偏盲(全盲,包括皮质盲)
十一、Yanagihara面神经麻痹分级系统 1.介绍 Yanagihara 提出了一个评估面神经麻痹的分级系统,可用于在一段时间内对功能的恢复进行监测。 评估指标: (1) 静止状态下的外观 (2) 皱额 (3) 眨眼 (4) 轻闭眼 (5) 紧闭眼 (6) 受累侧眼睛的闭合 (7) 皱鼻 (8) 吹口哨 (9) 露齿笑 (10)咬下唇 Versions: (1) 3级量表 (2) 5级量表 2.内容 总分=10 3.解释 (1)最低分:0 (2)最高分:40 (3)较理想的结果是从面神经麻痹开始的99天期间分数≥36。 4.参考文献 1)Engstrom M, Jonsson L, et al. House-Brackmann and Yanagihara grading scores in relation to electroneurographic results in the time course of Bell's palsy. Acta Otolaryngol (Stockholm). 1998; 118: 783-789. 2)House JW. Facial nerve grading systems. Laryngoscope. 1983; 93: 1056-1069. (Table VII, page 1059) 3)Smith IM, Murray JAM, et al. A comparison of facial grading systems. Clin Otolaryngol. 1992; 17: 303-307. 4)Yanagihara N. Grading of facial palsy, pages 533-536. IN: Fisch U (editor), Facial Nerve Surgery. Proceedings of the Third International Symposium on Facial Nerve Surgery. Zurich, 1976. Kugler Medical Publications; Aesculapius Publishing Co. 1977. (张彤)
美国国立卫生院神经功能缺损评分(NIHSS) 检查 评分 1a 意识水平: 即使不能全面评价(如气管插管、语言障碍、气管创伤、绷带包扎等),检查者也必须选择1个反应。只在病人对有害刺激无反应时(不是反射),方记录3分。 0=清醒,反应敏锐 1=嗜睡,最小刺激能唤醒病人完成指令、回答问题或有反应 2=昏睡或反应迟钝,需要强烈反复刺激或疼痛刺激才能有非固定模式的反应 3=仅有反射活动或自发反应,或完全没反应、软瘫、无反应 1b 意识水平提问:(仅对最初回答评分,检查者不要提示) 询问月份,年龄。回答必须正确,不能大致正常。失语和昏迷者不能理解问题记2分,病人因气管插管、气管创伤、严重构音障碍、语言障碍或其他任何原因不能说话者(非失语所致)记1分。 0=都正确 1=正确回答一个 2=两个都不正确或不能说 1c 意识水平指令: 要求睁眼、闭眼:非瘫痪手握拳、张手。若双手不能检查,用另一个指令(伸舌)。仅对最初的反应评分,有明确努力但未完成也给评分。若对指令无反应,用动作示意,然后记录评分。对创伤、截肢或其他生理缺陷者,应给予一个适宜的指令。 0=都正确 1=正确完成一个 2=都不正确 2 注视: 只测试水平眼球运动。对自主或反射性(眼头)眼球运动记分。若眼球侧视能被自主或反射性活动纠正,记录1分。若为孤立性外周神经麻痹(Ⅲ、Ⅳ、Ⅴ),记1分。在失语病人中,注视是可测试的。对眼球创伤、绷带包扎、盲人或有视觉或视野疾病的患者,由检查者选择一种反射性运动来测试。建立与眼球的联系,然后从一侧向另一侧运动,偶然能发现注视麻痹。 0=正常 1=部分注视麻痹(单眼或双眼注视异常,但无被动注视或完全注视麻痹) 2= 被动注视或完全注视麻痹(不能被眼头动作克服) 3 视野: 用手指数或视威胁方法检测上、下象限视野。假如病人能看到侧面的手指,记录正常。假如单眼盲或眼球摘除,检查另一只眼。明确的非对称盲(包括象限盲),记1分。病人全盲(任何原因)记3分,同时刺激双眼。若病人濒临死亡记1分,结果用于回答问题11。 0=无视野缺失 1=部分偏盲 2=完全偏盲 3=双侧偏盲(全盲,包括皮质盲)
河北友爱医院 全身体格检查——神经系统的主观评分表 流程主要评估要素分值扣分 一、 深反射 20分1.肱二头肌反射(4分) 被检查者前臂屈曲90度,检查者以左拇指置于被检者肘部肱 二头肌腱上,然后右手持叩诊锤叩左拇指指甲,可使肱二头 肌收缩→屈肘动作。 4分 2.肱三头肌反射(4分) 检查者托持其上臂, 用叩诊锤直接叩击鹰嘴上方肱三头 肌腱→前臂伸展 4分 3.桡反射(4分) 检查时叩击桡骨下端,反射为肱桡肌收缩→肘部屈曲、前臂旋 前 4分 4.膝腱反射(4分) 坐位检查时,被检者小腿完全松弛下垂(仰卧位检查时, 被检查者仰卧,检查者以左手托起其膝关节使之屈曲约120度),右手持叩诊锤叩膝盖髌骨下方股四头肌腱→小腿伸展。 4分 5.跟腱反射(4分) 被检查者仰卧,髋及膝关节稍屈曲,下肢取外旋外展位。 检查者左手将被检者足部背屈成直角,以叩诊锤叩击跟腱, 反应为腓肠肌收缩→足向跖面屈曲。 4分 二、 浅反射 20 分 1.角膜反射(4分) 被检查者向一侧注视,检查者用柔然的捻成细束的棉絮 毛轻触其对侧角膜的外下方,由外向内→眼睑闭合反应 4分 2.咽反射(4分) 被检查者张口,检查者用压舌板或棉签触碰其咽壁→软 腭上抬或呕吐反应 4分
3.腹壁反射(4分) 被检查者仰卧,下肢稍屈曲,使腹壁松弛,然而用钝头竹签 分别沿肋缘下,脐平及腹股沟上的平行方向,由外向内轻划 腹壁皮肤→局部腹肌收缩。 4分 4.跖反射(4分) 检查者用钝圆之物轻滑足底外侧缘,自足跟向前划至小 趾跟部再转向内侧→足趾跖屈 4分 5.提睾反射、肛门反射(说出4分) 4分 三、 脑膜刺激征 20分1.颈强直(6分); 被检查者仰卧,颈部放松,检查者左手托被检查者枕部,右 手置于前胸上部,以左手力量托起枕部作屈颈动作检查。 6分 2.Kernig征(7分); 被检查者仰卧,检查者抬起被检查者一侧下肢,使髋关节屈 成直角后,当膝关节也在近乎直角状态时,检查者左手按住 其膝关节,右手将被检查者小腿抬高至伸膝,正常人膝关节 可伸达135度以上,若伸膝受阻,屈肌痉挛或疼痛为阳性。 7分 3.Brudzinski征(7分)。 被检查者仰卧,双下肢伸直,检查者在右侧,右手按于被检 查者胸前,左手托起其枕部,作头部前屈动作时,观察双膝 关节是否会有屈曲状。 7分 四、 锥体束病理反射 1.Babinski巴彬斯基征(5分) 用竹签沿患者足底外侧缘,由后向前至小趾跟部并转向内侧, 阳性反应为足母趾背伸,余趾呈扇形展开。 5分 2.Oppenheim奥本汉姆征(5分) 检查者用拇指及示指沿被检者胫骨前缘用力由上向下滑压, 阳性表现同Babinski征。 5分
面瘫病(面神经炎)诊疗方案 一诊断 (一)疾病诊断 1.中医诊断标准:参照石学敏主编的普通高等教育“十五”国家级规划教材《针灸学》。 (1)起病突然,春秋为多,常有受寒史或有一侧面颊、耳内、耳后完骨处的疼痛或发热。 (2)一侧面部板滞,麻木,流泪,额纹消失,鼻唇沟变浅,眼不能闭合,口角向健侧牵拉。 (3)一侧不能作闭眼,鼓腮,露齿等动作。 (4)肌电图可表现为异常。 2.西医诊断标准:参照王维治主编的第五版普通高等教育“十五”国家级规划教材《神经病学》。 (1)病史:起病急,常有受凉吹风史,或有病毒感染史。 (2)表现:一侧面部表情肌突然瘫痪、病侧额纹消失,眼裂不能闭合,鼻唇沟变浅,口角下垂,鼓腮,吹口哨时漏气,食物易滞留于病侧齿颊间,可伴病侧舌前2/3味觉丧失,听觉过敏,多泪等。(3)脑CT、MRI检查正常。 (二)分期诊断 1.早期(急性期):发病开始至15天; 2.中期(恢复期):16天至6个月(发病半月---面肌连带运动出现); 3.晚期(联动期和痉挛期):发病6个月以后(面肌连带运动出现以后)。
(三)证候诊断 1.风寒证:口眼歪斜,兼见面部有受寒史,舌淡苔薄白,脉浮紧。 2.风热证:口眼歪斜,继发于感冒发热,或咽部感染史,舌红苔黄腻,脉浮数。 (四)分型标准 1、络脉型:单纯面部表情肌萎软无力,额纹变浅或消失,举眉不能;眼列增大及不能闭眼,闭眼则露白睛;鼻翼下垂、鼻唇沟变浅;唇峰偏向对侧,口角下垂,甚则流涎;不能露齿、不能闭嘴,闭嘴则口嘴歪向对侧。 2、经脉型: ⑴具备络脉型表现:单纯面部表情肌萎软无力,额纹变浅或消失,举眉不能;眼列增大及不能闭眼,闭眼则露白睛;鼻翼下垂、鼻唇沟变浅;唇峰偏向对侧,口角下垂,甚则流涎;不能露齿、不能闭嘴,闭嘴则口嘴歪向对侧。同时具备⑵和⑶或⑶的一些症状和体征: ⑵患侧头胀,耳后、乳突部疼痛,耳鸣、重听,舌不辨五味,流泪,甚则耳道、耳甲、面部疱疹。 ⑶后期可能出现连带运动,即闭眼则口角歪向瘫痪侧,张口则同时出现闭眼;瘫痪侧流泪;进食时出现患侧流泪和面部流汗;面肌出现萎缩;眼睑、面颊、口角肌肉震颤或抽搐等症状。 完全性面瘫:病侧面肌全部瘫痪 不完全性面瘫:病侧面肌部分瘫痪 3、临床可分出四种类型:(便于临床研究对比分析)
住院病区:针灸科床号:206-2 住院号:12793 首次病程记录 2010年03月03日 09:30 病例特点: 1、田明兴,男,27岁,自由。 2、主诉:右侧口眼歪斜一月。 3、现病史:患者自诉1月前感冒后出现右侧头痛、头晕,三天后晨起自觉右侧面部板滞,出现右侧口角向左侧歪斜、右眼睑闭合不全,说话漏风、喝水漏水、进食夹饭。病后无发热,无心慌、胸闷,无耳痛、耳鸣、耳聋及肢体麻木无力等症。于广州某医院住院治疗(具体不详),患者头痛、头晕症状消失,但右侧口眼歪斜症状无缓解,为进一步治疗,今来我院就诊,门诊遂以“右侧面神经麻痹”收入院。 病程中精神、睡眠欠佳,饮食、二便正常;体力体重无改变。 4、既往史:既往有“乙肝小三阳”病史五年,平素无特殊不适。否认“结核”病史,无手术外伤及输、献血史,无药物及食物过敏史。 5、体格检查:T36.4℃ P80次/分 R18次/分 BP130/85mmHg 神志清楚,精神欠佳,营养中等,步入病房,慢性病面容,查体合作,头颅无畸形,双侧瞳孔等大等圆,对光反射灵敏,无异常分泌物,耳廓对称无畸形,茎乳突无压痛,舌前2/3味觉减退,舌淡紫,苔薄白,脉细涩。右侧额纹消失,右眼睑闭合不全,右侧鼻唇沟变浅,口角歪向左侧,鼓腮试验(+),示齿试验(+),抬眉试验(+)。心、肺、腹检查无异常,脊柱四肢无畸形压痛,生理反射正常存在,病理反射未引出。 6、辅助资料:无。 拟诊讨论: 1、中医辨病辨证依据:患者因“右侧口眼歪斜”为主症入院,属中医“面瘫病”范畴。青壮年男患,急性起病,病程一月余,病久正气耗伤,气血亏虚,气虚则血运迟滞,血 1
住院病区:针灸科 床号:206-2 住院号:12793 2 虚则肌肤失养,结合舌脉属“气虚血瘀”之象,治宜益气活血,化瘀通络。 2、中医鉴别诊断:中医与“中风”鉴别,本证见突然昏仆,不省人事或不经昏仆而出现半身不遂、偏身麻木、口眼 斜、言语蹇涩等症,发病前多有头晕、胀痛或肢体麻木等先兆,每因恼怒、劳累、酗酒、寒冷而诱发。与该患者病证多不符,不与考虑。 3、中医诊断:面瘫病(气虚血瘀) 4、西医诊断依据:1)青壮年男患,感冒后起病,病程一月;2)因“右侧口眼歪斜一月”入院;3)专科检查:舌前2/3味觉减退,右侧额纹消失,右眼睑闭合不全,右侧鼻唇沟变浅,口角歪向左侧,鼓腮试验(+),示齿试验 (+),抬眉试验(+)。 5、西医鉴别诊断:西医与“中枢性面瘫”鉴别,后者常只限于病变对侧下面部表情肌的运动障碍,额纹正常,额肌运动不受累。头颅CT 检查可见病灶。与本患者病情不符,不予考虑。 6、西医诊断:右侧面神经麻痹 诊疗计划: 1)针灸科常规护理; 2)完善相关检查(血常规、尿常规、血脂、血糖、肝功能); 3)口服神经营养代谢药物:维生素B 1、B 2、B 12、甲钴胺等; 4)星状神经节阻滞及静滴黄芪针益气活血、改善微循环; 5)针刺治疗疏经活血通络,取“攒竹、鱼腰、阳白、四白、颧髎、颊车、地仓、翳风 、下关、太阳、牵正、水沟、合谷、太冲、足三里”,“合谷、太冲”用泻法,“足三里”用补法,余用平补平泻,中强刺激手法,1日1次,每次留针40min ,起针后配合闪罐法; 6)理疗:右侧茎乳孔附近超短波透热疗法,红外线照射,局部热敷; 7)按摩:一指禅推法重点按摩枕额肌额腹、眼轮匝肌、颧肌、提上唇肌、口轮匝肌、
格拉斯哥昏迷评分量表(GCS) 一般正常人昏迷指数是15,若是7以下叫深度昏迷,若是3~5之下,经插气管急救后,还未提高就有可能会成为植物人,昏迷指数最低就是 3,不可能再低。 昏迷指数指就是「格拉斯哥昏迷指数」(简写成GCS),是由Dr.Jennett于1974年于格拉斯哥提出。 这项指数在西元1977年做过小幅度修正。因为使用简单、客观之评估量表,格拉斯哥昏迷指数在这二十几年来已经成为全世界评估昏迷程度的主要标准,而其使用范围也不局限于头部外伤,如中风等可造成意识障碍的中枢神经系统疾病也大多使用此项指数。 昏迷指数的评估包含睁眼反应、语言反应与运动反应三个部份。其中睁眼反应若病患自己能张开眼睛得到4分,听到别人说话而张开眼睛得到3分,若因为检查者施以疼痛刺激而张开眼睛得2分,完全没有睁眼反应得1分。 语言反应若对时、地、人等定向问题可以正确回答得5分,若虽可回答问题,但答案错误则得4分,若回答文不对题,但仍有语言结构则得3分,若能发出声音,但无法了解其意思则得2分,若无法发出声音则得1分。 运动反应若可以遵从口头指示作动作则得6分,若疼痛刺激时,手脚可向刺激处移动得5分,若疼痛刺激时肢体可回缩得4分,疼痛刺激时肢体呈屈曲反射得3分,疼痛刺激时肢体呈伸张反射得2分,若身体全无运动反应则得1分。 将三个部分分数相加后昏迷指数总分满分为15分,最低为3分。头部外伤病患的昏迷指数,如果是13─15分,病情为轻度;9─12分,为中度;8分或更低的话,即是严重头部外伤 意识障碍的评定 量表3Glasgow coma scale(GCS):1974年由苏格兰格拉斯哥(Glasgow)大学神经科学研究所的Teasdale、Jennett于Lancet上发表。包括睁眼(E)、言语(V)、运动(M)三个子项15条,评分从最低3分到最高15分。这是目前世界上使用最广的意识障碍评定量表,从最初的用于颅脑外伤后昏迷的评估到各种原因导致的各个学科的意识障碍。GCS也成为此后诸多量表的模板。但是,GCS 也有值得商榷的地方:评价者的有限经验和缺乏训练等使得得分偏低;如果患者采用气管切开或插管辅助通气则言语评定受限;患者失语对言语的影响;眼睛损伤、眼周水肿、面部创伤、第Ⅶ颅神经损伤对睁眼的评定影响;EVM 三个子项权重不一致等等。 Glasgow Leige scale(GLS):鉴于GCS没有将脑干反射纳入评定内容,众多学者对此进行了改进。1982年比利时列日大学的Born在格拉斯高昏迷量表的基础上增加了脑干反射的评定内容,称之为格拉斯高列日量表(Glasgow Lei ge scale,GLS)。包括眼前额反射(5分)、垂直眼前庭反射(4分)、瞳
神经系统检查及评分标准 Ⅱ对颅神经——视力粗测2,手试法测视野4, Ⅲ、Ⅳ、Ⅵ对颅神经——外观:眼裂1.5,眼睑1.5,眼球位置1.5,眼球凸出或凹 陷1.5 眼裂大小正常,无上睑下垂,眼球居中,无偏斜凸出凹陷 眼球运动:各方向运动1.5,复视1.5,眼震1.5。 8个方向,双眼各向运动正常,无复视,无眼震 瞳孔:大小1.5,形状1.5,直径1.5 光反射:直接1.5,间接1.5,调节辐辏反射1.5 Ⅴ对颅神经——感觉:闭眼1,痛觉1,触觉1,温度觉(未查)1,上、中、下对 比1,左右对比1,内外对比1 运动:咬、颞肌营养1,肌张力1,肌力1,张口下颌有无偏歪1.5 无萎缩或者肥大 反射:角膜反射2,下颌反射2 Ⅶ对颅神经——外观:额纹1,眼裂1,鼻唇沟1,口角1 运动:皱额1,闭目1,鼓腮1,吹口哨1,露齿1(口角不歪斜) 味觉:舌前2/3味觉(未查)1 Ⅷ对颅神经——听力粗测1,Rinne’test(先骨导再气导) 1,Weber’s test 1 前庭功能(眩晕1,恶心呕吐1,无眼震) 双侧气导大于骨导,林奈试验正常 Ⅸ、Ⅹ对颅神经——声嘶1,鼻音1,构音不清,饮水呛咳1,吞咽困难1,软腭位 置2,软腭提升1,悬雍垂1,咽后壁感觉1,咽反射1,舌后 1/3味觉(未查)1 Ⅺ对颅神经——肌营养1,斜颈1,塌肩1,肌张力1,耸肩1,转颈1 Ⅻ对颅神经——伸舌居中2,舌肌萎缩2,舌肌震颤2 上肢运动系统——肌营养:萎缩或肥大1 肌张力:肩1,肘1,腕1,指1 肌力:肩内收1,外展1 肘屈1,伸1 腕屈1,伸1 指屈1,伸1 轻瘫试验2 双下肢运动系统——肌营养:萎缩或肥大1 肌张力:髋1,膝1,踝1,趾1(四肢肌张力正常,双上肢、双下肢肌张力对称) 肌力:髋内收1,外展1,伸1,屈1(同上,肌力*级) 膝屈1,伸1,踝屈1,伸1 趾屈1,伸1,轻瘫试验2 四肢深反射——桡反射2,肱二头肌反射2,肱三头肌反射2,膝反射2,踝反射2,髌阵挛2,踝阵挛2 共济运动——指鼻试验3,快速轮替试验3,反跳试验3,跟膝胫试验3,闭目难立
【下载本文档,可以自由复制内容或自由编辑修改内容,更 多精彩文章,期待你的好评和关注,我将一如既往为您服务】神经系统体格检查操作考核评分标准 (标准分100分) 考号:姓名: 项目评分标准标准分实得分 1.查体前准备(5分)1.查体前准备5分1)仪表端庄,着装整洁,站于患者右侧(1分); 2)患者体位正确(1分); 3)自我介绍,告知检查目的、内容、消除顾虑,取得同意和配合(1分);4)准备查体物品(听诊器、叩诊锤、音叉、棉签等)(1分); 5)手卫生(1分)。 2.神经系统体格检查 步骤(80分)2.1 一般检查 10分1)意识状态(1分); 2)体味及呼吸气味(1分); 3)发育及体型(1分); 4)营养状态(1分); 5)面容表情(1分); 6)语言、语调、语态和构音(1分); 7)姿势与步态(1分); 8)认知功能检查:记忆力、计算力、定向力检查(3分) 2.2颅神经检查22分1)嗅神经(1分); 2)视神经:(1)视力(2)视野(3)眼底(3分); 3)动眼神经、滑车神经、外展神经: (1)外观(1分); (2)眼球运动:是否受限及程度和方向、复视、眼震(2分); (3)瞳孔及其反射(1分)。
4)三叉神经:混合神经 (1)面部感觉(1分); (2)咀嚼肌运动:肌容积、颞肌咬肌肌力、翼状肌肌力(1分); (3)反射:角膜反射、下颌反射(1分); 5)面神经: (1)面肌运动:观察额纹、眼裂、鼻唇沟、口角,有无痉挛,然后做皱眉、瞬目、示齿、鼓腮、吹哨(1分); (2)味觉:舌前2/3味觉(1分); (3)反射:角膜反射(同三叉神经中)掌颌反射(1分); (4)副交感神经:膝状神经节病变泪液减少(1分)。 6)位听神经: (1)蜗神经:听力,Rinne试验(比较骨导与气导的听敏度)。Weber试验,比较双侧骨导(1分); (2)前庭神经:观察自发症状,冷水试验和转椅试验(1分); 7)舌咽神经、迷走神经 (1)运动:发“啊”音,软腭抬举、腭垂是否偏斜(1分); (2)感觉:触及咽喉壁粘膜,询问感觉(1分); (3)味觉:舌后1/3味觉(1分); (4)反射:咽反射(1分)。 8)副神经:向对侧转颈和同侧耸肩(1分); 9)舌下神经:伸舌有无偏斜、舌肌萎缩、肌束颤动(1分)。 2.3运动系统检查15分 1)肌容积:比较双侧对称部位肌肉体积,周径相差大于1cm为异常(1分);2)肌张力检查:嘱患者肌肉放松,触摸感觉肌肉硬度,并被动屈伸肢体感知阻力(2分); 3)肌力检查:嘱患者做肢体屈伸动作,检查者从相反方向给予阻力,测试患者对抗阻力的克服力量,两侧比较(6分); 4)不自主运动:舞蹈样动作,手足徐动,震颤等。以及出现的部位、范围、程度(2分); 5)共济运动 (1)指鼻试验(1分); (2)跟膝胫试验(1分); (3)轮替动作(1分); (4)闭目难立征(1分)。 6)膀胱叩诊:在耻骨联合上方进行,从上往下,由鼓音转浊音,判断膀胱充盈情况(2分)。 2.4感觉系统检查10分 1)浅感觉:痛觉(1分);触觉(1分);温度觉(1分); 2)深感觉:运动觉(1分);位置觉(1分);振动觉(1分); 3)复合(皮层)感觉:定位觉(1分);两点辨别觉(1分);图形觉(1分);实体觉(1分);