
【编号】1.5.5.3
【手术名称】Billroth Ⅱ式胃次全切除术
【英文名称】subtotal gastrctomy,Billroth Ⅱ
【别名】部分胃切除术伴胃空肠吻合术;毕罗氏Ⅱ式胃次全切除术;毕罗氏Ⅱ式胃大部切除术;比罗特II型胃大部切除术
【ICD编码】43.7 01
【概述】
胃远端部分切除后将十二指肠残端缝合关闭,残胃与空肠吻合。这种重建方式术后食物由胃直接进入上段空肠,十二指肠溃疡病变可以旷置而不予切除,可以切除较多的胃组织而无吻合口张力过大的问题,因而比较适合于治疗十二指肠溃疡,也适合于胃溃疡及胃癌根治性切除后的重建。但这种方式引起的解剖及生理变化较大,手术并发症发生率较高。
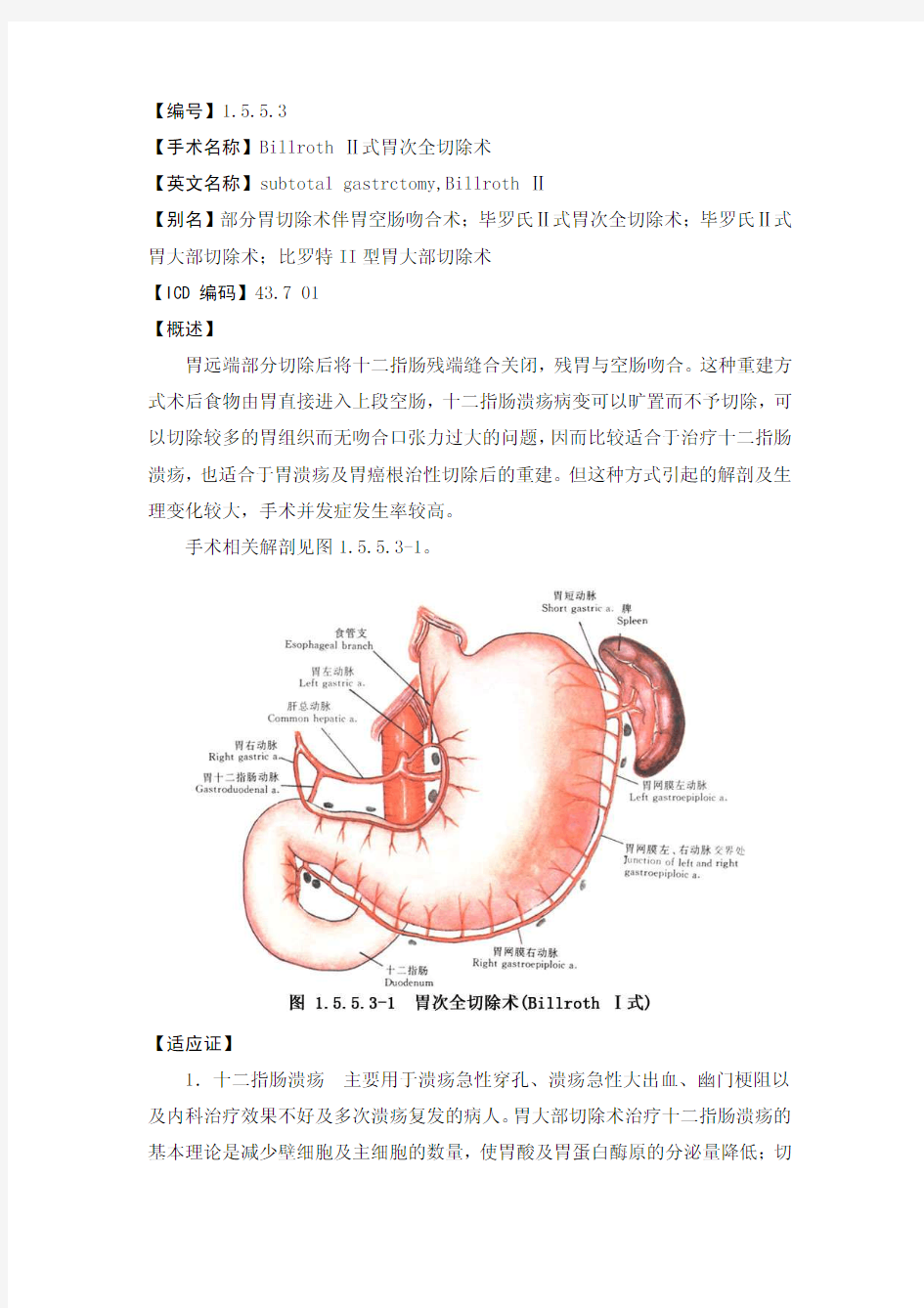
手术相关解剖见图1.5.5.3-1。
【适应证】
1.十二指肠溃疡 主要用于溃疡急性穿孔、溃疡急性大出血、幽门梗阻以及内科治疗效果不好及多次溃疡复发的病人。胃大部切除术治疗十二指肠溃疡的基本理论是减少壁细胞及主细胞的数量,使胃酸及胃蛋白酶原的分泌量降低;切
除富含胃泌素细胞(Gastrin Cell)的胃窦部使血清胃泌素降低;切除或旷置溃疡病灶。
2.胃酸分泌高的胃溃疡。
3.胃远端的肿瘤 主要是胃癌。应按癌肿的治疗原则行根治性胃大部切除 术。
半胃切除术适合于胃溃疡胃酸不高者。由于无高酸的刺激因素存在,术后不会发生吻合口溃疡。在我国已有大量的治疗经验证明了这一点。胃溃疡有恶变的倾向,年龄40岁以上的胃溃疡病人经正规内科治疗4~6周溃疡不愈合者应积极采用手术治疗。半胃切除术也可以作为选择性迷走神经切断术或迷走神经干切断术的附加手术、治疗十二指肠溃疡。
【禁忌证】
【术前准备】
1.全身情况及营养状况差的病人应在手术前改善全身情况,纠正营养不良、贫血及低蛋白血症。应给予高蛋白及足量维生素的饮食,必要时输血或输血浆提高血红蛋白及血浆蛋白的水平。
2.有脱水及电解质紊乱的病人应在术前适当输液及补充电解质,纠正水及电解质紊乱。
3.伴幽门梗阻的病人应在术前2~3d开始禁食、胃肠减压、输液、每日洗胃2或3次、排空胃内存留的食物及分泌物,减轻胃黏膜的炎症及水肿,以利于手术及手术后恢复。
4.溃疡大出血的病人术前应采取各种抗休克措施,积极输血,尽量补足血容量。
5.择期手术的病人手术前1d晚上行肥皂水灌肠1次,手术当日晨禁食,插鼻胃管。
【麻醉与体位】
一般可用硬脊膜外阻滞麻醉。伴有大出血及休克的病人应采用全身麻醉。取平卧体位。
【手术步骤】
1.胃及十二指肠的游离方法同Billroth Ⅰ式手术。
2.切断十二指肠及缝合残端 于幽门下十二指肠预定切断处上两把有齿血管钳,在两钳之间切断十二指肠,将胃向左侧翻开(图1.5.5.3-2)。
关闭十二指肠残端可用不吸收线间断缝合,也可用连续缝合法。间断缝合法是沿有齿血管钳的右侧用不吸收线做一排全层贯穿的间断缝合线,先不打结,松开有齿血管钳后再将缝线一针一针地抽紧结扎,然后再加一层浆肌层缝合。连续缝合法是用不吸收线绕有齿血管钳做全层连续缝合。缝线暂不抽紧(图1.5.5.3-3)。缝毕,松开有齿血管钳后再将缝线从两头抽紧,打结(图1.5.5.3-4)。然后再用缝线的一头做连续浆肌层缝合(图1.5.5.3-5)。
十二指肠残端较长时,可在十二指肠远端上一把肠钳,横断十二指肠后残端开放,用不吸收线做残端全层浆肌层间断缝合(图1.5.5.3-6)。再加浆肌层缝合
(图1.5.5.3-7)。
十二指肠溃疡病变范围大,瘢痕组织多或有后壁穿透时,残端缝闭困难,应做特殊处理。
3.胃左动脉切断及胃切除的方法步骤同Billroth Ⅰ式手术。
4.结肠后胃与空肠吻合 提起横结肠,显露结肠系膜及其血管。于结肠中动脉左侧无血管区横结肠系膜上做十字形切开,长约5~7cm(图1.
5.5.3-8)。找到空肠近端。于屈氏韧带下5~10cm空肠的对系膜侧肠壁缝两针牵引线,两线之间为切开及吻合处。将胃残端向上翻转暴露胃后壁。将横结肠系膜切口的后半部与胃后壁固定缝合5~6针,缝合线应距胃残端5~6cm。将空肠的牵引线通过横结
肠系膜孔把空肠拖到横结肠系膜上面并与胃残端靠拢(图1.5.5.3-9)。
行胃空肠吻合,将胃残端的有齿血管钳向前翻转显露胃残端后壁,与空肠靠拢。用0号不吸收线行浆肌层间断缝合。缝合线距有齿血管钳约0.5~1cm(图
1.5.5.3-10)。
沿有齿血管钳切开胃后壁浆肌层,缝扎胃黏膜下血管,再切开胃前壁浆肌层,缝扎黏膜下血管,切除被钳夹的胃残端边缘。这些步骤与Billroth Ⅰ式吻合相
同(图1.5.5.3-11)。
于胃和空肠侧各上一把肠钳。于距浆肌层缝线约0.5cm并与其平行切开空肠
壁。切口长度应与胃残端口相等。然后缝合吻合口后壁,用3-0不吸收线做全层间断缝合(图1.5.5.3-12)。
吻合口前壁亦用3-0不吸收线做全层间断缝合。松开空肠及胃上的肠钳(图1.5.5.3-13)。
再用0号不吸收线行吻合口前壁的浆肌层间断缝合,两角处加强缝合。至此吻合已完毕(图1.5.5.3-14)。
将吻合口部置于横结肠系膜孔的下方,将横结肠系膜孔的前缘上提与胃前壁缝合固定。缝合处应距吻合口5~6cm(图1.5.5.3-15)。
5.结肠前胃与空肠吻合 将横结肠提起沿其系膜根部相当于第1腰椎左侧找到屈氏韧带及空肠起始部,距屈氏韧带15~20cm空肠壁肠系膜对侧缝两针牵引线作为吻合口的标志。将该段空肠在结肠前面上提与胃残端靠近。空肠系膜与横结肠系膜的下面用不吸收线固定缝合3~4针,以防内疝形成。将胃残端的有齿血管钳向前面翻转暴露出胃残端后壁。将空肠与胃后壁靠拢,空肠输入段对胃小弯。用0号不吸收线行胃后壁与空肠的浆肌层间断缝合,缝合线应距有齿血管钳0.5~1cm(图1.5.5.3-16)。
沿有齿血管钳切开胃壁浆肌层,缝扎黏膜下血管并切除胃残端被钳夹的组织同Billroth Ⅰ式手术。胃及空肠侧各上一把肠钳暂时夹闭胃肠腔,距浆肌层缝合线0.3cm并与其平行切开空肠壁。其长度应与胃残端口相等。然后缝合吻合口后壁,用3-0号不吸收线行后壁全层的间断缝合。进针处不能超过浆肌层的缝合线。再转向吻合口前壁,亦用3-0号不吸收线行全层间断缝合(图1.5.5.3-17)。
缝合口交界的三角区加一针浆肌层荷包缝合(图1.5.5.3-18)。
【术后处理】
1.麻醉清醒后病人应取半卧位。
2.禁食、持续胃肠减压2~3d,记输入排出量。
3.静脉输液,维持营养及水、电解质平衡。术前营养情况差或有贫血者适当输血或血浆。
4.应用广谱抗生素。
5.术后3~4d胃肠道功能恢复后即开始进流质饮食,术后5~6d开始进半流质饮食,以后逐步增加饮食量。
6.其他同腹部外科一般手术后处理。
【主要并发症】
胃部分切除术除可能发生一般的腹部手术并发症外,还有一些特殊的并发症。有些并发症与手术技术操作有关,有些则与胃肠道的解剖生理改变有关。一般可分为近期并发症与远期并发症。
1.胃部分切除术的近期并发症
(1)出血:胃手术后出血可发生在胃内,也可在腹腔内。
腹腔内出血大多数是由于手术止血不完善或某一血管的结扎线脱落所致。主要临床表现为手术后早期出现出血性休克症状,如皮肤苍白、出冷汗、呼吸急促、脉搏增快及血压下降等症状。可能出现腹部饱满,叩诊有移动性浊音等。腹腔穿刺吸出多量鲜血即可明确诊断。一旦确诊,应立即手术止血。
常见的胃内出血部位在胃肠吻合口,胃残端缝合口及十二指肠残端。后者多发生于十二指肠溃疡旷置手术后。胃切除手术后从鼻胃管吸出少量的血性液体是常见的,会逐渐减少以至消失。若胃肠减压管吸出的血液较多,应严密观察。如果不断地吸出多量的鲜血,说明胃内有活动性出血,应及时地向胃内灌注去甲肾上腺素盐水溶液行胃冲洗,同时输血及静脉内滴注止血剂等。经过这些处理出血大多数都能逐渐停止,若出血不止或出现休克症状,应及时再次手术止血,手术中可将胃前壁切开清除胃腔内的积血及血块。仔细检查、寻找出血部位。多数在胃残端缝合口或吻合口。用不吸收线缝合结扎止血。如果出血来源于十二指肠残端,应拆除残端缝合线检查,止血后重新缝合或经十二指肠残端置管造瘘。
(2)十二指肠残端或吻合口瘘:十二指肠残端瘘多数发生于十二指肠残端处理较困难的病例。输入空肠段狭窄或梗阻也是促成十二指肠残端破裂的重要因
素。十二指肠残端瘘的临床表现是术后早期出现腹膜炎症状,如右上腹痛、腹胀、发热及出现腹膜刺激症状。腹腔穿刺吸出胆汁性液体即可明确诊断。一旦发生十二指肠残端瘘,必须及时手术处理。进腹后吸净腹腔内积液,用大量生理盐水冲洗腹腔,于瘘口附近放置双套管及冲洗管冲洗并持续负压吸引。术后持续胃肠减压,给予全胃肠外营养支持或手术中同时行空肠吊置造口给肠内营养,并给广谱抗生素。经过上述处理,瘘口会逐渐缩小并愈合。为防止十二指肠残端瘘,在行Billroth Ⅱ式胃切除时应正确处理十二指肠残端。若残端处理困难或估计残端的缝合不可靠,应通过残端插管至十二指肠做外引流。术后10~14d导管四周已形成窦道壁后即可拔除导管。
吻合口瘘常发生于胃肠吻合口与胃残端缝合口交界的三角区。手术时在该处增加一荷包埋入缝合是必不可少的步骤。吻合口部张力过大也是引起瘘的原因之一。因而在手术时应注意使吻合口部无张力。在行Billroth Ⅰ式手术时,若发现吻合口张力过大,应将十二指肠外侧的腹膜切开使十二指肠向中线移动以减少吻合口的张力,吻合口瘘的临床表现及处理原则与十二指肠残端瘘基本相同。
(3)梗阻:胃部分切除术的梗阻并发症常见的有胃排空障碍、输入空肠段梗阻、输出空肠段梗阻和内疝。
胃排空障碍:胃部分切除术后残胃内容物不能通过吻合口进入肠道而发生胃潴留。功能性的或机械性的因素统称为胃排空障碍。由于吻合口过小、内翻过多或扭曲引起吻合口梗阻属机械性梗阻。由于残胃无张力或吻合口炎症水肿引起的梗阻属功能性往往是暂时性的。胃无张力的原因尚未完全清楚。一般认为与下述因素有关。①胆汁反流引起急性反流性胃炎、吻合口及胃的黏膜水肿、糜烂;②支配胃的迷走神经支被切断,胃的蠕动功能减退;③电解质紊乱,如低血钾及低血钠症;④精神因素及其他不明原因。
胃排空障碍的主要临床表现为上腹部饱胀及呕吐。机械性的吻合口梗阻常在停止胃肠减压后出现症状。功能性的排空障碍多发生于术后7~10d。病人开始进半流质饮食后即出现上腹饱胀及呕吐,胃造影检查可见造影剂在胃内潴留,不能通过吻合口。纤维胃镜检查对于鉴别机械性或功能性梗阻有重要作用。只要不是机械性的吻合口梗阻应坚持非手术治疗,行持续胃肠减压,用生理盐水或2%碳酸氢钠溶液洗胃,给H受体拮抗剂抑制胃酸分泌,输液维持水、电解质平衡,
纠正贫血及低蛋白血症等。时间超过1周者应给全胃肠外营养支持。
经过2~4周的治疗,一般均可逐渐恢复。少数病人还需更长的治疗时间,不要急于行手术探查。如果因不能排除有机械性吻合口梗阻的可能性而行手术探查,在手术中发现吻合口通畅无机械性梗阻因素,可行胃造口置管减压及空肠吊置造口置管维持肠内营养,切勿轻易增加一个胃肠吻合口或其他复杂的手术,使病情更加复杂化。胃镜检查证实吻合口有机械性梗阻或狭窄应再次手术切除梗阻部位重新吻合。
输入空肠段梗阻:Billroth Ⅱ式胃部分切除术后发生输入段空肠梗阻的常见原因有:①输入空肠段过短、空肠与胃吻合处形成锐角引起梗阻(以近端空肠对胃小弯时容易发生);②结肠前胃空肠吻合时结肠下坠压迫输入空肠段;③输入空肠段过长产生扭曲、扭转或粘连;④结肠后胃空肠吻合时横结肠系膜孔下滑压迫输入空肠段引起梗阻(图1.5.5.3-19~1.5.5.3-24)。
输入段空肠梗阻分急性与慢性两类。急性梗阻多为完全性梗阻,常发生在手术后数日内,也可以在数年后才发生。临床主要表现为腹部剧痛、饱胀、右上腹部包块。输入空肠段梗阻为闭襻型梗阻,呕吐物及胃肠减压吸出物往往不含胆汁,常伴有血清淀粉酶、血胆红质增高,易误诊为胰腺炎。病变进一步发展可引起十二指肠残端破裂或肠坏死,出现严重的腹膜炎症状。慢性梗阻常为部分性梗阻。典型的表现为进食后10~20min即感上腹部饱胀、恶心。这是由于胆胰液在十二指肠内聚积,肠襻扩大及肠内压增高所致。腔内压力增高到一定程度克服梗阻障碍,大量的十二指肠液迅速倾入胃内引起大量的呕吐。一次呕吐量可达500ml 以上,呕吐后症状缓解。这种呕吐轻者数日一次,严重者可一日数次。
症状轻的输入空肠段梗阻的治疗可采取饮食调节或应用解痉剂等措施。经过一定的时间,症状可以缓解或消失。症状严重者应行手术治疗。急性闭襻型梗阻应行急诊手术处理。手术方式根据手术探查所见而定。输入空肠段过短者可行屈氏韧带松解术。将十二指肠空肠曲游离,使空肠输入段延长。输入空肠段过长者可重新行胃空肠吻合。将吻合口移向空肠近端或切除一段输入段空肠再吻合,亦可在空肠输入与输出段之间做侧-侧吻合或切断输入段后与输出段做端-侧吻合。行上述短路手术的同时应加选择性迷走神经切断术,以防发生吻合口溃疡。
输出空肠段梗阻:常见的原因为输出空肠段粘连、扭曲、大网膜团块的压迫
及横结肠系膜孔下滑压迫等。也可能因输出空肠段的炎症、水肿及痉挛所致。临床表现为高位肠梗阻。治疗这类梗阻应先采用非手术疗法,若症状不缓解则应行手术治疗。术中根据不同的原因做相应的处理。
内疝:Billroth Ⅱ式胃部分切除术后空肠输入段肠系膜与横结肠及其系膜之间有一间隙。小肠可以从左向右或从右向左进入这一间隙而形成内疝。输入空肠段过长时比较容易发生,时间多在手术后早期,亦可发生在术后数月或数年。临床表现为典型的高位急性肠梗阻,容易产生肠绞窄坏死。一旦发生内疝应及时行手术处理。将内疝复位、缝合疝孔。若疝入的小肠已坏死,应行肠切除吻合(图1.5.5.3-25,1.5.5.3-26)。
(4)胆总管损伤:十二指肠溃疡行胃大部切除术时由于局部炎症水肿及瘢痕组织增生改变了十二指肠与胆总管的正常关系。在分离与切除溃疡部位时若未加注意则容易损伤胆总管。如果在手术中已发现胆总管损伤,应进行修复并置T形管引流。若手术中未发现损伤,术后早期即会出现严重的腹膜炎。腹腔穿刺吸出胆汁即可明确诊断并及时行手术探查处理。为了防止胆总管损伤,对局部病变严重、粘连严重的十二指肠溃疡不必强行切除,可行Bancro f t旷置术,必须切除十二指肠溃疡病灶时,可先切开胆总管插入一导尿管至胆总管下端作为引导及标志,手术结束时放置T形管。
(5)胃回肠错误吻合:行Billroth Ⅱ式胃部分切除术时误将胃与回肠吻合是少见而严重的错误。胃与回肠吻合后,大量的小肠被旷置,食物直接进入下端的回肠从而出现短肠症状。症状的严重程度与吻合口距回盲部的长度有关,距离愈短症状愈重。主要临床表现为严重腹泻,进食后不久即要排便,粪便含大量未消化食物,伴呕吐者的呕吐物带粪臭味。随着时间的延长必然出现严重的营养不良及水、电解质紊乱。消化道钡餐检查发现钡剂由残胃直接进入远端小肠即可明确诊断。病人应及时行手术处理纠正错误的吻合。为防止这种错误吻合,在行胃肠吻合之前必须确认十二指肠空肠曲的部位,决不能认为与后腹膜固定拉不动的
小肠就是空肠起始部。空肠起始部应在横结肠系膜根部脊柱的左侧,上端与十二
近端胃癌手术方式有哪几种? 近端胃癌:是指发生在胃上部1/3部位的癌,包括贲门癌与非贲门上部癌。贲门癌是癌中心在食管-胃连接线上下2.0cm以内的食管-胃连接部癌。非贲门上部癌是癌中心在胃底或胃小弯上1/3处的癌[1]。 近端胃癌的手术入路大致分为开胸和非开胸两大类[2]:开胸入路包括:1、单纯开胸经膈肌切口;2、左侧胸腹联合切口;3、上腹部正中切口、左侧经第七肋间开胸;4、颈胸腹三切口颈部食管胃吻合术。非开胸入路:1、单纯上腹部正中切口;2、开腹胸骨切开经纵膈切口。近端胃癌的食管侵犯范围和胸腔内有无淋巴结转移时决定是否开胸的重要因素。 近端胃癌的手术方式有两种方式:近端胃切除和全胃切除。 一、近端胃大部切除术 近端胃大部切除术的适应症有:小的早期胃上部癌和胃上部局限型癌,癌直径为2~3cm,亦即癌下缘距贲门应在 4.0cm左右,在癌肛侧缘下再[2]切除胃3~5cm,幽门侧残胃尚充裕,无转移或仅有胃中上部第1站转移者[1, 3]。 与全胃切除术相比,近端胃大部切除术有如下缺点:1、不能清除胃大弯侧淋巴结(4d)、幽门上淋巴结(No.5)、幽门下淋巴结(No.6)、脾门淋巴结(No.10); 2、不能完全清除脾动脉干淋巴结(No.11)[2]。 二、全胃切除术 目前大多数研究文献都显示对于近端胃癌,全胃切除术后并发症少,能改善患者生活质量。其优点有:1、肿瘤切除范围足够,淋巴结清扫彻底。2、全胃切除吻合简单。3、术后并发症少。 An[4]等研究显示近端胃与全胃相比切缘较近,清除淋巴结较少,且近端胃切除的术后并发症发生率高,吻合口狭窄和反流性食管炎发生率高,二者术后反应营养状态的血红蛋白水平、总蛋白、白蛋白、血糖和总胆固醇水平相似,5年生存率相当。二者手术安全和治愈性相似,但近端胃有更高的术后并发症,且对术后体重减轻(营养状态)无益,因此认为近端胃对上1/3胃癌来说,并不是更好的选择。Katsoulis[5]等研究认为:全胃切除Roux-en-Y吻合与近端胃切除相比减少十二指肠胆汁反流到食管。Yoo[6]等研究亦显示近端胃与远端胃切除不影响远期预后,但是近端胃发生返流性食管炎,吻合口狭窄和局部复发的风险更高。
胃次全切除术(BillrothⅡ式) Subtotal Gastrectomy (Billroth ⅡMethod)【适应症】 1.胃窦、幽门部的病变:溃疡和良、恶性肿瘤以及所导致的并发症。 2.十二指肠球部前壁溃疡:可以切除者,估计十二指肠宽度够用(吻合口应≥3cm),吻合口无张力。.。.。..文档交流 【术前准备】 1.术前营养欠佳者,予以纠正。可给予高脂肪、高蛋白和富含维生素B、C的饮食。纠正贫血。 2.合并幽门梗阻,有水、电解质紊乱者,术前应予以纠正. 3.幽门梗阻患者术前3天开始用生理盐水洗胃,以减轻胃粘膜水肿。 4.术前插胃管,灌肠1次。 5.术区备皮. 【麻醉】 一般取硬膜外麻醉,亦可用全麻。 【体位】 平卧位。 【手术步骤】 1.切口:取上腹正中或右旁正中切口进入腹腔. 2.探查:步骤及方法:同“毕Ⅰ式次全胃切除术”。
3.游离胃大弯:具体方法同毕Ⅰ式胃次全切除术的图7~10。 4.游离胃小弯,切断十二指肠:如图1所示,切断胃左、右血管,并切断十二指肠,具体方法同毕Ⅰ式胃次全切除术的图11~15。..。。..文档交流 5.封闭十二指肠残端:用Babcock钳将十二指肠残端夹住,小心分离十二指肠后壁与胰腺被膜之间的纤维组织,分离十二指肠约1cm(图2),用1号线间断、全层缝合十二指肠残端(图3),再用1号线间断水平褥式缝合浆肌层(图4),最后用1号线间断缝合十二指肠和胰腺被膜(图5)。.。.。。。文档交流 6.切断胃:在预定切除的大、小弯侧用1号线各缝1针,A、B可作为牵引线,取3把Kocher钳于牵引线下方lcm处横行将胃夹住,于两钳之间将胃切断(图6),移走胃切除的部分。。。....文档交流7.胃空肠吻合:胃大部切除后,将残留胃与空肠吻合,方法很多,常用的有两类:结肠后或结肠前全口胃空肠吻合(图7A);结肠后或结肠前半口胃空肠吻合(图7B)。前一种类型是将空肠经结肠后上提与整个胃残端吻合(Polya法),或将空肠经结肠前提与整个胃残端吻合(Moynihan法);后一种类型是将胃残端的小弯侧缝合,再将空肠经结肠后与胃大弯侧残端吻合(Hofmeister法);或将空肠经结肠前与胃大弯侧残端吻合(Eiselberg法)。一般认为,全口胃空肠吻合由于吻合口较大,易致胃排空过快而发生“倾倒”综合征.因此,半口胃空肠吻合是较为理想的术式。下面主要介绍Polya法和Hofmeister 法的胃空肠吻合法。。...。.文档交流 (1)Polya法:于横结肠系膜中结肠动、静脉的左侧无血管区作一
气管插管全麻成功后,取仰卧位,常规消毒,铺无菌巾、单,使用伤口贴,取上腹部正中切口,长15cm,逐层切开皮肤、皮下及白线,打开腹膜,洗手探查见:无腹水,肝脏、胆囊、胰腺、脾脏、小肠及结肠未见异常,胃壁光滑,轻度水肿,胃体明显增大,胃周淋巴结无肿大,胃小弯近幽门处有一2X1X0.5cm大小溃疡,质地稍硬,与胆囊轻微粘连,局部瘢痕形成并牵拉、挛缩致幽门管狭窄,幽门管内径约0.5cm,狭窄段长2cm,累及十二指肠,术中明确诊断为幽门管溃疡致幽门不全梗阻,拟行胃大部分切除毕Ⅱ式吻合术。过程如下:将胃提起,在大弯稍左无血管区剪开胃结肠韧带,在血管弓内沿大弯向左游离、切断胃结肠韧带,至胃网膜左动脉的第二末支;再向右游离至幽门部,注意保护结肠中动脉,靠近胰腺下缘处钳夹、切断、双重结扎胃网膜右动脉主干;将胃下拉,在离小弯上缘约2cm的无血管处,剪开肝胃韧带,向右侧游离、结扎肝胃韧带,至幽门右侧十二指肠球部上缘,将肝十二指肠韧带内胃右动脉游离、钳夹、切断、双重结扎;注意保护肝动脉、胃十二指肠动脉及胆总管。向左游离肝胃韧带,靠近胃壁将胃左动脉的第二末支切断、结扎;将十二指肠周围的粘连及细小血管游离结扎,游离十二指肠约2cm至溃疡狭窄段以下,于十二指肠拟切断处用两把有齿直血管钳在近幽门处夹住十二指肠,并在两钳之间将其切断;消毒断端,间断缝合关闭十二指肠残端,并
浆肌层加强包埋残端;在胃体大弯侧夹一把小胃钳,紧靠该钳的右侧夹一把大胃钳,沿大胃钳深面切除小弯侧钳夹的胃组织,边切边缝,至小胃钳尖端为止,切除胃3/4,浆肌层加强缝合;于小胃钳下做胃大弯预留吻合口的粘膜下止血。在结肠后准备行胃空肠吻合,先提起横结肠,在中结肠动脉左侧无血管区系膜处剪开5-6cm;在横结肠系膜根部脊椎左侧找到十二指肠空肠曲,将距十二指肠空肠曲6cm的空肠经横结肠系膜裂孔提到横结肠系膜上方,以备吻合;再将横结肠系膜裂孔的左缘与距吻合口2cm的胃后壁行浆肌层缝合;然后,使空肠近端对胃小弯,远端对胃大弯,做浆肌层加强缝合;距后壁缝合线0.5cm切开空肠、紧靠胃粘膜下止血线外侧切开胃后壁粘膜层,自小弯到大弯行后壁全层缝合,至大弯侧时剪断胃前壁粘膜层,将胃管由吻合口送入远段空肠10cm后行全层前壁内翻缝合;然后行前壁浆肌层加强缝合,加强危险三角。最后将吻合口拉至横结肠系膜裂孔下方,将系膜裂孔右缘与距吻合口2cm的胃前壁浆肌层结节缝合。检查吻合口宽度约3cm,输入及输出口可通过指尖。彻底止血,再次检查十二指肠残端及胃空肠吻合口未发现异常,冲洗腹腔,清点敷料及器械如数,逐层缝合关闭腹腔。手术顺利,麻醉满意。术毕安返病房,生命体征平稳。术中出血ml,切除的标本交家属查看后送病理检查。
胃癌(经腹腔镜根治性近端胃大部切除+食管 胃吻合术)临床路径 一、标准住院流程 (一)适用对象。 1.第一诊断为胃癌(ICD-10:C16)。 2.行经腹腔镜根治性近端胃大部切除+食管胃吻合术(ICD-9-CM-3:4 3.5 004+5 4.21001)。 (二)诊断依据。 根据《胃癌NCCN临床实践指南(2010.v2版)》及全国高等学校教材《外科学》(人民卫生出版社,2008年7月,第7版)及《黄家驷外科学》(人民卫生出版社,2008年7月,第7版)。 1.症状:早期无特异表现,随着疾病进展出现上腹部疼痛、食欲减退、消瘦、乏力、恶心、呕吐、呕血、黑便,晚期出现明显的梗阻、消化道大出血、腹部肿块、左锁骨淋巴结肿大等。 2.体征:早期胃癌无明显体征。上腹部肿块、直肠前触及肿物、脐部肿块、锁骨上淋巴结肿大等,均是胃癌晚期或已出现转移的体征。 3.化验:血红蛋白下降、大便潜血阳性、肿瘤标记物升高(CEA、CA199、CA72.4、CA2 4.2等)。 4.影像学检查:上消化道钡餐显示充盈缺损;腹部增强CT 提示胃壁增厚、与周围脏器组织关系;盆腔超声辅助提示有无盆腔转移;电子内窥镜检查明确病变位置,并病理活检提示恶
性肿瘤;超声胃镜明确肿瘤胃壁侵润深度。 (三)选择治疗方案的依据。 根据《胃癌NCCN临床实践指南(2010.v2版)》及全国高等学校教材《外科学》(人民卫生出版社,2008年7月,第7版)及《黄家驷外科学》(人民卫生出版社,2008年7月,第7版)。 1.根据检查结果,评定术前分期; 2.根据术前分期情况和患者身体状况,进行多学科小组评估,身体状况良好,肿瘤可切除: (1)T分期为T1b,且无远处转移(M0)患者的治疗方案:标准D2手术; (2)T分期为T2或T2以上,M0的患者,其治疗方案:标准D2手术、新辅助化放疗+标准D2手术、新辅助化疗+标准D2手术。 (四)标准住院日为11-18天。 (五)进入路径标准。 1.第一诊断必须符合ICD-10:C16胃癌疾病编码,拟行经腹腔镜根治性近端胃大部切除+食管胃吻合术。 2.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。 (六)术前准备1-7天。 1.必需的检查项目: (1)血常规、尿常规、大便常规+潜血; (2)肝功能、肾功能、血电解质、凝血功能、血型、感染
全胃切除術後(腸繞道) 飲食注意事項 一、目的: 提供胃術後病人適當的營養,減少病人術後發生營養不良、體重減輕、腹瀉、脹氣、傾食症候群等問題。 *什麼是低渣飲食? 本飲食是提供每日粗纖維攝取量在 4 公克以下的一種飲食。主要為減少大 腸中的殘渣,殘渣包括不能消化的植物性纖維、動物的筋膠及奶類製品經消化 道後之產物。以幫助腸胃傷口早日癒合。 *什麼是傾食症候群 全胃切除之病人,有可能有傾食症候群的症狀(進食後10~15分鐘,上腹滿脹、虛弱、頭昏眼花、面色蒼白、出冷汗、疲乏無力、心悸亢進、噁心等),藉由限制飲食中的醣類,而使胃切除手術後發生傾食症候群的現象減除,並避免體重減輕的一種飲食。 二、術後飲食原則: 1.請少量多餐,選擇軟細容易消化的食物,廣泛攝取各種食物,獲得均衡營養 2.忌食加糖及含酒精的食物,避免太冷、太熱、刺激性或調味太濃的食物 3.飯前、飯後均需休息,進餐時需細嚼慢嚥 4.供應型態以軟質、溫度適中、固態的食物為主,湯汁及開水需於飯後30-60 分鐘後食用 5.每餐食物都含有蛋白質豐富的食物,如蛋、肉、魚類、豆製品 6.必要時需補充維生素及礦物質 三、飲食進展 1.排氣後先喝水 2.清流質飲食(1-2天) 如米湯、無油雞湯、魚湯、清澈果汁、運動飲料等 3.低渣全流質飲食(1-2天) 將煮熟的稀飯、低渣蔬菜及魚肉類,放入果汁機中攪打成碎後食用 每次進食量約120-240ml,少量多餐。 4.低渣半流質飲食(2-4週) 將稀飯、低渣蔬菜及魚肉類煮成鹹粥狀,即可食用 每次進食量約120-240ml,逐漸增加份量,同時少量多餐。 5.低渣軟質(4-8週) 少量多餐、細嚼慢嚥,選擇軟質、低油、容易消化的食物如下表
胃次全切除术(Billroth Ⅰ式)[手术图谱] 2010-9-6 16:34:0 胃次全切除术(Billroth Ⅰ式) Subtotal Gastrectomy (Billroth I Method) 【适应症】 1.胃窦、幽门部的病变:溃疡和良、恶性肿瘤以及所导致的并发症。 2.十二指肠球部前壁溃疡:可以切除者,估计十二指肠宽度够用(吻合口应≥3cm),吻合口无张力。 【术前准备】 1.术前营养欠佳者,予以纠正。可给予高脂肪、高蛋白和富含维生素B、C的饮食。纠正贫血。 2.合并幽门梗阻,有水、电解质紊乱者,术前应予以纠正。 3.幽门梗阻患者术前3天开始用生理盐水洗胃,以减轻胃粘膜水肿。 4.术前插胃管,灌肠1次。 5.术区备皮。 【麻醉】 一般取硬膜外麻醉,亦可用全麻。 【体位】 平卧位。 【手术步骤】 1.切口:取上腹正中切口或上腹旁正中切口(图1)。 2.探查:进入腹腔以后,全面探查,先依次探查肝、胆、胰、脾、小肠、结肠和盆腔脏器有无异常,最后探查病灶,确定病变的位置、大小,与周围脏器的关系,以及胃周围淋巴结的情况(图2)。若为胃后壁的肿瘤,还应确定其与胰腺的关系,可于肝胃韧带无血管区打洞,右手示指由此处伸入网膜囊内,以进一步明确肿瘤和胰腺的关系(图3)。
3.游离十二指肠:探查完毕,确定可以手术。用Babcock钳将十二指肠前壁轻轻提起,用S状拉钩将肝向上拉开,显露并剪开十二指肠侧腹膜(图4),用手指钝性分离十二指肠降部,直至显露出胰头(图5、6)。十二指肠降部的游离,并非用于每一位患者,手术探查估计病变切除后,十二指肠和胃残端吻合有张力者,可游离十二指肠降部。否则,无需游离。由下向上沿肝十二指肠韧带右缘剪开腹膜,显露出胆总管,以免损伤(图6)。 4.游离胃大弯:将肝向上拉,胃窦向下拉开,暴露肝胃韧带,将左手示、中指自肝胃韧带无血管区剪开处伸入,并绕过胃后壁于胃结肠韧带无血管区穿出,引入一纱布条以备牵引(图7)。 如病变为非恶性肿瘤,胃结肠韧带可以靠近网膜血管切断;若为恶性肿瘤,则需自横结肠缘切除大网膜。现以良性病变为例。 将胃向上牵,左手4指自肝胃韧带切口处伸入达胃后壁,将胃结肠韧带顶起来,使其和横结肠系膜分离,以防伤及横结肠系膜内的中结肠血管(图8、9)。靠近十二指肠,将胃网膜右动、静脉分离、切断、结扎(图10),残断用4号线贯穿缝扎。并沿网膜血管走行方向向左剪开胃结肠韧带,到胃网膜左、右血管交界处,分离切断胃网膜左血管的最末一分支。 5.分离、切断胃右血管:继续向上拉开肝显露出胃右动、静脉,仔细分离,靠十二指肠将其切断,用7号线结扎,残端再用4号线贯穿缝扎(图11)。注意勿伤及肝十二指肠韧带内的胆总管和门静脉。 6.切断十二指肠:处理完胃右血管和胃网膜右血管后,胃窦部、十二指肠的上部已完全游离(图12)。取2把Kocher钳或1把Kocher钳和1把无创伤钳,距幽门1.5~2cm处,将十二指肠夹住(图13),注意无创伤钳远侧必须有1.5cm 游离的十二指肠,以备吻合用。于两钳之间将十二指肠切断,用酒精棉球处理残端,十二指肠端用湿纱布覆盖准备吻合,胃端裹以干纱布用Allis钳夹住(图14)。 7.处理胃左动脉:沿小弯侧将肝胃韧带分段分离、切断、结扎,小心分离出胃左动脉,切断进入胃壁的分支(图15)。若为恶性肿瘤,胃左动脉需于其起始部近腹腔动脉处切断、结扎,并清扫淋巴结。 8.切断胃:取2把Kocher钳,于大弯侧、胃网膜左右血管交界处的偏上方垂直大弯侧夹住胃壁,其宽度应和十二指肠的宽度相当(图16),将胃和十二指肠对拢,以试其长度是否足够吻合之用。用刀于两钳之间切断胃。再取2把Kocher 钳于前两钳之远处斜行向上至胃小弯中点稍上方将小弯侧胃壁夹住(图16),于两钳之间将胃完全切断,并移走。 9.胃十二指肠吻合:小弯侧胃断端用4号线连续全层缝合,抽除Kocher钳,收紧缝线、打结(图17),再用1号线间断缝合浆肌层加强(图18)。将残胃向下拉,使其和十二指肠靠拢,用1号线水平褥式间断缝合后壁浆肌层(图18),使两者靠拢,切除被钳压榨的胃壁,松开Kocher钳,用1号线间断缝合胃、十二指肠
胃大部切除术后并发症: 1.胃出血:胃大部切除术后,一般在24小时以内,可以从胃管引流出少量暗红色或咖啡色血性内容物,多为术中残留胃内的血液或胃肠吻合创伤面少量渗出的缘故,属于术后正常现象。如果短期内自胃管引流出较大量的血液,尤其是鲜血,甚至呕血、黑便、严重者出现出血性休克,是少数病例因切端或吻合口有小血管未结扎或缝合不够紧密;胃粘膜被钳夹伤或旷置的十二指肠溃疡止血不彻底等原因所致的出血。出血也可能是继发的,即在手术后数天发生,多因结扎或缝合过紧,致使组织坏死,结扎缝脱落所致。较严重的早期出血,甚至发生休克,需要果断再次探查止血。继发性出血多不十分严重,大部经保守治疗即可自行止血。 2.十二指肠残端破裂:这是胃大部切除术毕罗Ⅱ式中最严重的并发症,死亡率很高约10~15%。多因低位十二指肠溃疡,特别穿透到胰腺头部的十二指肠溃疡,手术时过多松动十二指肠损伤浆肌层或血液循环;残端缝合过紧,过稀或结扎过紧均能造成残端愈合不良。输入空肠袢梗阻,胆汁,胰液及肠液滞留在十二指肠腔内,十二指肠膨胀,肠腔内压力不断增高而致残端破裂。这一并发症多发生在术后4~7天。表现为右上腹突然发生剧烈疼痛,局部或全腹明显压痛、反跳痛、腹肌紧张等腹膜炎症状。右上腹穿刺可抽出胆汁样液体,预防方法是:要妥善缝合十二指肠残端,残端缝合有困难者,可插管至十二指肠腔内作造瘘术,外复盖大网膜。溃疡病灶切除困难者,选择病灶旷置胃大部切除术式,避免十二指肠残端破裂。一旦发生残端破裂,手术修补很难成功,应即行引流术,在十二指肠残端处放置双腔套管持续负压吸引,同时也要引流残端周围腹腔。保护伤口周围皮肤以防消化液的腐蚀。以静脉营养法或空肠造瘘高营养流食维持水、电解质平衡和充足的营养。此外,要应用抗菌素防治腹腔感染。如因输入空肠袢梗阻所致,可行输入空肠与输出空肠侧侧吻合,解除梗阻。经上术处理,多能自愈。 3.胃肠吻合口破裂或瘘:多发生在术后5~7天,如在术后1~2天内发生,则表示术中根本没有缝合好,一般来说,大多由缝合不当,吻合口张力过大,局部组织水肿或低蛋白血症等原因所致组织愈合不良。胃肠吻合口破裂常引起严重的腹膜炎。如发生较晚,局部已形成脓肿逐渐向外穿破而发生胃肠吻合外瘘。如因吻合口破裂所致腹膜炎,须立即手术进行修补,多能成功。但术后一定保持可靠的胃肠减压,加强输血、输液等支持疗法。如吻合口破裂发生较晚,已局部形成脓肿或瘘,除了引流外,也要胃肠减压和支持疗法,一般在数周吻合口瘘常能自行愈合。若经久不愈者,则应考虑再次胃切除术。 4.胃大部切除术后的梗阻现象:胃大部切除毕罗氏I式吻合,梗阻机会较少,仅偶尔发生吻合口梗阻。如应用毕罗氏Ⅱ式吻合,梗阻机会较多,现分述如下。(1)吻合口梗阻:发生率约为1~5%,主要表现为进食后上腹胀痛、呕吐、呕吐物为食物,多无胆汁。梗阻多因手术时吻合口过小;或缝合时胃肠壁内翻过多;吻合口粘膜炎症水肿所致。前二种原因造成的梗阻多为持续性的不能自行好转。需再次手术扩大吻合口或重新作胃空肠吻合。粘膜炎症水肿造成的梗阻为暂时性的,经过适当的非手术治疗可自行症状消失。梗阻性质一时不易确诊,先采用非手术疗法,暂时停止进食,放置胃肠减压,静脉输液,保持水电解质平衡和营养;若因粘膜炎症水肿引起的梗阻,往往数日内即可改善。经二周非手术治疗仍有进食后腹胀,呕吐现象,应考虑手术治疗。(2)输入空肠袢梗阻:在毕罗氏Ⅱ式手术后,如输入空肠袢在吻合处形成锐角或输入空肠袢过长发生屈折,使输入空肠袢内的胆汁,胰液、肠液等不易排出,将在空肠内发生潴留而形成梗阻。输入空肠段内液体潴留到一定量时,强烈的肠蠕动克服了一时性的梗阻,将其潴留物大量排入残胃内,引起恶心、呕吐。临床表现为食后约15~30分钟左右,上腹饱胀,轻者恶心,重者呕吐,呕吐物主要是胆汁,一般不含食物,呕吐后患者感觉症状减轻而舒适。多数病人术后数周症状逐渐减轻而自愈,少数症状严重持续不减轻者需手术治疗,行输入和输出空肠袢之间侧侧吻合术。如输入空肠袢在吻合口处比输出空肠袢低,食物逆流近端肠段内。症状多为食后不久即呕吐,呕吐物即有食物也有胆汁。钡餐检查见大量钡剂进入近端空肠腔内。对少数症状重持续不减轻者可再次手术治疗,手术方法与输入空肠袢梗阻相同。以上情况均属单纯性梗阻。另一
胃全切除术 Total Gastrectomy [适应症] 1.肿瘤的体积较大、范围广。 2.上部胃癌距食管较近,如早期胃癌肿瘤上缘距食管在2cm以内、浸润型胃癌在6cm以内、局限型胃癌在4cm以内者都应行全胃切除术。 3.若肿瘤已侵犯周围脏器,可以联合切除部分附近已受累的脏器,如脾、胰体尾切除;部分横结肠及其系膜;侵及肝左叶可行左叶切除等。 4.已有远处转移或腹腔内已广泛转移,不适宜做此手术。 [术前准备] 1.术前纠正水、电解质、酸碱平衡紊乱。合并贫血者,术前输血纠正。 2.横结肠已受侵犯者需行术前肠道准备如口服肠道杀菌药、清洁灌肠等。 3.术前全身使用抗生素,一般术前3天开始。 4.备血、备皮。 5.插胃管。 [麻醉] 气管内插管全麻。 [体位] 平卧位。 [手术步骤] 1.切口:取上腹正中切口,自剑突至脐,需扩大时可以绕脐左侧向下。必要时可以切除剑突,以增大术野的暴露。亦可胸腹联合切口。 2.探查:进入腹腔以后全面探查肝、胆、胰、脾、肠系膜、盆腔有无转移。最终探查病灶,确定其位置、大小、范围及其与周围组织器官的关系,以确定是否行全胃切除(图1)。
用“S”形拉钩将肝向上拉,将胃向下牵引,暴露出肝胃韧带,于无血管区剪开,小心分离出胃右动、静脉,将其切断、结扎(图5),小心勿伤及肝十二指肠内的胆总管。
处理两血管的同时将周围淋巴结一并清除。 4.切断十二指肠:取一把无创伤肠钳距幽门前静脉2.5~3cm处将十二指肠夹住,于近端夹一把Koch er钳,在两钳之间切断十二指肠(图6)。
5.显露胃底和食管下段:右手托起肝左叶,剪开左三角韧带,有血管的部分切断后结扎(图8)。 用S状拉钩将肝左叶向右上拉开,同时将胃向左侧牵拉,沿肝下缘分离、切断肝胃韧带(图9)。
胃次全切除术(Billroth Ⅰ式) Subtotal Gastrectomy (Billroth I Method) 【适应症】 1.胃窦、幽门部的病变:溃疡和良、恶性肿瘤以及所导致的并发症。 2.十二指肠球部前壁溃疡:可以切除者,估计十二指肠宽度够用(吻合口应≥3cm),吻合口无张力。 【术前准备】 1.术前营养欠佳者,予以纠正。可给予高脂肪、高蛋白和富含维生素B、C的饮食。纠正贫血。 2.合并幽门梗阻,有水、电解质紊乱者,术前应予以纠正。 3.幽门梗阻患者术前3天开始用生理盐水洗胃,以减轻胃粘膜水肿。 4.术前插胃管,灌肠1次。 5.术区备皮。 【麻醉】 一般取硬膜外麻醉,亦可用全麻。 【体位】 平卧位。 【手术步骤】 1.切口:取上腹正中切口或上腹旁正中切口(图1)。 2.探查:进入腹腔以后,全面探查,先依次探查肝、胆、胰、脾、小肠、结肠和盆腔脏器有无异常,最后探查病灶,确定病变的位置、大小,与周围脏器的关系,以及胃周围淋巴结的情况(图2)。若为胃后壁的肿瘤,还应确定其与胰腺的关系,可于肝胃韧带无血管区打洞,右手示指由此处伸入网膜囊内,以进一步明确肿瘤和胰腺的关系(图3)。 3.游离十二指肠:探查完毕,确定可以手术。用Babcock钳将十二指肠前壁轻轻提起,用S状拉钩将肝向上拉开,显露并剪开十二指肠侧腹膜(图4),用手指钝性分离十二指肠降部,直至显露出胰头(图5、6)。十二指肠降部的游离,并非用于每一位患者,手术探查估计病变切除后,十二指肠和胃残端吻合有张力者,可游离十二指肠降部。否则,无需游离。由下向上沿肝十二指肠韧带右缘剪开腹膜,显露出胆总管,以免损伤(图6)。 4.游离胃大弯:将肝向上拉,胃窦向下拉开,暴露肝胃韧带,将左手示、中指自肝胃韧带无血管区剪开处伸入,并绕过胃后壁于胃结肠韧带无血管区穿出,引入一纱布条以备牵引(图7)。 如病变为非恶性肿瘤,胃结肠韧带可以靠近网膜血管切断;若为恶性肿瘤,则需自横结肠缘切除大网膜。现以良性病变为例。 将胃向上牵,左手4指自肝胃韧带切口处伸入达胃后壁,将胃结肠韧带顶起来,使其和横结肠系膜分离,以防伤及横结肠系膜内的中结肠血管(图8、9)。靠近十二指肠,将胃网膜右动、静脉分离、切断、结扎(图10),残断用4号线贯穿缝扎。并沿网膜血管走行方向向左剪开胃结肠韧带,到胃网膜左、右血管交界处,分离切断胃网膜左血管的最末一分支。 5.分离、切断胃右血管:继续向上拉开肝显露出胃右动、静脉,仔细分离,靠十二指肠将其切断,用7号线结扎,残端再用4号线贯穿缝扎(图11)。注意勿伤及肝十二指肠韧带内的胆总管和门静脉。 6.切断十二指肠:处理完胃右血管和胃网膜右血管后,胃窦部、十二指肠的上部已完全游离(图12)。取2把Kocher钳或1把Kocher钳和1把无创伤钳,距幽门1.5~2cm处,
胃次全切除术(BillrothⅡ式) Subtotal Gastrectomy (Billroth ⅡMethod) 【适应症】 1.胃窦、幽门部的病变:溃疡和良、恶性肿瘤以及所导致的并发症。 2.十二指肠球部前壁溃疡:可以切除者,估计十二指肠宽度够用(吻合口应≥3cm),吻合口无张力。 【术前准备】 1.术前营养欠佳者,予以纠正。可给予高脂肪、高蛋白和富含维生素B、C的饮食。纠正贫血。 2.合并幽门梗阻,有水、电解质紊乱者,术前应予以纠正。 3.幽门梗阻患者术前3天开始用生理盐水洗胃,以减轻胃粘膜水肿。 4.术前插胃管,灌肠1次。 5.术区备皮。 【麻醉】 一般取硬膜外麻醉,亦可用全麻。 【体位】 平卧位。 【手术步骤】 1.切口:取上腹正中或右旁正中切口进入腹腔。 2.探查:步骤及方法:同“毕Ⅰ式次全胃切除术”。 3.游离胃大弯:具体方法同毕Ⅰ式胃次全切除术的图7~10。 4.游离胃小弯,切断十二指肠:如图1所示,切断胃左、右血管,并切断十二指肠,具体方法同毕Ⅰ式胃次全切除术的图11~15。 5.封闭十二指肠残端:用Babcock钳将十二指肠残端夹住,小心分离十二指肠后壁与胰腺被膜之间的纤维组织,分离十二指肠约1cm(图2),用1号线间断、全层缝合十二指肠残端(图3),再用1号线间断水平褥式缝合浆肌层(图4),最后用1号线间断缝合十二指肠和胰腺被膜(图5)。 6.切断胃:在预定切除的大、小弯侧用1号线各缝1针,A、B可作为牵引线,取3把Kocher钳于牵引线下方lcm处横行将胃夹住,于两钳之间将胃切断(图6),移走胃切除的部分。 7.胃空肠吻合:胃大部切除后,将残留胃与空肠吻合,方法很多,常用的有两类:结肠后或结肠前全口胃空肠吻合(图7A);结肠后或结肠前半口胃空肠吻合(图7B)。前一种类型是将空肠经结肠后上提与整个胃残端吻合(Polya法),或将空肠经结肠前提与整个胃残端吻合(Moynihan法);后一种类型是将胃残端的小弯侧缝合,再将空肠经结肠后与胃大弯侧残端吻合(Hofmeister法);或将空肠经结肠前与胃大弯侧残端吻合(Eiselberg法)。一般认为,全口胃空肠吻合由于吻合口较大,易致胃排空过快而发生“倾倒”综合征。因此,半口胃空肠吻合是较为理想的术式。下面主要介绍Polya法和Hofmeister法的胃空肠吻合法。 (1)Polya法:于横结肠系膜中结肠动、静脉的左侧无血管区作一长6~7cm的切口,距屈氏韧带8~l0cm将空肠自此切口拉到横结肠系膜上方,空肠输入段对小弯侧、输出段对大弯侧,将空肠襻和胃断端靠拢(图8)。取和胃断端长度相等的空肠段,于其近系膜缘夹以肠钳(图9),用1号线将空肠后壁和胃后壁行浆肌层间断缝合(图9)。距缝线约2cm处于空肠上纵行切开长度和胃断端相当的肠壁,再取1把肠钳,夹住近侧胃,切除压榨部的胃壁(图
【编号】1.5.5.3 【手术名称】Billroth Ⅱ式胃次全切除术 【英文名称】subtotal gastrctomy,Billroth Ⅱ 【别名】部分胃切除术伴胃空肠吻合术;毕罗氏Ⅱ式胃次全切除术;毕罗氏Ⅱ式胃大部切除术;比罗特II型胃大部切除术 【ICD编码】43.7 01 【概述】 胃远端部分切除后将十二指肠残端缝合关闭,残胃与空肠吻合。这种重建方式术后食物由胃直接进入上段空肠,十二指肠溃疡病变可以旷置而不予切除,可以切除较多的胃组织而无吻合口张力过大的问题,因而比较适合于治疗十二指肠溃疡,也适合于胃溃疡及胃癌根治性切除后的重建。但这种方式引起的解剖及生理变化较大,手术并发症发生率较高。 手术相关解剖见图1.5.5.3-1。 【适应证】 1.十二指肠溃疡 主要用于溃疡急性穿孔、溃疡急性大出血、幽门梗阻以及内科治疗效果不好及多次溃疡复发的病人。胃大部切除术治疗十二指肠溃疡的基本理论是减少壁细胞及主细胞的数量,使胃酸及胃蛋白酶原的分泌量降低;切
除富含胃泌素细胞(Gastrin Cell)的胃窦部使血清胃泌素降低;切除或旷置溃疡病灶。 2.胃酸分泌高的胃溃疡。 3.胃远端的肿瘤 主要是胃癌。应按癌肿的治疗原则行根治性胃大部切除 术。 半胃切除术适合于胃溃疡胃酸不高者。由于无高酸的刺激因素存在,术后不会发生吻合口溃疡。在我国已有大量的治疗经验证明了这一点。胃溃疡有恶变的倾向,年龄40岁以上的胃溃疡病人经正规内科治疗4~6周溃疡不愈合者应积极采用手术治疗。半胃切除术也可以作为选择性迷走神经切断术或迷走神经干切断术的附加手术、治疗十二指肠溃疡。 【禁忌证】 【术前准备】 1.全身情况及营养状况差的病人应在手术前改善全身情况,纠正营养不良、贫血及低蛋白血症。应给予高蛋白及足量维生素的饮食,必要时输血或输血浆提高血红蛋白及血浆蛋白的水平。 2.有脱水及电解质紊乱的病人应在术前适当输液及补充电解质,纠正水及电解质紊乱。 3.伴幽门梗阻的病人应在术前2~3d开始禁食、胃肠减压、输液、每日洗胃2或3次、排空胃内存留的食物及分泌物,减轻胃黏膜的炎症及水肿,以利于手术及手术后恢复。 4.溃疡大出血的病人术前应采取各种抗休克措施,积极输血,尽量补足血容量。 5.择期手术的病人手术前1d晚上行肥皂水灌肠1次,手术当日晨禁食,插鼻胃管。 【麻醉与体位】 一般可用硬脊膜外阻滞麻醉。伴有大出血及休克的病人应采用全身麻醉。取平卧体位。 【手术步骤】 1.胃及十二指肠的游离方法同Billroth Ⅰ式手术。
胃次全切除术(BillrothⅠ式) Subtotal Gastrectomy (Billroth I Method) 【适应症】 1、胃窦、幽门部的病变:溃疡与良、恶性肿瘤以及所导致的并发症。 2、十二指肠球部前壁溃疡:可以切除者,估计十二指肠宽度够用(吻合口应≥3cm),吻合口无张力。 【术前准备】 1、术前营养欠佳者,予以纠正。可给予高脂肪、高蛋白与富含维生素B、C的饮食。纠正贫血。 2.合并幽门梗阻,有水、电解质紊乱者,术前应予以纠正。 3、幽门梗阻患者术前3天开始用生理盐水洗胃,以减轻胃粘膜水肿。 4、术前插胃管,灌肠1次。 5.术区备皮。 【麻醉】 一般取硬膜外麻醉,亦可用全麻。 【体位】 平卧位。 【手术步骤】 1.切口:取上腹正中切口或上腹旁正中切口(图1)。 2.探查:进入腹腔以后,全面探查,先依次探查肝、胆、胰、脾、小肠、结肠与盆腔脏器有无异常,最后探查病灶,确定病变的位置、大小,与周围脏器的关系,以及胃周围淋巴结的情况(图2)。若为胃后壁的肿瘤,还应确定其与胰腺的关系,可于肝胃韧带无血管区打洞,右手示指由此处伸入网膜囊内,以进一步明确肿瘤与胰腺的关系(图3)。 3、游离十二指肠:探查完毕,确定可以手术。用Babcock钳将十二指肠前壁轻轻提起, 用S状拉钩将肝向上拉开,显露并剪开十二指肠侧腹膜(图4),用手指钝性分离十二指肠降部,直至显露出胰头(图5、6)。十二指肠降部的游离,并非用于每一位患者,手术探查估计病变切除后,十二指肠与胃残端吻合有张力者,可游离十二指肠降部。否则,无需游离。由下向上沿肝十二指肠韧带右缘剪开腹膜,显露出胆总管,以免损伤(图6)。 4.游离胃大弯:将肝向上拉,胃窦向下拉开,暴露肝胃韧带,将左手示、中指自肝胃韧带无血管区剪开处伸入,并绕过胃后壁于胃结肠韧带无血管区穿出,引入一纱布条以备牵引(图7)。 如病变为非恶性肿瘤,胃结肠韧带可以靠近网膜血管切断;若为恶性肿瘤,则需自横结肠缘切除大网膜。现以良性病变为例。 将胃向上牵,左手4指自肝胃韧带切口处伸入达胃后壁,将胃结肠韧带顶起来,使其与横结肠系膜分离,以防伤及横结肠系膜内的中结肠血管(图8、9)。靠近十二指肠,将胃网膜右动、静脉分离、切断、结扎(图10),残断用4号线贯穿缝扎。并沿网膜血管走行方向向左剪开胃结肠韧带,到胃网膜左、右血管交界处,分离切断胃网膜左血管的最末一分支。 5、分离、切断胃右血管:继续向上拉开肝显露出胃右动、静脉,仔细分离,靠十二指肠将其切断,用7号线结扎,残端再用4号线贯穿缝扎(图11)。注意勿伤及肝十二指肠韧带内的胆总管与门静脉。 6.切断十二指肠:处理完胃右血管与胃网膜右血管后,胃窦部、十二指肠的上部已完全游离(图12)。取2把Kocher钳或1把Kocher钳与1把无创伤钳,距幽门1.5~2cm处,将十二指肠夹住(图13),注意无创伤钳远侧必须有1、5cm游离的十二指肠,以备吻合用。于两
胃大部切除术 胃大部切除术是我国治疗溃疡病常用的手术方法,多年来临床经验证明疗效比较满意。传统的胃大部切除范围是胃的远侧的2/3~3/4,包括胃体大部、整个胃窦部、幽门及十二指肠球部。溃疡病灶本身的切除并非绝对必须,在切除技术有困难时,可以加以旷置,如手术后食物不再通过,所以旷置的溃疡可以逐渐愈合。 胃大部切除的手术方式很多,但基本可分为二大类。 1.毕罗(Billroth)氏Ⅰ式是在胃大部切除后将胃的剩余部分与十二指肠切端吻合,在此原则下有多种变式(图2-48)。此法的优点是:操作简便,吻合后胃肠道接近于正常解剖生理状态,所以术后由于胃肠道功能紊乱而引起的并发症少。当十二指肠溃疡伴有炎症、疤痕及粘连时,采用这种术式常有困难,有时为了避免胃十二指肠吻合口的张力过大,切除胃的范围不够,就容易引起溃疡复发。对胃酸分泌高的十二指肠溃疡病人不太适合,故此术式多用于胃溃疡。
图2-48 Billroth I 式胃大部切除术方法的变迁 2.毕罗(Billroth)氏Ⅱ式是在胃大部切除后,将十二指残端闭合,而将胃的剩余部分与空肠上段吻合。自1885年毕罗Ⅱ式倡用以来,至今也有多种改良术式(图2-49)。此法优点是:胃切除多少不因吻合的张力而受限制,胃体可以切除较多。溃疡复发的机会较少,由于食物和胃酸不经过十二指肠,直接进入空肠,十二指肠溃疡即使未能切除(旷置式胃大部切除术),也因不再受刺激而愈合。因此临床上应用较广,适用于各种情况的胃十二指肠溃疡,特别用于十二指
肠溃疡。缺点是:手术操作比较复杂,胃空肠吻合后解剖生理的改变较多,引起并发症的可能性较多,有的并发症甚为严重。 图2-49 Billroth Ⅱ式胃空肠吻合的不同方法
胃切除病人必看内容 胃全切除术后,一般会使用小肠构造一个暂时存储食物的环形肠袢,但是由于胃还有分泌胃酸杀菌、进一步磨碎食物以及分泌蛋白酶消化食物的功能,这些功能人造的肠袢无法达到,所以要注意: 1.饮食卫生; 2.充分咀嚼以减轻肠道负担; 3.三餐之间补充点饮食; 4.补充铁剂和维生素B12预防贫血; 5. 补充钙剂和维生素D预防缺钙 吃水果倒没有特别的忌口。 出现烧心的原因是碱性肠液返流刺激食管所致。 首先,进食量宜逐渐增加,不能增加过快; 其次,进食后不可立即卧床;夜间休息时需要将上半身垫高 正常饮食一般都要到4周以后了,你们办理出院时主治医生应该有特别交待的(饮食),一定要遵医嘱。一些油腻荤腥、生冷干硬、粗纤维等不易消化的食物要忌口。还有牛奶、蔗糖会引起胀气,不要吃。鸡蛋羹可以先吃一点看看你父亲的肠胃接受能力,具体情况决定。可以适当进行运动,对消化吸收有帮助的。如果继续会出现上腹饱胀、甚至吐酸水等不良症状,可在医生许可下服用吗丁啉、复方苯乙哌定帮助缓解症状。另外,要注意观察你父亲的血糖值,根据血糖值来相应的调节饮食热量。 忽然想到一点,过来补充给你,可以从正常饮食开始每天吃一粒或者几粒大蒜和那种大的红白萝卜(可煮软一点同喝煮萝卜的水),不过要从量少开始观察胃适应能力,适量就好。 胃全切后影响最厉害的是钙的吸收,研究发现钙和维生素D的吸收在胃窦部和十二指肠近端.术后注意补充上述物质.胃全切后食物蠕动加快,这时患者需要少量多餐,不
吃生冷硬的食物.一些植物性食品如黄,红色蔬菜,水果中含β-胡萝卜素,可在肝中 转变为维生素A.含钙较高的食品有各种豆制品,乳制品和燕麦片,卷心菜,白菜,胡萝卜,芹菜,南瓜,萝卜,菠菜,西葫芦,韭菜,蒲公英,冬瓜等.某些硬果和种子类食品含钙量也很高,如干杏仁,核桃,榛子,葵花子等.水果类有橙子等.一些蔬菜如菠菜,苋菜, 蕹菜等所含的草酸均影响钙的吸收,对含草酸高的蔬菜可先在沸水中焯一下,使部分 草酸先溶于水,滤去水再炒食.注意在面粉,玉米粉,豆粉中加发酵剂,并延长发酵时间,可使植酸水解,游离钙增加,使钙容易吸收.全胃切除后的病人每年最好静脉补充一次叶酸,维生素B12等. 意见建议: 1无论什么食物, 首先要弄碎, 保证易消化.2可吃食物: 香菇, 豆芽, 鸡肉, 猪肉, 小米, 姜, 蒜, 豆浆, 芦笋, 豆腐, 苹果, 面片, 肉松, 面条, 西红柿, 鸡蛋, 黄瓜, 木耳, 圆葱, 菜花, 西蓝花, 茄子, 地瓜, 胡萝卜. 癌症病人接受化 疗时,如能多吃些胡萝卜,可减轻化疗反应. 生活护理: 少食多餐,规律饮食.注意家庭护理保健,生活规律,多吃好吸收,好消化,新鲜的食物,不能吃牛羊肉,狗肉,鸡肉,鱼虾,香菜,茴香菜等辛辣食物. 胃全切除病人很容易发生倾倒综合征: 症状在进食中或饭后30分钟内出现,持续15~60分钟,饭后平卧可减轻症状。早期餐后症状群主要包括两组症状:一组是胃肠道症状,最常见的是稍食即饱感,随后发生上腹部胀满不适、恶心呕吐,吐出物为碱性含胆汁,腹部有绞痛,肠鸣音增加,腹泻、便稀等;另一组是神经循环系统症状,心悸、心动过速、出汗、眩晕、苍白、发热、无力、血压降低等。 疾病病因血糖血容量 胃切除术后,患者失去了幽门的调节功能,残胃容积缩小,以及迷走神经切除后影响了餐后胃的舒张,以致食后大量高渗性食糜烂骤然倾入十二指肠或空肠。 病理生理
胃大部切除术手术步骤 胃大部切除术一、体位:仰卧位。二、切口:上腹正中切口、左旁正中或左上经腹直肌切口,剑突与脐间距较短者可以做绕脐切口。为保证手术所需足够空间,可切除剑突使切口延伸至肝面以上。三、探查:首先探查盆腔、肝、胆和小肠、结肠有无病变,最后检查胃、十二指肠有无溃疡及其部位、数量、瘢痕粘连程度;有无胃出口梗阻,必要时切开胃前壁探查。对不能排除癌变的胃溃疡可以切取组织送冰冻切片检查。溃疡部位靠近胆总管区,炎症反应显著时,则应考虑行较为保守的手术,例如:迷走神经切断加胃窦成形或者胃肠吻合术。四、分离胃大弯:在胃网膜血管弓上方逐一切断、结扎发向胃壁的血管支向左达胃网膜左动脉第二末支。分离前可在胃小弯选择小网膜(肝胃韧带)无血管区切开,左手示指从胃小恋经、胃窦后壁穿过顶起胃大弯侧胃网膜血管弓,使胃结肠韧带与横结肠系膜分开,避免损伤横结肠血管。然后紧贴胃下缘向远侧分离,达幽门下 1cm,处理胃网膜右动脉小分支极易被撕裂出血。胃预切断处彻底清除浆膜上的脂肪(约 2cm 宽) 。五、处理胃小弯: 1 处理胃右动脉:切开肝胃韧带无血管区,沿小弯向右分离小网膜,于幽门上缘分离出胃右动脉,加以切断、结扎。 2 处理胃左血管:胃左血管到达胃时分为两支,分别沿胃小弯前面和后面下行进入胃壁。在胃左动脉第 2 分支以远用直角钳由前向后穿过,分别切断胃左动脉前后支,向小弯远端数厘米逐个结扎下行至胃壁表面的分支。 六、处理十二指肠:切断结扎幽门上缘附近的血管,将胃向上牵拉,分离十二指肠第一段后壁与胰腺之间的粘连。十二指肠下缘与胰腺之 uj 有许多细小血管分支,需用蚊式钳一一钳夹、切断、结扎。游离十二指上下缘至少 1cm 以备吻合。在幽门侧夹置 Kocher 钳,用纱布垫在幽门后面以免污染。kocher 钳远侧切断十二指肠。十二指肠残端暂不处理,用纱布包盖保护十二指肠残端,待胃切
腹腔镜下胃癌根治术(全胃)(吴国洋主任) 适应症: 1.胃癌源位于胃体范围偏大者或者肿瘤的体积较大者。 2.上部胃癌距食管较近,如早期胃癌肿瘤上缘距食管在2cm以内、浸润型胃癌在6cm以内、局限型胃癌在4cm以内者都应行全胃切除术。 全胃切除术手术切除范围: 应切除大网膜、胃全部、食管下段、十二指肠球部。食管切缘距肿瘤应在3 cm以上,十二指肠切缘距肿瘤应在5cm以上 麻醉:气管插管全身麻醉 体位:人字位(包手) 仪器:腹腔镜仪器、腹腔镜显示器、录像系统(显示器放于病人头部两侧)物品:布类包、手术衣、腹单、腔镜胃包、灯把、荷包钳(小头)、胸撑、纱手套(吴主任用)、胸科钳(备用) 腔镜物品:30镜头、腔镜器械、无损伤钳、拉舌钳、生物夹钳+生物夹、10mm 钛夹钳+钛夹、5mm钛夹钳+钛夹(备用)、超声刀头(长)+超声刀连接线、一次性腹腔穿刺器12mm(国产)1套、强生或美外12mmTrocar1个(低温)、强生或美外5mmTrocar1个(低温)、血管夹钳+血管夹(备用) 一次性物品:11#刀片、23号刀片、剖腹针(1包)、荷包线(小号)(1-2包)、3-0(8针)(2包)、0#PDS(1条)、电刀头(中长)、吸引器管(3条)、切口保护器(1包)、电线套(1包)1#4#7#慕丝(若干包)、三角纱(若干包),骨科纱(若干包)、5*12圆针(备用)、导尿包(1包)、油球(1包)、
负压球(1个)、22#引流管(1条),切口敷贴7*7(5包)、切口敷贴9*15(1包) 高耗:贝诺25吻合器(2把)、贝诺30闭合器1把、贝诺60闭合器1把、美外腔内切割闭合器1把 腹腔镜下全胃切除术(腔内配合) 脐孔穿刺并建立气腹,也可采用开放式。维持腹内压在12~15 mm Hg。通常在脐孔处或在耻骨上10 mm处戳孔放置镜头,左侧腋前线肋缘下行12 mm戳孔为主操作孔,脐左5 cm偏上行5 mm戳孔为辅操作孔,右侧腋前线肋缘下5mm戳孔,右锁骨中线平脐偏上12 mm戳孔。根据不同的吻合方式必要时可将左下戳孔改为10 mm。 探查:置入30°腹腔镜探查腹腔,了解病变的位置、大小、与周围器官的关系,了解淋巴结转移及其他脏器情况,确定肠管切除的范围。 1、超声刀游离大网膜和横结肠系膜前叶, 2、(00:14)显露胃网膜右静脉(向左游离到脾下极,向右至幽门下) 3、(00:56)超声刀游离十二指肠球部 4、(01:03)游离结扎切断胃网膜右静脉,可吸收夹及钛夹夹闭血管根部,超声刀切断 5、(02:13)游离结扎切断胃网膜右动脉,可吸收夹及钛夹夹闭血管根部,超声刀切断 6、(03:05)超声刀游离胰腺上缘 7、(03:16)切断胃左静脉(游离切除部分胰腺被膜,显露胃冠状静脉及胃左动脉),可吸收夹及钛夹夹闭血管根部,超声刀切断
胃切除术后的饮食 胃次切除术坚持少量多餐的方式。拔管后当日给少量饮水,每次4—5汤匙,每1—2小时一次。第二日进半量流食即每餐50一8Qnl,第三日全量流食每次lOO一15(Lnl,缓慢摄入,每日6—8次,摄入含高蛋白、高维生素和多种矿物质的食物,应避免易胀气的食物,以蛋汤、菜场藕粉为佳。若术后恢复正常,第四天可进稀饭,10一14天后可进干饭。主食与配菜应软烂易于消化,忌进食生硬、油炸、浓茶、酒等刺激性食品。 胃次切除后,病人每顿少吃一点。食用前拌入洗浄切碎西红柿,要坚持少食多餐,熟时参加洗净的大米或小米煮成粥,如香菇,猪油煎炒至七成熟时,参加麻油,小肠上端蠕动加快。 作息要有规律,既不要卧床大养,也不要过度劳累,更不要随着性子来。无论作息时间、学习、娱乐都要有规律。规律的生活可使机体处于正常的工作状态,这样,肿瘤的复发、转移也就无机可乘。加强锻炼是健身、治病、养病最好的方法,加强锻炼有多种方法。气功是患者锻炼的好方法。它是以吸氧为主,癌细胞是厌氧细胞,吸氧是大会杀死癌细胞,因此可以杀死癌细胞,达到治癌的目的。提倡在空气新鲜的树林或水边练功,可以增加疗效;它还提倡“群体抗癌”实行自救互助,大家在练之余在一起“话疗”,在一起交流抗癌收获,交流治疗方法,交流饮食内容,如那些食物有抗癌作用,对某些癌种有特效等等。大家在一起还可互相检查功法,纠正姿式,还可互相督促、鼓励,谁做功松懈
了还可帮助鼓励。互相帮助消除抗癌路上的消极因素,保证旺盛的抗癌意识。 要注意调节饮食,病人在康复期要设法增进食欲,常言说:食大压病。大量摄取营养,有些病可不治自愈。特别是对症吃些抗癌食品,更能治疗癌症。有病应强食,不愿吃、不能吃也要强吃,吐了再吃。不吃饭吃什么药,也难以治病。我们提倡杂食,什么食物有营养就要吃,不必忌口。但有些病也应注意,如病人不要吃热性大或有刺激性的食物,如羊肉、狗肉热性大,烟酒辣等。应多吃鱼蛋肉,不然无法提高免疫力,应多吃水果蔬菜等可分解体内毒素。我们希望吃肉食品时吃当年生的,不要吃多年生的。如甲鱼,它是中性的蛋白质食品可以补充营养,但甲鱼是多年生的食品,体内会有大量寄生虫,人吃后往往会生病;吃米、面、蔬菜、水果时,希望吃颜色较深的食品,颜色深的含胺基酸量大,如黑米、黑豆、紫茄子……等。饭菜要清淡可口、荤素搭配、粗精兼食,既不能单调乏味又不可过于油腻,以易消化吸收为宜。进食时要环境轻松、心情愉快、不偏食、不过多忌食,更不要暴饮暴食。 病人:宜食藕粉、豆类、芝麻、芦笋、海带、蘑菇、茄子、葱、木耳、牛奶、淡水鱼、动物肝、肾等。忌食熏烤、油炸、盐腌的食物。 因治疗的需要,常采取胃切除手术。手术后,胃腔变小,胃的结构发生了变化,胃的正常生理功能受到影响,往往出现胃纳