
卵巢癌 卵巢癌是卵巢肿瘤的一种恶性肿瘤,是指生长在卵巢上的恶性肿瘤,其中90%~95%为卵巢原发性的癌,另外5%~10%为其它部位原发的癌转移到卵巢。由于卵巢癌早期缺少症状,即使有症状也不特异,筛查的作用又有限,因此早期诊断比较困难,就诊时60%~70%已为晚期,而晚期病例又疗效不佳。因此,虽然卵巢癌的发病率低于宫颈癌和子宫内膜癌居妇科恶性肿瘤的第三位,但死亡率却超过宫颈癌及子宫内膜癌之和,高居妇科癌症首位,是严重威胁妇女健康的最大疾患。 组织学分类 卵巢由于组织学的特点,其癌的组织学类型之多居全身各器官首位。根据世界卫生组织(WHO)制定的国际统一分类法,卵巢肿瘤主要的组织学类型如下: 上皮来源的肿瘤 来源于卵巢的生发上皮,具体类型包括浆液性瘤、粘液性瘤、子宫内膜样瘤、透明细胞瘤、纤维上皮瘤(又称勃勒纳瘤)、混合型上皮瘤等。这些肿瘤既有良性,也有交界恶性和恶性 生殖细胞来源的肿瘤 来源于卵巢的生殖细胞。主要类型有畸胎瘤、无性细胞瘤、胚胎性癌、内胚窦瘤、绒毛膜癌、混合性生殖细胞瘤。其中畸胎瘤有良性的成熟性畸胎瘤及恶性的末成熟畸胎瘤,另外还有比较少见的单胚性和高度特异性畸胎瘤,包括卵巢甲状腺瘤和卵巢类癌。良性的成熟性畸胎瘤可发生癌变。这些肿瘤中除了成熟性畸胎瘤及甲状腺瘤外,其它肿瘤虽然也称为瘤,但实际上都是恶性肿瘤即癌。 特异性性索间质来源的肿瘤 来源于卵巢的特异性性索间质,包括颗粒细胞瘤、卵泡膜细胞瘤、纤维瘤、卵巢睾九母细胞瘤、两性母细胞瘤等。一般情况下,卵泡膜细胞瘤和纤维瘤为良性肿瘤,其它为低度恶性肿瘤。 转移性肿瘤 来源于原发在其它器官的恶性肿瘤,常见的包括消化道和妇科其它器官。 发病原因 如同大多数癌症一样,卵巢癌的发病原因并不明确。经研究及流行病学调查,一般认为卵巢癌的发生可能与下列高危因素有关。 持续排卵 持续排卵使卵巢表面上皮不断损伤与修复, 可能导致卵巢癌的发生。流行病学调查发现卵巢癌危险因素有未产、不孕,而多次妊娠哺乳和口服避孕药有保护作用。应用促排卵药物可增加发生卵巢肿瘤的危险性。 环境及其他因素 流行病学证据表明, 工业的各种物理或化学产物可能与卵巢癌的发病相关。卵巢癌的发病是否与饮食习惯或成分(胆固醇含量高)相关,目前还无定论。 遗传因素 上皮性卵巢癌的发生与遗传因素有密切的关系。5%~10%的卵巢上皮癌具有遗传异常。上皮性卵巢癌的发生与三个遗传性癌综合征有关,即遗传性乳腺癌-卵巢癌综合征(HBOC),遗传性位点特异性卵巢癌综合征(HSSOC),和遗传性非
卵巢癌病理组织学分类在临床上主要有以下几种: 1、生发上皮肿瘤 生发上皮肿瘤约占卵巢肿瘤的2/3,一般来自卵巢表面的生发上皮。生发上皮是覆盖在卵巢表面的粘膜,它有多功能分化的潜能,故可形成浆液性肿瘤、粘液性肿瘤和宫内膜样肿瘤。 2、性索-间质肿瘤 性索-间质肿瘤占卵巢肿瘤的6%。大多为功能性,向卵巢型细胞分化的有颗粒细胞、卵泡膜细胞;向睾丸型细胞分化的有支持细胞、间质细胞。该类肿瘤较为复杂,各种细胞可单独组成相应的肿瘤,卵巢型或睾丸型的两种细胞可出现在同一肿瘤内,可见四种细胞类型同时在肿瘤上。 3、类固醇细胞肿瘤 类固醇细胞肿瘤也称脂质细胞瘤由类似于黄体细胞、间质细胞、肾上腺上皮质细胞的圆形或多边形细胞组成的肿瘤。由于约占40%肿瘤细胞内不含丰富的脂质,故又称类固醇细胞肿瘤。 4、生殖细胞肿瘤 生殖细胞肿瘤比较常见。一般生发上皮肿瘤多见,恶性者高达15%左右。生殖细胞肿瘤可见于任何年龄,但年轻妇女较多常见见,大约60%的卵巢肿瘤为生殖细胞来源,其中1/3为恶性。 5、纤维瘤是最常见的间叶来源的肿瘤,其次是平滑肌瘤、血管瘤,比较少见的是神经源性肿瘤、脂肪瘤、淋巴管瘤、软骨瘤、骨瘤等等。 6、转移性肿瘤 卵巢是恶性肿瘤常见的转移部位,大约有10%的卵巢肿瘤是转移性的,最常见的是乳腺和生殖道或来自消化器官中的胃肠道的转移癌。较为常见的是来自消化器官(胃、肠)的癌,直接浸润、种植或经淋巴道转移到腹膜后及腰部淋巴结,再经淋巴管道转移到卵巢;其次是由子宫颈、宫体或输卵管等处的癌扩散而来,有鳞癌、腺癌或绒毛膜上皮癌等;乳腺癌也可通过血行转移到卵巢。转移癌多为实性,且多属双侧性,结构特点多与其原发癌一样。
卵巢癌手术患者健康教育路径 入院当日:患者入院主班护士热情接待,做好入院登记,签订医患道德合约,引领患者至床边介绍管床护士认识。管床护士作自我介绍、介绍住院须知、住院环境、责任医生、护士长、规章制度、安全知识,介绍洗手间冷热水使用、传呼器、电视的应用并示范(方式:讲解指导患者及家属阅读告病员书、入院须知、住院指南、带领参观病房环境)。说明各项检查的目的、意义、注意事项以及检查地点(个别讲解必要时由华南护工接送患者进行各项检查)。说明阴道擦洗目的、配合方法。生活指导:注意休息,保证充足睡眠,避免情绪紧张,注意保暖,防止感冒,进食高蛋白,高热量、高维生素饮食(如牛奶、鸡蛋、瘦肉、新鲜蔬菜水果等),勿辛辣刺激性食物。 入院第2天:说明术前准备的目的和意义,行术前准备,告之禁食(12小时)、禁饮(4小时)、灌肠、留置导尿的时间及配合方法,指导晚间沐浴更衣,保证充足睡眠(必要时遵医嘱用安眠药),注意保暖。给予心理疏导,介绍本组医技力量,耐心回答病员提出的疑问。 手术日:术毕回室去枕平卧6小时,头偏向一侧,禁食禁水6小时,吸氧6小时,沙袋压迫切口6小时。说明用药目的,监测生命体征,妥善安置好尿管、引流管,保持通畅,并做好腹腔引流管及留置尿管的护理,同时指导患者家属参与管道护理。注意观察腹部切口敷料渗血和阴道流血情况。每2小时协助抬臀活动双下肢1次,防压疮及下肢静脉血栓。6小时后遵医嘱指导进食无糖无乳流质饮食(米汤、开水),但勿食糖、牛奶、豆浆等,以免引起腹胀。指导并协助其翻身,并鼓励床上多翻身,以促进肠蠕动,并可避免引起肠粘连等术后并发症。每日清洗会阴部2次,保持局部清洁。 术后第1天:询问夜间睡眠、切口疼痛、进食等情况,观察切口敷料有无渗血及阴道有无流血,尿管是否通畅,尿量、尿色、会阴部清洁等情况,引流管是否通畅,引流量、色、性质。协助取半卧位,以减轻腹部切口的张力,指导深呼吸,继续进流质饮食(遵医嘱),床上多翻身,进行足部踝泵运动,促进肠蠕动恢复及血液循环。根据需要更换衣服及床单元,促进病员舒适。 术后第2天:观察腹部切口敷料有无渗血,留置尿管是否畅,尿量尿色、引流量、色、性状,外阴清洁程度,询问肛门是否排气,有无腹胀并给予相应处理。继续在床上多活动,以防术后发生肠粘连、下肢深静脉血栓等并发症。 术后第3天至拔尿管前:继续注意腹部切口有无渗血,阴道有无流血等情况,指导饮食应进食蔬菜、香蕉等,以利通便。同时注意加强营养,多食高蛋白、高维生素饮食(如牛奶、鸡蛋、鱼肉、鸡肉、瘦肉、新鲜蔬菜水果等)。一般术后2-3天,拔除引流管。遵医嘱予红外线理疗腹部切口,说明目的、配合方法,给予安全宣教,严防烫伤。 术后第6-7天:经常巡视病房,关心病人病情、饮食、睡眠、排便情况。如有便秘给予相应处理,术后第6~7天根据医嘱拔除尿管,拔除尿管后指导下床技巧,防止体位性低血压。观察拔除尿管后排尿情况。嘱适量多饮水,每日大于2000ml,以利尿液自然冲洗尿道。 拔尿管后出院前:经常巡视病房,关心病员,询问病员下床活动后感觉,鼓励下床活动,活动量循序渐进,继续加强营养。
?综述?卵巢癌的早期诊断研究进展 王希芝1,张友忠1,林红霞2 综述 江 森1 审校 (1.山东大学齐鲁医院,济南 250012;2.山东省出版学校校医院) 【摘要】 目前尚无早期诊断卵巢癌的理想方法,现在已知卵巢癌的高危人群包括:大于50岁者;未 婚,未孕,不哺乳者;使用促排卵药的不孕症患者;高动物脂肪、高蛋白和高热量饮食者,具有卵巢癌及其他 恶性肿瘤家族史者。为了早期诊断卵巢癌,建议对上述高危人群定期筛查,筛查手段包括:仔细的病史询 问及盆腔检查、超声检查、肿瘤标记物测定等。 【关键词】 卵巢肿瘤;诊断;综述文献 中图分类号:R737.31 文献标识码:A 文章编号:1004-7379(2001)06-0452-03 卵巢癌的早期诊断对患者的预后非常重要,早期卵巢癌(Ⅰ期)患者5年存活率可达90%以上,而晚期卵巢癌(Ⅲ、Ⅳ期)仅15%~20%。如将目前早期卵巢癌的诊断率由25%提高至75%,则可减少癌死亡人数的50%。但卵巢癌的早期诊断非常困难。近年来国内、外学者都在努力寻找切实可行的早期诊断卵巢癌的方法。通过筛查发现早期卵巢癌是最理想的方案,但由于卵巢癌在人群中发生率较低,如作一般的人群筛查,则不仅耗资大、不易推行,而且可能因过分的干预带来一些不必要的并发症。目前认为筛查对有卵巢癌高危因素的高危人群是一种切实可行的方法1。 1 卵巢癌的高危人群 1.1 高龄 50岁以上妇女发生率明显升高。 1.2 未婚或晚婚、不育或少育、不哺乳者 排卵与卵巢癌的发生呈正相关,孕次与卵巢癌的发生呈负相关。据Whtte2 m ore等报道每次足月妊娠都可降低14%~22%发生卵巢癌的危险性。哺乳可抑制排卵,哺乳的妇女与未产妇女相比其危险性可减少60%,与产后未哺乳的妇女相比其危险性可减少40%。 1.3 应用促排卵药物的不孕症者 应用药物促排卵治疗无排卵不孕者可增加排卵,因而增加卵巢癌发生的危险性。采用促排卵药物治疗不孕症患者与未治疗者相比,发生卵巢癌的危险性高。 1.4 高危因素饮食者 饮食与卵巢癌的发生有关,高动物脂肪、高蛋白、高热量饮食可增加卵巢癌的危险性,而多食蔬菜,胡萝卜,谷物,碳水化合物,维生素A、C和富含纤维素的食物可减少卵巢癌的发生。G ramer等认为,食用多量的半乳糖可致卵巢癌,原因是半乳糖212磷酸尿苷酰转移酶不足而使血液中半乳糖浓度过高,后者可使性腺机能减退,从而引起促性腺激素产生过多,因而发生卵巢癌危险性增加。 1.5 卵巢癌家族史 卵巢癌发生率和卵巢及其他器官恶性肿瘤的家族史之间有相关性。具有卵巢癌家族史的一级家属(包括母女、姐妹)患卵巢癌的危险性较一般人群高50%。Seltzer2报道,在卵巢癌患者的一级亲属中,卵巢癌危险性为5%,如果1例妇女一级亲属中有2例或2例以上患卵巢癌,则其危险性增至7%。虽然与遗传因素有关的卵巢癌仅占卵巢癌总数的 2.5%~7%,但不容忽视。具有遗传性卵巢癌家族史的家族谱系有三种类型:具有卵巢癌特殊位点的家族、乳腺卵巢癌家族、遗传性非息肉病结肠癌家族。其共同特点是常染色体显性遗传,卵巢癌发病年龄较散发病例年轻,癌组织分化差,患者预后差。遗传性卵巢癌综合征患者发生卵巢癌的危险性为50%3。 2 筛查卵巢癌的手段 2.1 详细的病史询问及仔细的盆腔检查 虽然卵巢癌患者在早期常无明显症状与体征,但基本的临床病史询问与常规体检及妇科盆腔检查仍极为重要,有可能藉以发现恶性卵巢肿瘤的“蛛丝马迹”。在询问病史时要特别重视有无前述高危因素。妇科盆腔检查包括双合诊或腹部、直肠、阴道三合诊,是妇女体检必需进行的。由于盆腔检查简单方便,而且可同时行宫颈细胞学检查等优点,因此,这是广泛应用的卵巢癌筛查方法之一。 2.2 超声检查 超声检查可清晰显示盆腔器官及病变的图像,根据所测卵巢的大小、形态、血流和血管分布可早期发现卵巢病变。随着超声技术的发展,超声检查对评价卵巢病变将起更重要的作用4。目前临床应用的超声检查有经腹超声检查(transabdominal s onography or transabdominal ultras onogra2 phy,T AS)、经阴道超声检查(transvaginal ultras onography or transvaginal s onography,T VS)、彩色多普勒血流显像(color D oppler blood flow imaging,C DFI)、三维超声成像(three2dimen2 sional ultras ound imaging,3DUI)等。 2.2.1 T AS 正常卵巢声像图为均质性低回声,椭圆形、边缘光滑。正常绝经后妇女的卵巢体积用椭圆形公式计算(长×宽×厚×0.523)约为 3.7cm3。使用T AS筛查卵巢癌最早是1989年由Campbell等提出,他们检查了5497例18~79岁的无症状妇女,共发现5例Ⅰ期卵巢癌,另外发现379例良性肿瘤。但是,T AS需要一定时间充盈膀胱才能检查,过度的膀胱充盈可导致患者不适,而且<2cm的病变或盆腔底部的卵巢T AS难以发现。 2.2.2 T VS T VS具有下列优点:(1)T VS探头接近盆腔内结构,可用较高频率的探头(如5,7.5,10MH z),提高分辨力而明显改进图像质量,能获得较T AS更多的对诊断有用的信息,有助于鉴别卵巢良恶性病变;(2)T VS不需患者充盈膀胱作为声窗,因而减少了患者的不适并节约了时间;(3)对于过度肥胖、术后盆腔脏器粘连引起盆腔内结构不清或肠胀气等影响T AS的患者,T VS尤为适用。T VS的缺点是:(1)T VS显示视野较小,对于大的盆腔肿块难窥全貌,不能全面或良好显示结构;(2)未婚者、有阴道炎症、阴道流血者等不适合T VS。如将T AS与T VS结合应用,可取长补短。目前较先进的超声仪器均配备经腹探头和经阴道探头。95%绝经前和 254 现代妇产科进展2001年11月第10卷第6期 Prog Obstet G ynecol,N ov.2001,V ol.10,N o.6
卵巢癌b超 *导读:卵巢癌的发病率在近二十年不断上升。卵巢癌的病 因在环境和内分泌致癌因素中最受重视,此外与地区差别、种族区分、饮食习惯、X线照射、病毒感染、化学致癌因素及动物脂肪摄人过多等因素亦有关系。…… 1. 囊腺瘤 最常见的良性肿瘤,声像图分为单纯囊肿型和混合型两种。(1)单纯囊肿型:囊内为无回声,壁光滑,后壁回声增强。浆液 性囊腺瘤以单房居多;粘液囊腺瘤以多房为主,且瘤体较大。(2)混合型:瘤体内壁及分隔上可见散在的点状、结节状或乳头 状突起,表面光滑。此征代表乳头状囊腺瘤。 2. 囊腺癌 卵巢囊腺癌是卵巢常见的恶性肿瘤,声像图分为混合型和实质型。 (1)混合型:常为多房性,囊壁及囊内分隔不规则增厚,并伴有 较大的乳头状或菜花状实性成分,甚至部分囊腔实变。 (2)实质型:肿物绝大部分或几乎完全呈实性改变,回声不均, 外形不规则。上述两型均可见盆腔积液,有时尚可见腹膜壁层增厚,呈实性团块。 3. 囊性畸胎瘤 在声像图中分为以下三类: (1)类囊肿型:肿物似典型囊性肿瘤,有时内壁上可见乳头状强
回声并伴有声影。 (2)混合型:肿物内有多少不等的实性成分,多为粘稠的脂肪和毛发等,回声较强,后方伴有衰减。 (3)类实性肿物型:肿物回声强弱不均,后方明显衰减,有时尚可见斑点状强回声伴声影,代表骨骼或牙齿。一般有明显的包膜。囊性畸胎瘤表现多种多样,以下超声征象具有特征性:脂液分层征、壁立乳头。征、面团征、发球征。 4. 卵巢恶性实性肿瘤 包括卵巢癌、恶性畸胎瘤、无性细胞瘤、内胚窦瘤等。声像图: (1)肿瘤形态不规则,表面凹凸不平。 (2)内部呈低回声、中等回声或强弱不均匀。肿瘤容易发生液化坏死,其内可见不规则无回声区。 (3)后方回声衰减。 (4)腹水征多见。
60?继续医学教育培训园地? 卵巢正常大小的癌综合征临床进展 [堂鲤』!主垦匡刊》兰塑生筮竺鲞筮!翅 杨桦,都增平(首都医科大学附属北京友谊医院妇产科,北京100050) 中图分类号:R737.31文献标识码:C文章编号:1008—1070(2009)01-0060-02 l卵巢正常大小的癌综合征(NOCS)的命名 1989年,Feuer等…首次报道了11例组织来源不同的卵巢恶性肿瘤,其特点为盆腹腔存在弥漫性癌灶,而双侧卵巢正常大小和(或)在其表面有小颗粒的现象,并将之命名为卵巢正常大小的癌综合征。其组织来源有4种,即原发性卵巢癌、性腺外苗勒管肿瘤、不明器官的转移性癌、腹膜间皮瘤。性腺外苗勒管肿瘤即卵巢外腹膜浆液性乳头状癌(EPSPC)是NOCS的重要组成部分,占病例总数的2/3以上。NOCS名称有卵巢正常大小的原发性卵巢上皮性癌综合征,卵巢浆液性表面癌,卵巢正常大小的癌综合征。NOCS不是一个单纯的疾病,而是多种疾病的综合表现,称其为NOCS更为恰当。 2近代分子遗传技术研究 NOCS有特殊的等位基因缺如和次黄嘌呤磷酸核糖转移酶(HPRT)基因的甲基化型。Tsao等发现卵巢外种植与卵巢癌为一个单克隆来源,也有学者认为此类型与P53基因突变类型不同,为多克隆衍生,而不是转移而来。Takekawa研究了NOCS免疫组化,Keratin(来源于上皮细胞的肿瘤标记物),EMA,Vimentin(来源于间叶的肿瘤标记物)和PCNA(细胞增殖活性标记物)的实验证实,NOCS种类是复杂的,考虑为遗传基因的改变而致。 3NOCS的临床病理特点 NOCSlI缶床特点:50岁以上高发,就诊多以腹胀、食欲差、消瘦、腹围增加为首发症状;部分病人出现腹痛;几乎每位病人均有大量腹水,且腹水脱落细胞学检查阳性;子宫直肠窝有种植性结节;卵巢正常大小,表面呈现结节状,局部可见JJ,孚l头状赘生物;盆腹腔有广泛种植的粟粒样结节,局部聚集呈饼状。病理类型:以浆液性囊腺癌为主,病理分级G2以上。 4组织来源 组织来源有4种,即:①卵巢原发癌;②性腺外苗勒管肿瘤,即卵巢外腹膜浆液性乳头状癌;③不明器官的转移性癌;④腹膜间皮瘤。 4.1原发性卵巢恶性肿瘤几乎全部是上皮性肿瘤,且多见于中老年妇女。临床病理特点:卵巢正常大小,表面呈结节状,局部可见乳头状赘生物;盆腹腔有广泛种植的粟粒样结节;大网膜呈饼状增厚;以浆液性腺癌为主,病理分级G2以上。 4.2EPSPC是NOCS的主要类型原发于腹膜表面,双侧卵巢正常大小,或仅表面有微小浸润,组织学形态与卵巢浆液性乳头状囊腺癌(OPSC)相似,所以称EPSPC,占同期卵巢癌的7.2%一15%。 美国妇科肿瘤学组(GOG)对EPSPC的诊断标准为:①双侧卵巢正常大小;②卵巢外病变大于卵巢表面被侵及的病变;③显微镜下检查具有下列情况之一者:a.卵巢无病变存在;b.肿瘤侵及卵巢表面上皮,无间质浸润;C.肿瘤侵及卵巢表面上皮及其下的皮质问质,但肿瘤<5mmX5mm;d.无论有无卵巢表面浸润,卵巢实质内病灶<5mmX5mm;④无论肿瘤的病理分化程度如何,其病理类型与细胞学特征必须与卵巢浆液性乳头状囊腺癌类似或一致。 Koutselini等认为,EPSPC是一种原发的、少见的、多中心起源的腹膜肿瘤。临床表现如晚期卵巢浆液性乳头状囊腺癌。病理学特征:肿瘤多生长于大网膜、双侧盆腹腔腹膜,形成多发性或多个肿瘤结节,大网膜多呈饼状。显微镜下,组织学结构与卵巢浆液性囊腺癌一致,但砂粒体多见;肿瘤组织的分化程度常常较差,多在G2以上。在原发性腹膜癌中BRCAl基因突变率略高于卵巢癌,而Halperin等采用免疫组化法证实,EPSPC和卵巢癌是2种浆液性乳头状癌,其雌、孕激素受体表达前者明显低于后者(P=0.001),核抗原Ki267表达前者明显低于后者(P=0.019),低分化的比例前者明显高于后者(P=0.012)。因此认为,EP-SPC与卵巢癌可能是2种不同类型的恶性肿瘤,可以把EPSPC看作是1种新型的上皮性肿瘤,其恶性程度高于卵巢癌。 4.3不明器官的转移性癌常见肿瘤中,原发灶为胃、乳腺、结肠者卵巢转移的机会最大。卵巢转移性癌约占卵巢恶性肿瘤的5.0%一12.7%,其中原发灶不明者占卵巢转移性肿瘤的3.0%一13.6%,而卵巢正常大小的原发灶不明的卵巢转移性癌占卵巢转移性癌的百分比尚无确切报道。
FIGO IGCS 妇科恶性肿瘤分期及临床实践指南之七:卵巢癌 (2006-10-11 19:21:44) 转载 分类:卵巢肿瘤及卵巢疾病 标签: 健康 卵巢癌 腹膜 ca125 美国 卵巢癌 6.1 分期 6.1.1 卵巢癌部位 6.1.1.1 原发部位卵巢是一对实性的卵圆形器官,直径2-4cm,由腹膜与阔韧带相连接,通过骨盆漏斗韧带与骨盆外侧壁相连。 6.1.1.2. 淋巴引流淋巴引流是通过子宫—卵巢,骨盆漏斗韧带和圆韧带淋巴干和髂外的一分支引流到如下区域淋巴结:髂外、髂总、髂内、骶骨外侧和主动脉旁淋巴结,偶尔会引流入腹股沟淋巴结。
6.1.1.3. 转移部位腹膜,包括网膜和盆腔、腹腔脏器是常见的转移部位,也包括横隔和肝表面。胸膜受累也很常见。其他腹膜外和胸膜外部位转移比较少见,但可以发生。 6.1.2. 分期原则虽然CT扫描可以大致明确腹腔内疾病的播散范围,但是卵巢癌应该采用手术分期。应该有明确的组织学证据。肿瘤切除前手术所见决定疾病的分期和预后。胸部X 线检查可以发现胸膜转移。由于肺外转移和腹膜外转移比较少见,因此,除非有症状,否则不要求行其他影像学检查。虽然血清CA125水平对肿瘤分期没有帮助,但可以帮助观察肿瘤对化疗的反应。 6.1.2.1. 手术分期评估如果手术前怀疑为恶性,剖腹探查应该采用直切口。充分的分期应该包括以下:l 仔细评估观察全部腹膜表面l 腹腔冲洗4个部位:横隔,左侧腹部,右侧腹部,盆腔l 结肠下网膜切除l 选择性盆腔和腹主动脉旁淋巴结切除 l 活检和/或切除任何可疑病变、包块和粘连部位l 正常腹膜处随机盲检,包括右半横隔下面,膀胱反折,道格拉斯陷凹,左侧、右侧结肠旁隐窝,两侧盆壁l 全子宫切除,两侧输卵管卵巢切除l 粘液性肿瘤行阑尾切除 6.1.2.2 术后处理—病理分期上述活检结果是分期的基础。然而,任何其他可疑部位,例如胸膜渗出,其他少见而明显的累及部位如肺外转移,胸膜和腹膜转移,都应该取活检。 6.1.2.3 FIGO分期最常采用的分期系统是1988年修订的FIGO分期标准。它主要是根据前述的手术探查而制定。全面的FIGO分期见表1。当然,同时采用UICC 的TMN分类也有帮助(见表2)。 表1 卵巢癌分期
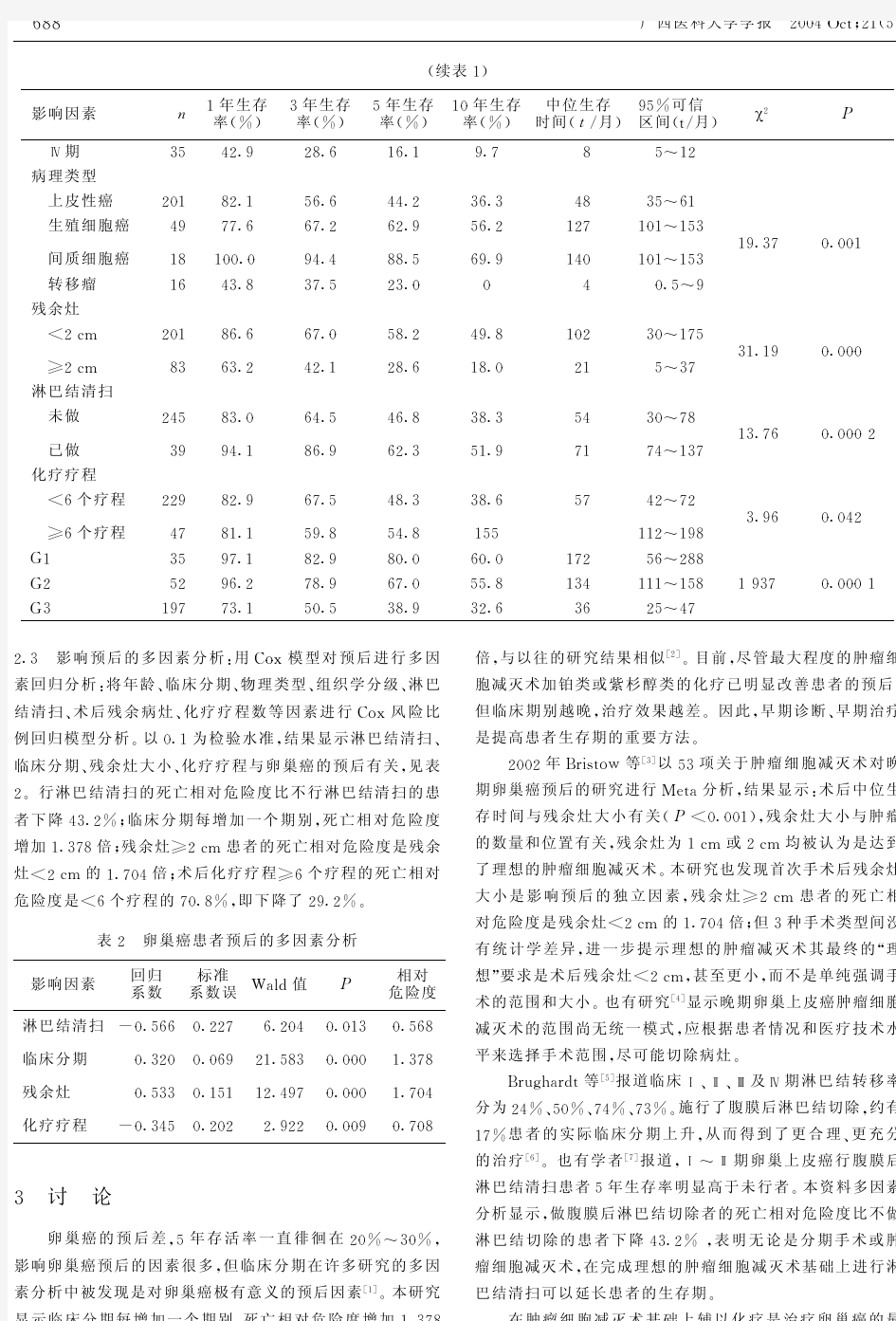
【摘要】目的回顾性研究卵巢癌手术时淋巴结清扫范围、数目、转移和预后的关系。方法行全子宫双附件切除术(TAHBSO)或联合腹膜后+髂窝淋巴结扩大清扫的卵巢癌标本,全数摘取淋巴结,比较TAHBSO和扩大清扫的淋巴结数目并判断预后。结果本组51例共取淋巴结663枚,平均13枚/例。全子宫切除5枚/例,全卵巢切除9枚/例,腹膜后淋巴结切除8枚/例,髂窝7枚/例。FIGO分期Ⅰ、Ⅱ、Ⅲ、Ⅳ期3年生存率分别为36%、15%、6%、0。结论淋巴结转移是卵巢癌扩散的重要途径,不论其局部浸润程度,均须扩大淋巴结切除范围;保护生育功能的手术不影响腹膜后淋巴结切除数目。 【关键词】卵巢肿瘤;淋巴转移;分期;预后 The relationship between the resection extent and number of lymph node dissected and the effect of metastasis lymph node number on the prognosis of ovary cancer XU Ping-ping,YU Yong-zhong,CHEN Hong-ling,et al. Department of Obstetrics and Gynecology,The 81st Hospital of PLA, Nanjing 210002,China 【Abstract】Objective To study the relation between the surgical extent and number of lymph node dissection and the effect of metastasis lymph node number on the prognosis of ovary Fifty-one patients with ovary cancer underwent TAHBSO or Expand clearing operation, and all the lymph node were harvested from specimen. The number of lymph node dissection in TAHBSO was compared with that in Expand clearing A total of 663 lymph nodes were obtained from the 51 specimens, the mean was 13 per case. There were 5 per case with total ovary and womb resection 9 per case with total ovary, 8 per case with retroperitoneal lymph nodes clearing,and 7 per case with iliac foss lymph nodes. According to the new FIGO stage system, the 5 years survival of ⅠⅡⅢⅣwere 36%、15%、6%and 0 Along with the wide invasion of the carcinoma, wide resection with extended lymph node dissection is mandatory, reserved the breeding function of the operation has no influence on the number of harvested lymph node.
卵巢癌肿瘤细胞减灭术 发表时间:2011-10-26 18:28 发表者:廖汪洋11609人已读 卵巢癌是目前最常见的妇科恶性肿瘤之一,其死亡率和复发率都最高。对于卵巢癌的患者,我们可以通过一些手段来延长患者的生存时间,而手术的地位在卵巢癌的治疗当中是不可替代的。肿瘤细胞减灭术是治疗卵巢肿瘤的常用手术方法。这节将介绍卵巢癌肿瘤细胞减灭术的相关知识。 一、前言 卵巢癌是最常见的妇科恶性肿瘤之一。在我国,可能宫颈癌还是最多的,但是卵巢癌是最疼痛的,因为死亡率最高,复发率也最高。实际上,宫颈癌复发要比卵巢癌复发难治的多,卵巢癌复发我们至少能延长她的生存时间,而宫颈癌复发我们很难。 卵巢癌的手术治疗在妇科肿瘤手术治疗当中是最具挑战性的。我们常说宫颈癌的手术是有定式的,而卵巢癌的手术一个人一个样,很有难度。它的手术的地位在卵巢癌的治疗当中是不可替代的。没有一个很好的手术,是不可能有一个相对好一点的效果。 二、初次肿瘤细胞减灭术(Primary Cytoreductive Surgery) (一)初次肿瘤细胞减灭术的目的 初次肿瘤细胞减灭术的目的是明确卵巢癌的诊断;手术分期;最大限度地切除肿瘤,这主要是那些晚期卵巢癌患者。 (二)肿瘤细胞减灭术或大块切除术的定义和含义 肿瘤细胞减灭术(Cytoreductive Surgery)或大块切除术(Debulking Surgery),实际是指那些对于晚期的卵巢癌的病人以最大限度地切除肿瘤为目的的手术措施。 肿瘤细胞减灭术的真正含义是:(1)最大限度的切除肿瘤,尽量的能够达到切净;(2)如果无法切净,也要想尽一切办法把残留的肿瘤的最大直径缩小到1 cm以下。为了达到这个目标,实际甚至可以不择手段。现在有很多的手术方法。
个人感悟-关于卵巢癌 张明军整理(2015.1.3) 1、卵巢是女性腹腔内最小的器官,却是病理类型最多的肿瘤(见附件1:卵巢癌病理分类) 2、病理类型以上皮、浆液、粘液为主,预后较好 3、卵巢癌腹水不是晚期标准,Ⅰ期病人也可能有腹水(见附件2:FIGO 2013卵巢癌) 4、对于有腹水,CA125显著升高的老年女性,首选考虑卵巢癌 5、直接获得卵巢癌病理诊断的少,大部分为临床诊断,病理确诊主要靠术后病理 6、腹水消退后仍可以手术,如减灭术 7、化疗效果好 8、肿瘤多局限在腹盆腔,少有转移至腹盆腔外面,患者多死于肠梗阻 9、不主张放疗,但是部分晚期病人姑息性放疗是一种选择 10、贝伐单抗治疗腹水有效、 11、生化复发的争议(见附件3:卵巢癌的生化复发) 12、铂类耐药:铂类耐药定义为对一线铂类化疗存在反应并且至铂类再治的间隔( platinum-freeinterval,PFI)< 6 个月,而 PFI > 6 个月则认为是铂类敏感的。(化疗后6个月之内出现复发即为铂类耐药) 13、最有效的辅检方法是超声 14、术后盆腔的囊肿感染与复发易混淆 以上根据陈振东主任查房整理,以下为整理者提供的资料: 附件1 :卵巢癌的病理分类 卵巢肿瘤组织形态的复杂性超过任何器官,因为卵巢的组织结构具有潜在的多能性;还有卵巢在胚胎发生时期和泌尿系统非常接近,部分中肾组织可迷路进入卵巢;此外,卵巢来自胚胎生殖嵴,男女同源,以后才逐渐分化出来。 以组织发生为依据卵巢肿瘤分类如下:
1 卵巢上皮性癌 最为常见,占卵巢恶性肿瘤的85%-90%,多见于中老年妇女,高峰年龄在50 -60 岁,来自卵巢表面及从表面上皮内陷到卵巢内的腺管和囊肿的上皮。 (1) 浆液性癌:包括浆液性乳头状囊腺癌及乳头状癌。50%为双侧卵巢同时发生,易腹盆腔播散,可伴大量腹水,是最常见的上皮性卵巢癌。肿瘤切面为囊实性,囊内液为浆液性,囊内壁常有多个质脆的乳头和实性结节,半数以上可见外生乳头。此类肿瘤镜下可根据癌细胞的分化为高分化、中分化和低分化癌。高分化癌乳头分支稠密,可见核分裂,细胞呈重度间变,有明显间质浸润,砂粒体较多见。中、低度分化者有较多实质区,乳头较少或消失,砂粒体不易见到。 (2) 黏液性癌:较浆液性癌少见,双侧卵巢同时发生率10%-20%。大部分肿瘤为多房,实性或部分囊性,囊内含胶状黏液,很少外生性乳头,实质区组织乳白或淡红色,结构致密质脆。镜下亦分为三级,分化好和中度分化者可见明显腺样结构,上皮乳头分支细密,有腺体共壁,细胞核异型性较明显,间质有浸润。分化差者腺样结构不明显,不典型核分裂增多,细胞产生的黏液很少。病人常死于腹腔内转移灶引起的肠梗阻。 (3) 子宫内膜样癌:我国较少见,肿瘤多为实性,切面灰白色,极脆,囊性者内有大片乳头状物,约1/5的病例合并子宫内膜癌。双侧卵巢发生率30%左右。镜下组织学与子宫内膜腺癌相似。但其乳头短宽,间质成分较多,少或缺乏腺体。 (4) 恶性勃勒纳(Brenner) 瘤和移行细胞癌:均属纤维上皮癌。由良性Brenner瘤转化为癌者称恶性Brenner瘤。两种病例均较少,多见于中老年妇女。为囊实性或实性肿瘤。由于病例数少,其预后尚待探讨。 (5) 透明细胞癌:较少见,肿瘤多为实性,呈分叶状,切面鱼肉状,可有大小不等的囊腔。多为单侧性。镜下见有:透明细胞、鞋钉样细胞和嗜酸性细胞。瘤细胞呈巢状、乳头状和腺管状排列。可见钙盐沉淀。常合并子宫内膜异位症,预后差。 3. 卵巢性素间质肿瘤 包括由性索间质来源的颗粒细胞、泡膜细胞、纤维母细胞、支持间质细胞发生的肿瘤。许多性索间质肿瘤能分泌类固醇,因而产生内分泌症状。以颗粒细胞瘤和泡膜细胞癌多见,此两种肿瘤常混合存在,可分泌雌激素。肿瘤为实性,多
P13K/Akt信号通路与卵巢癌的关系 陈胜民潘晓琳李锋 【摘要】磷脂酰肌醇3.激酶/蛋白激酶B(PDK/Akt)信号通路l二的正调控因子P13K、Akt在卵巢癌中往往是激活的,而负调控磷酸酶基因张力蛋白同源物基因(PTEN)的功能往往缺失。它们共同调节肿瘤细胞的增殖和凋亡,并与肿瘤的血管形成和侵袭转移也密切相关。因此P13K/Akt信号通路异常影响患者的预后,同时也为肿瘤的治疗提供r新的靶点。 【关键词l卵巢肿瘤;信号传导;药物疗法 RelationshipbetweenPDK-AktsignalingpathwayandovarianaIn∞rCHENSheng-min,PANXiao一轨,12Feng.DepartmentofPathology,MedicalSchool,Shihe五University,Shihezi832002,China[Abstract】PositiveregulativefactorsofP13K/Aktsignalingpathwaysisoftenactivatedinovariancancer,whereasthefunctionofnegativeregulatorP1'ENisoftendefective.Thesetwokindsofregulatorscoope卜ativelyregulatetumorcellproliferation andapoptosisincloselyassociationwithtumorangiogenesisandinvasionandmetastasis.IthasbeensuggestedthatP13K-Aktpathwayisnoto,ayrelatedtoprognosisoftumorpatientsbutcanalsobeusedasnoveltargetsfortumortherapy. 【Keywords】Ovarianneoplasms;Signaltransduetion;Drugtherapy 近几年研究发现,磷脂酰肌醇3-激酶(P13K)和 蛋白激酶B(Akt)的活化可以抑制卵巢癌细胞凋亡, 参与卵巢痈的发生、发展、侵袭和转移,另有文献报道 卵巢癌对化疗药物耐药与P13K、Akt的过表达和激活 有关,但其机制尚不十分清楚。 1P13ⅣAkt信号通路在卵巢癌发生发展中的作用 目前关于P13K/Akt信号转导通路,尚有许多问 题有待进一步研究。例如该通路与其他信号转导通 路之间的联系以及相互作用机制。 1.1P13K/Akt信号通路在卵巢癌中的异常 P13K/Akt信号通路参与很多重要生物学过程的 调控,彳日其过度激活町导致肿瘤的发生。在正常组 织中P13K/Akt信号转导途径处于活化状态,但是该 通路如果被过度激活则町通过下调肿瘤抑制蛋白 P53、刺激蛋白质合成、抑制细胞凋亡等导致肿瘤细 胞的无限增殖,成为肿瘤预后不良的标志。研究表 明,在卵巢癌发生机制中,调控细胞增殖与凋亡机制 的P13K/Akt通路上的信号分子异常,经常发生在卵 巢癌的细胞中,包括调控过表达的上游分子受体蛋白 激酶、P13K的P110亚基和p85亚基的突变或扩增、 Akt的活化、Akt2的扩增以及负调控基因张力蛋白同 D01:10.3760/cma.j.issn.1673-422X.2011.02.024 作者单位:832002新疆自.河子大学医学院病理学教研室 ?155??综述? 源物基因(mN)由于失活突变或沉默导致PTEN功 能缺失…。有文献报道,在89例卵巢癌中有2例 Aktl突变,但是在卵巢癌细胞株中没有Aktl突变现 象,而且Aktl突变不伴有PIK3CA、PTEN和K—ras突 变旧J。另有文献报道,PTEN基因在27%(32/117)的 卵巢癌中表达缺失或极低。虽然PTEN与pAkt激活 及PIK3CA扩增无统计学意义,但是在所有PIK3CA 扩增与PTEN低表达的(7例)肿瘤中,均有pAkt的 高表达,而且PTEN突变的病例都伴随pAkt的过表 达”J。Abubaker等H1研究显示,编码催化亚单位 P110的PIK3CA基因,有35.5%(54/152)因 PIK3CA基因扩增导致卵巢癌的发生,而3.9%(6/ 153)是因PIK3CA基因突变导致卵巢癌的发生。另 有研究表明,在97例卵巢透明细胞癌中PIK3CA、 TP53、K.rss、PTEN、CTNNBI与BRAF基因序列突变 率分别是33%、15%、7%、5%、3%与1%。在28例 亲和纯化的卵巢透明细胞癌及癌细胞株中,PIK3CA 基因序列的突变频率为46%,而且Akt磷酸化都过 表达。 研究表明,卵巢癌是一组可根据组织学类型与级 别将其分类的异质性肿瘤。尽管目前卵巢癌在临床 上还未对其进行异质性归类,但不同癌的主要病理类 型中,都有其独特的分子遗传缺陷,尤其是信号通路 异常已越来越明显”’。 万方数据
卵巢癌诊治指南 疾病简介: 卵巢癌(Ovarian cancer)是卵巢肿瘤的一种恶性肿瘤,是指生长在卵巢上的恶性肿瘤,其中90%~95%为卵巢原发性的癌,另外5%~10%为其它部位原发的癌转移到卵巢。由于卵巢癌早期缺少症状,即使有症状也不特异,筛查的作用又有限,因此早期诊断比较困难,就诊时60%~70%已为晚期,而晚期病例又疗效不佳。因此,虽然卵巢癌的发病率低于宫颈癌和子宫内膜癌居妇科恶性肿瘤的第三位,但死亡率却超过宫颈癌及子宫内膜癌之和,高居妇科癌症首位,是严重威胁妇女健康的最大疾患。 组织学分类 卵巢由于组织学的特点,其癌的组织学类型之多居全身各器官首位。根据世界卫生组织(WHO)制定的国际统一分类法,卵巢肿瘤?主要的组织学类型如下:上皮来源的肿瘤 来源于卵巢的生发上皮,具体类型包括浆液性瘤(Serous tumors)、粘液性瘤(Mucinous tumors)、子宫内膜样瘤(Endometrial tumor)、透明细胞瘤(Clear cell tumors)、纤维上皮瘤(Fiber epithelioma)(又称勃勒纳瘤)、混合型上皮瘤(Mixed epithelial tumors)等。这些肿瘤既有良性,也有交界恶性和恶性 生殖细胞来源的肿瘤
来源于卵巢的生殖细胞。主要类型有畸胎瘤、无性细胞瘤、胚胎性癌、内胚窦瘤、绒毛膜癌、混合性生殖细胞瘤。其中畸胎瘤有良性的成熟性畸胎瘤及恶性的末成熟畸胎瘤,另外还有比较少见的单胚性和高度特异性畸胎瘤,包括卵巢甲状腺瘤和卵巢类癌。良性的成熟性畸胎瘤可发生癌变。这些肿瘤中除了成熟性畸胎瘤及甲状腺瘤外,其它肿瘤虽然也称为瘤,但实际上都是恶性肿瘤即癌。 特异性性索间质来源的肿瘤 来源于卵巢的特异性性索间质,包括颗粒细胞瘤、卵泡膜细胞瘤、纤维瘤、卵巢睾九母细胞瘤、两性母细胞瘤等。一般情况下,卵泡膜细胞瘤和纤维瘤为良性肿瘤,其它为低度恶性肿瘤。 转移性肿瘤(Metastatic tumors) 来源于原发在其它器官的恶性肿瘤,常见的包括消化道和妇科其它器官。 发病原因如同大多数癌症一样,卵巢癌?的发病原因并不明确。经研究及流行病学调查,一般认为卵巢癌的发生可能与下列高危因素有关。 持续排卵 持续排卵使卵巢表面上皮不断损伤与修复, 可能导致卵巢癌的发生。流行病学调查发现卵巢癌危险因素有未产、不孕,而多次妊娠哺乳和口服避孕药有保护作用。应用促排卵药物可增加发生卵巢肿瘤的危险性。 环境及其他因素
卵巢癌诊疗规范(2018年版) 一、概述 在我国,卵巢癌年发病率居女性生殖系统肿瘤第3位,位于子宫颈癌和子宫体恶性肿瘤之后,呈逐年上升的趋势,而死亡率位于女性生殖道恶性肿瘤之首,是严重威胁女性健康的恶性肿瘤。卵巢恶性肿瘤包括多种病理类型,其中最常见的是上皮性癌,约占卵巢恶性肿瘤的70%,其次是恶性生殖细胞肿瘤和性索间质肿瘤,各约占20%和5%,本诊治规范主要针对卵巢上皮性癌和恶性生殖细胞肿瘤。 二、诊断技术和应用 (一)筛查方法和高危人群 Ⅰ期卵巢癌患者5年生存率可超过90%。但是卵巢深处盆腔,当卵巢病变处于早期时常无特异临床症状,当因出现症状而就诊时,70%的患者已处于晚期。因此卵巢癌的早期诊断具有重大意义。可是现有基于普通人群的资料,无论是CA125、经阴道超声单独筛查还是二者联合,均不能达到满意的筛查效果。对于普通人群的筛查方法,还需要进一步的探索。 流行病学统计结果表明普通妇女一生中患卵巢癌的风险仅为1%左右,而BRCA1和BRCA2胚系突变携带者在一生之中发生卵巢癌的风险分别达54%和23%,是卵巢癌的高危人群。对于BRCA突变携带者,在未完成生育前,推
荐从30-35岁起开始定期行盆腔检查、血CA125和经阴道超声的联合筛查。BRCA1/2胚系突变的筛查可采外周血或唾液标本通过二代测序(next generation sequencing)的方法进行检测。这两个基因突变的检测,不但有助于确定卵巢癌的高危个体,对于卵巢癌患者兼有预测预后和指导治疗药物选择的意义(详见靶向治疗部分)。此外,还有Lynch 综合征、利–弗劳梅尼综合征(Li-Fraumeni syndrome)家族的女性都是卵巢恶性肿瘤的高危人群,需要检测的基因还包括MLH1、MSH2、MSH6、PSM2、TP53等。对于家族史比较明显但无法判断属于哪种遗传性综合征的情况,可考虑行遗传相关的多基因检测。检测结果应咨询相关医师,在发病风险、筛查方法以及诊断和治疗方面得到相应的指导。 (二)临床表现 1.症状 上皮癌多见于绝经后女性。由于卵巢深居盆腔,卵巢上皮性癌早期症状不明显,往往是非特异性症状,难以早期诊断,约2/3的卵巢上皮性癌患者诊断时已是晚期。晚期时主要因肿块增大或盆腹腔积液而出现相应症状,表现为下腹不适、腹胀、食欲下降等,部分患者表现为短期内腹围迅速增大,伴有乏力、消瘦等症状。也可因肿块压迫出现大小便次数增多的症状。出现胸腔积液者可有气短、难以平卧等表现。
https://www.doczj.com/doc/675135725.html,/ 卵巢癌的诊断标准 卵巢癌的诊断标准是什么?了解卵巢癌早期诊断能使卵巢癌患者的临床治愈率提高、生存期延长,卵巢癌患者如果能得到早期诊断,其存活率可能达90%左右,因此,早期诊断、早期治疗是提高治愈率、延长生存期和改善生存质量的前提和保障。卵巢癌的诊断标准是什么呢? 卵巢癌的诊断标准(一)早期诊断:由于卵巢恶性肿瘤早期无典型症状及体征,故详细询问病史及认真地体检和妇科检查仍极为重要。临床如遇可疑情况都应借助于现代影像学检查和广义的肿瘤标记物检查及早作出诊断。所谓可疑情况可能是较久的卵巢功能障碍,长期不明原因的消化道或泌尿道症状,幼女卵巢增大或绝经后触及卵巢,以及原疑为卵巢瘤的迅速增大,固定,变硬等等。 卵巢癌的诊断标准(二)定位诊断:早期即能触及附件包块者,结合影像检查,定位诊断并不困难。但一些病例原发肿瘤小时即有卵巢外转移而形成盆腔内散在小结节,此时宜选择一些特殊检查方法辅助诊断(定性),不应单纯依靠随诊而因循坐误。 卵巢癌的诊断标准(三)定性诊断:虽诊断技术日新月异,但阴道后穹窿吸液涂片检查,子宫直肠陷凹穿刺液检查及腹水细胞学检查仍是简便、易行、快速的基本检查。对可疑病例,腹腔镜检查及组织学检查可以立即明确诊断。影像学检查特别是阴道超声扫描可对早期卵巢恶性肿瘤的边界(波及范围)及内部结构(性质)作出有助于定性的诊断。内分泌检查有助于卵巢性腺间质瘤和部分伴有异位内分泌综合征卵巢癌的诊断。血清肿瘤标记物的检测如CA125,CEA,SONA,SGA 等对卵巢恶性肿瘤的敏感性高,而其特异性较差,所以,不能凭单一免疫学检测判断其类型。但多种肿瘤标记物联合检测,如同时检测CA125,CEA,铁蛋白及组织多肽抗原(TPA),可提高定性诊断的可靠性。 原文链接:https://www.doczj.com/doc/675135725.html,/lca/2015/0720/226094.html
卵巢癌相关细胞信号通路研究进展 首都医科大学附属朝阳医院妇产科程玉珊张震宇刘崇东 【摘要】随着对肿瘤细胞信号转导通路研究的不断深入,人们对卵巢癌细胞内外复杂的信号转导机制及其对卵巢癌的发生、发展、转移和复发等的作用及影响有了更进一步的了解,必将促进卵巢癌诊断与治疗的革新。 【关键词】卵巢癌;信号转导通路 Expression of the signal pathway in ovarian cancer Yu shan cheng,zhenyu zhang,chongdong liu ( Beijing chaoyang Hospital,The capital medical university,Beijing,China) Abstract:The regulation of cell growth and survival can be subverted by a variety of genetic defects that alter transcriptional programs normally responsible for controlling cell number.As the study of the signal pathway in varian cancer becomes more and moer deeper,people know much about signal pathways, occurrence, development,metastasis and recurrence role of ovarian cancer, it will promote the innovation of diagnosis and treatment in ovarian cancer . Key words: ovarian neoplasms signal pathway 细胞外各种刺激通过细胞因子等介质与相应受体结合后诱发细胞内外环境改变,进而导致细胞生物学行为发生改变,由此构成了细胞信号传导系统。信号通路异常可刺激细胞快速增殖、无限生长或凋亡抑制而导致肿瘤发生。现在比较公认的癌变发生模式是多基因突变、多因素、多途径、多步骤的过程,这一复杂的过程涉及到多条细胞信号传导通路的异常。 因此,研究和阐明肿瘤侵袭转移的分子机制和信号传导通路具有重要的意义。本文就现阶段与卵巢癌发生发展相关的一些信号转导通路,如Wnt、MAPK、Hedgehog(Hh)、Notch等信号转导通路方面的研究进展进行简要的综述。 1.Wnt信号通路Wnt信号通路主要参与细胞的增殖、分化、凋亡与抗凋亡等。目前, 大量研究表明Wnt信号通路与肿瘤发生、发展等密切相关[1]。当Wnt信号调控异常时,正常细胞将发生恶性转化导致肿瘤发生。此途径的改变在大肠癌中的作用已较明确,在其他恶性肿瘤如乳腺癌、食管癌、结直肠癌、恶性黑色素瘤、白血病、前列腺癌、子宫内膜癌、原发性肝癌、甲状腺癌、胰腺癌等中的改变也